Indledning
Spontan koronar vasospasme er forbundet med ændringer i det autonome nervesystems aktivitet1 (sympathovagal ubalance) og endotheldysfunktion2,3 (nedsat biotilgængelighed af nitrogenoxid). Det anses for at være den patofysiologiske mekanisme bag variant eller Prinzmetal angina og forekommer i 1-5 % af diagnostiske procedurer og perkutane indgreb, da disse kan udløse eller forværre koronar spasme gennem endothelskader eller traumer.4 Dens placering, fordeling og sværhedsgrad bestemmer alvoren af den kliniske situation, som kan omfatte myokardieinfarkt, alvorlige arytmier, kardiogent shock og endog død.5 Behandlingen i den akutte fase er baseret på vasodilatatorer til koronararterierne.
Faldbeskrivelse
En 50-årig mand, ryger, hypertensiv, med kronisk nyresygdom i regelmæssig dialyse, men uden anamnese for hjertesygdom, kokainbrug, synkope eller kardiovaskulære hændelser, blev indlagt på grund af brystsmerter i hvile af kort varighed, der opstod under en dialysesession om aftenen.
Han var allerede blevet henvist til invasiv koronarangiografi for lignende episoder i de foregående måneder, selv om der ikke var fundet tegn på signifikant iskæmi ved myokardieperfusionsscintigrafi.
Ved ankomsten til skadestuen var han næsten helt asymptomatisk (kun restsmerter) og blev indlagt på grund af ustabil angina pectoris (ingen signifikante EKG-ændringer og negative markører for myokardienekrose). Global og segmental venstre ventrikulær systolisk funktion var bevaret.
Risikostratificering for myokardieinfarkt/død var: (a) GRACE-score: 5 % på hospitalet og 13 % efter 6 måneder; (b) TIMI-score: 5 % efter 14 dage.
Hjertekateterisation blev udført den følgende dag, som afslørede fokale type A-læsioner i den proximale venstre anterior descenderende arterie (LAD) og den midterste arterie circumflex (Fig. 1).
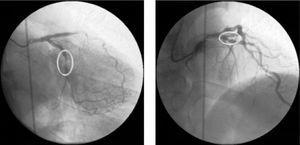
Diagnostisk koronarangiografi i højre anterior oblique 20°, caudal 20° og højre anterior oblique 10°, kranial 40° visninger, der viser angiografiske læsioner svarende til kritisk stenose i den proximale venstre anterior descendens arterie og alvorlig stenose i den midterste arterie circumflex.
Ad-hoc angioplastik blev udført på begge kar med direkte stenting (fig. 2) ved hjælp af standard intrakoronar udstyr (3,0mm×12mm i den proximale LAD og 3.0mm×15mm i arteria circumflexa).
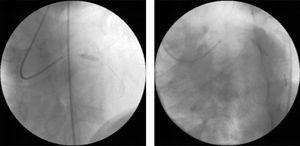
Percutan koronarintervention med direkte stenting af de læsioner, der er observeret ved diagnostisk angiografi: 3mm×12mm DRIVER stent i den proximale venstre forreste nedadgående arterie (venstre) og 3mm×15mm DRIVER stent i den midterste arterie circumflex (højre).
Angiografisk kontrol af den sidst behandlede læsion (proximal LAD) viste et godt angiografisk resultat på stentimplantationsstedet, men en ny præ-stentlæsion var nu synlig i den proximale arteria circumflexa (Fig. 3).
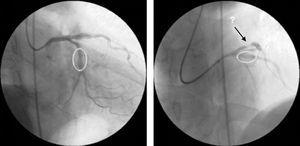
Kontrolkoronarangiografi efter stenting af den proximale venstre forreste nedadgående arterie og den midterste arterie circumflex, der viser et godt angiografisk resultat på interventionsstederne og en ny læsion i den proximale circumflex.
Umiddelbart efter var der et fald i det arterielle blodtryk, og angiografien afslørede andre nye læsioner og nedsat flow i hele koronartræet. Patienten gik i kardiogent chok, og koronarangiogrammet viste retention af kontrast på forskellige steder i venstre koronararterie, hovedsageligt intrastent, og TIMI 0 distalt flow (Fig. 4A). Der blev iværksat grundlæggende og avancerede livredningsmanøvrer, der blev implanteret en midlertidig pacingledning (på grund af komplet atrioventrikulær blok efterfulgt af ventrikulær asystoli), og der blev indsat en intra-aortisk ballonpumpe.
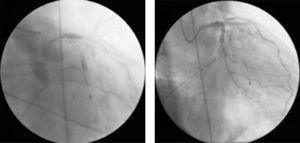
(A) Tilbageholdelse af kontrast på forskellige steder i koronartræet og pludselig reduktion af koronarflowet (TIMI 0/1); (B) genoprettelse af koronarflowet (TIMI 3) og opløsning af alvorlig diffus vasospasme i venstre koronartræ efter administration af intrakoronar verapamil.
Der var forskellige mulige årsager til denne situation, herunder koronar dissektion og no-reflow-fænomenet, men den mest sandsynlige i betragtning af den kliniske og angiografiske kontekst var alvorlig diffus vasospasme i koronartræet; intrakoronar verapamil blev derfor administreret, mens patienten stadig var under genoplivningsmanøvrer og i elektromekanisk dissociation. Sammen med resten af det farmakologiske arsenal og genoplivningsindsatsen lykkedes det at opnå TIMI 3-flow (Fig. 4B), sinusrytme og en stigning i blodtrykket.
Invasiv ventilation og hæmodynamisk støtte med intra-aortisk ballonpumpe var nødvendig i 48 timer og resulterede i en progressiv forbedring og klinisk stabilisering.
Under hospitalsopholdet var der forskellige episoder af angina forbundet med forbigående ST-segmentforhøjelse ved kontinuerlig EKG-overvågning (fig. 5), som forsvandt efter indgivelse af koronar vasodilatatorer.
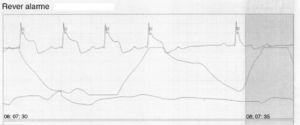
ECG-spor, der viser angina forbundet med forbigående ST-segmenthævning under kontinuerlig overvågning.
Patienten blev udskrevet hjem, asymptomatisk, medicineret med calciumkanalblokkere og nitrater. Han er siden blevet genindlagt to gange på grund af ustabil angina pectoris med en lignende klinisk situation som ved den første indlæggelse. I begge tilfælde havde patienten helt eller delvist afbrudt den anbefalede behandling.
Ved den seneste indlæggelse blev invasiv koronarangiografi gentaget, hvilket endnu en gang viste koronarfund, der let kunne have været tolket som nye læsioner, men disse forsvandt efter aggressiv behandling med intrakoronart nitrat (Fig. 6).
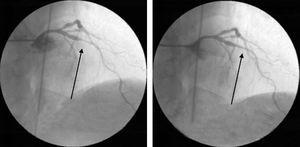
Invasiv koronarangiografi under den seneste indlæggelse, der viser alvorlig koronar spasme i den midterste venstre forreste nedadgående arterie, som forsvandt efter indgift af intrakoronar nitrat.
Diskussion
Patienter med variant angina pectoris præsenterer typiske brystsmerter i hvile forbundet med forbigående ST-segment forhøjning, hovedsageligt om natten eller tidligt om morgenen.6
Diagnostisk koronarangiografi med indgift af intrakoronar nitrat og om nødvendigt injektion af kontrast til ikke-selektiv kateterisation udelukker i de fleste tilfælde muligheden for koronar vasospasme i modsætning til obstruktiv aterosklerotisk sygdom.7
Ikke alle de typiske kliniske og billeddannende træk ved vasospastisk koronararteriesygdom var til stede hos vores patient ved indlæggelsen. Selv om han havde oplevet flere anginale episoder i hvile, var næsten alle sket under aftendialysesessioner, og der var ingen tegn på signifikant iskæmi på myokardieperfusionsscintigrafi udført i måneden før den første indlæggelse på hospitalet. Disse fund kunne tages som støtte for hypotesen om vasospastisk angina pectoris. Ved den første vurdering efter indlæggelsen, hvor patienten stadig havde tilbageværende angina pectoris, viste de serielle elektrokardiogrammer imidlertid ikke signifikante ST-T-ændringer, og den indledende indgift af nitrat under den diagnostiske koronarangiografi ændrede ikke det angiografiske udseende af de observerede læsioner. De to sidstnævnte fund bidrog til operatørernes beslutning om at foretage koronar angioplastik i den tro, at der var tale om en fast koronar obstruktion.
Selv om koronar vasospasme har tendens til at forsvinde spontant, kan længerevarende episoder føre til myokardieinfarkt, arytmier og pludselig hjertedød. I det forelagte tilfælde spillede koronar intervention en vigtig rolle i forværringen af koronar spasme, hvilket resulterede i kardiogent chok8 , og døden blev kun forhindret ved hurtig diagnose og passende behandling.
Givelsen af intrakoronar verapamil var forsynlig, da det, selv om det er kontraindiceret i kardiogent shock med elektromekanisk dissociation, var nøglen til at løse denne patients alvorlige vasospasme og dermed til hans overlevelse.
Som det også blev set hos vores patient, kan vasospasme gentage sig forskellige steder i forhold til det behandlede segment, og endda i flere kar.9
Koronar revaskularisering (hvad enten den er perkutan eller kirurgisk) er ikke indiceret i tilfælde af isoleret koronar spasme uden fast koronar stenose.2 Vores patients koronaranatomi blev revurderet under de efterfølgende indlæggelser med den fornødne forsigtighed i lyset af det, der var sket under den første indlæggelse, og med generøse doser af intrakoronar nitrat for at etablere en differentialdiagnose mellem isoleret vasospasme (som faktisk blev bekræftet) og obstruktiv aterosklerotisk sygdom.
Og selv om det ikke blev anvendt i dette tilfælde, kan intravaskulær ultralyd eller optisk kohærenstomografi være værdifulde til karakterisering af arterievægsatherosklerose og dermed give vigtige supplerende oplysninger om den terapeutiske tilgang, der skal anvendes.
Hjerterytmeforstyrrelser er almindelige under vasospastiske kriser, især atrioventrikulær blokade og alvorlige ventrikulære arytmier.
I de fleste tilfælde af variant angina pectoris forhindrer passende behandling med vasodilatatorer nye episoder af vasospasmer. Cardioverter-defibrillatorimplantation bør overvejes ved refraktær vasospastisk angina kompliceret af synkope og/eller alvorlige ventrikulære arytmier.10
Prognosen for variantangina er god, hvis den er forbundet med normale koronararterier og responderer godt på behandling med calciumkanalblokkere eller nitrater. Forekomsten af myokardieinfarkt, maligne arytmier og pludselig død er lav hos disse patienter.5
Persistens af symptomer er normalt forbundet med aktiv rygning11 eller suboptimale doser af anti-anginøse lægemidler, hvilket igen blev set i vores tilfælde.
Konklusioner
Koronar vasospasme er ikke en godartet entitet og kan have et fatalt udfald. Det er derfor bydende nødvendigt at opnå effektiv koronar vasodilatation, hvor verapamil kan være et godt valg, selv i de værste hæmodynamiske scenarier.
Administration af potente koronar vasodilatatorer (intrakoronare nitrater eller verapamil) bør tages i betragtning for at opnå en nøjagtig vurdering af sværhedsgraden af angiografiske læsioner, før man går videre til perkutan intervention.
Interessekonflikter
Forfatterne har ingen interessekonflikter at erklære.