Indledning
BCS er en heterogen gruppe af lidelser, der er karakteriseret ved obstruktion af hepatisk venøs udstrømning på forskellige niveauer fra de små hepatiske vener (HV’er) til krydset mellem den nedre vena cava (IVC) og højre atrium.1 Det er en sjælden sygdom med en rapporteret prævalens i Kina på 0,0065 %.2 BCS kan klassificeres i primære og sekundære typer alt efter årsagen til den: Den primære type henviser til medfødt obstruktion af hepatiske vener eller den hepatiske del af IVC. Den sekundære type henviser til obstruktion af de samme anatomiske strukturer ved en tumor eller, mere almindeligt, trombe eller thrombi hos patienter med systemisk sygdom, sædvanligvis myeloproliferative lidelser.3 Den primære type BCS er mest almindelig i orientalske lande og Afrika, mens den sekundære type er mest almindelig i vestlige lande.
Abernethy-malformation er en sjælden medfødt abnorm portosystemisk shunt, der først blev beskrevet af John Abernethy i 1793. Den udgør en afledning af portalt blod væk fra leveren ved enten end-til-side eller side-til-side shunt.4 Morgan og Superina klassificerede medfødt ekstrahepatisk portosystemisk shunt i to typer:5 Type I, hvor portalt blod afledes helt til IVC med fravær af portvenen (PV) og er forbundet med leversvigt og levertumorer; og Type II, hvor PV er intakt og dermed har bedre prognose. Indtil 2016 var der kun rapporteret 101 tilfælde af Abernethy-malformation,6 og ingen af dem var kombineret med BCS. Heri præsenterer vi et tilfælde af kombineret BCS og Abernethy-malformation af type II, der blev diagnosticeret ved hjælp af duplex-ultralyd og computertomografi (CT) angiografi.
Case Report
Denne undersøgelse blev godkendt af den etiske komité på det første tilknyttede hospital ved Zhengzhou University. En 60-årig kvinde blev indlagt på interventionsafdelingen med en 10-årig historie med fremtrædende vener i bugvæggen, abdominal udspilning og let hævelse af begge ben. Fysisk undersøgelse afslørede mange fremtrædende udvidede subkutane vener med opadgående strømning i bugvæggen, palpabel lever og milt og let ødem i benene uden varicer, pigmentering eller sår. Hepatisk encefalopati var ikke tydelig. Blodets ammoniakværdier og indeks for lever- og nyrefunktion var i normalområdet, med undtagelse af blodpladetal (33 x 109/L), der var i overensstemmelse med mild hypersplenisme.
Preoperativ kontrastforstærket CT afslørede markant atrofi af højre leverlap og kompenserende forstørrelse af venstre lappe, ingen levermasse og splenomegali. Vaskulære fund var en membranøs obstruktion af IVC med dilatation af de øvre lumbale biflodser og hæmiazygous/azygous vener (figur 1A); en obstruktion af hele forløbet af højre HV; en membranøs obstruktion af den midterste HV og venstre HV ved HV’s åbning (figur 1B); og en dilateret vena phrenica og pericardial vene, der drænede blod fra den midterste HV og venstre HV til den overlegne vena cava. Portalvenebilleder afslørede en side-til-side anastomose med en diameter på 2 mm mellem PV og IVC (Figur 1C). Venerne fra milten og den overlegne mesenteriale vene var normalt orienteret og forenet for at danne den primære PV. Disse resultater var i overensstemmelse med resultaterne af abdominal Doppler-ultralyd (Figur 2). Der blev stillet diagnosen Abernethy-malformation af type II og BCS.
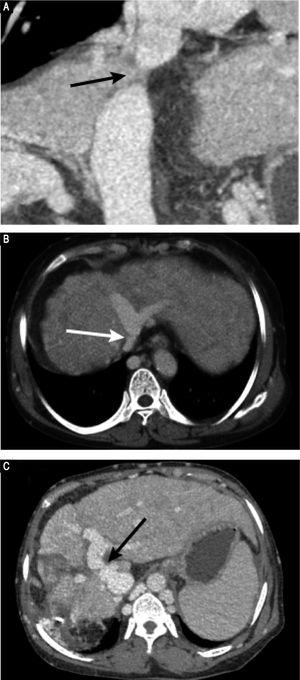
Preoperative CT-billeder. A. CT-angiografi afslører en membranøs obstruktion af den intrahepatiske IVC (pil). B. Axial porta venøs fase CT-scanning afslører, at højre HV ikke kan visualiseres; den midterste HV’s og venstre HV’s coorifice har en membranøs obstruktion; og azygos- og hemiazygos-venerne er markant dilaterede (pil). C. Axial portavenøs fase CT-scanning afslører en side-til-side anastomose (pil) mellem portalvenen og IVC, et fund, der er foreneligt med Abernethy-malformation af type II.
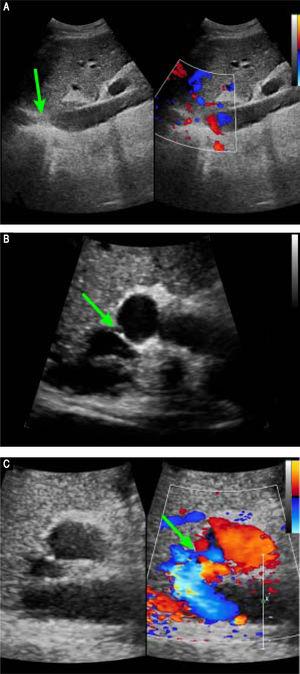
Preoperative Doppler-ultralydsbilleder. A. Abdominal todimensionel ultralyd og tredimensionelle Doppler-ultralydsbilleder afslører en membranøs obstruktion af den intrahepatiske IVC uden blodgennemstrømning (pil). B. Abdominal todimensional ultralyd og Doppler ultralydsbilleder viser, at den midterste HV’s og venstre HV’s fælles åbning har en membranobstruktion og ingen blodgennemstrømning, C. Abdominal todimensional ultralyd og Doppler ultralydsbilleder viser en unormal forbindelse (pil) mellem porta-venen og IVC.
Baseret på disse fund udførte vi perkutan ballonangioplastik (PTBA) for den obstruerede IVC. For Abernethy-malformationen valgte vi konservativ behandling, fordi patienten var asymptomatisk, og shuntdiameteren var lille. I forbindelse med PTBA-proceduren foretog vi først en inferior vena cavagrafi gennem højre femoralvene for at identificere anatomien og placeringen af den okkluderede del af IVC’en (Figur 3A). Derefter blev en selvfremstillet, stump ståltrådsnål indført transfemoral i den distale del af obstruktionen for at sprænge den obstruerende membran i IVC’en. Derefter blev der indsat en super stiv udskiftningstråd, som blev placeret i den øverste vena cava gennem den obstruerede IVC. PTBA af IVC-membranobstruktionen blev udført med et ballonkateter med en diameter på 25 mm (Cook Medical, Bloomington, IN, USA) (Figur 3B). Efter PTBA’en var IVC-trykket faldet fra 19 til 10 cm H2O, og inferior vena cavagrafi viste tilstrækkelig IVC-blodgennemstrømning og ingen stenose (Figur 3C).
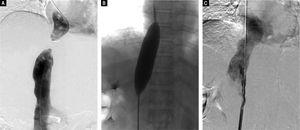
Digitale subtraktionsangiografibilleder. A. Inferior vena cavogram via både den jugulære tilgang og den femorale tilgang afslører fuldstændig obstruktion af den intrahepatiske IVC, hvilket bekræftede resultaterne af Doppler-ultralyd og CT-angiografi. B. Dilatation af den obstruerede IVC med en ballon med en diameter på 25 mm efter succesfuld brud på membranen, C. Inferior vena cavogram umiddelbart efter ballonangioplastikken viser, at IVC’en er åben uden resterende stenose.
Lavmolekylær heparin (4.100 U/12 h, subkutant) blev givet umiddelbart efter indgrebet og fortsatte i 5 dage. Warfarin (5 mg/dag, oralt) blev administreret fra den anden dag i et år efter indgrebet ved et internationalt normaliseret forhold på 2-3. Subkutane åreknuder i bugvæggen var faldet bemærkelsesværdigt fra anden dagen efter indgrebet. Hepatisk encephalopati er ikke forekommet på noget tidspunkt, siden indgrebet blev foretaget, og ved 6 måneders opfølgning viste Doppler-ultralyd, at IVC’en var patenteret.
Diskussion
I vores patient havde både HV og IVC membranøs obstruktion. HV-obstruktionen blev kompenseret af dilaterede freniske og pericardiale vener, så patienten havde ingen tegn eller symptomer på portal hypertension, såsom ascites og øsofageal og gastrisk variceblødning. Da IVC-hypertension var patientens vigtigste kliniske manifestation, blev kun den obstruerede IVC behandlet, og hverken HV-rekanalisering eller transjugulær intrahepatisk portosystemisk shunt blev anvendt.
Da vores patients obstruerede IVC var af den membranøse type, var PTBA den mest hensigtsmæssige behandling. Vi udførte den, og den var vellykket. PTBA er den mest almindelige behandling af BCS i asiatiske og afrikanske lande og har vist sig at være effektiv hos de fleste patienter med lindring af symptomatisk venøs obstruktion og genetablering af normal venøs strømning og forebyggelse af progressiv leversygdom7 . Når der er tilbageværende stenose eller reokklusion af kar kort efter PTBA, kan stentplacering være en vellykket behandling.8
Generelt afhænger behandlingen af medfødte misdannelser i portalsystemet af shunttypen, de præsenterede symptomer, de sameksisterende medfødte anomalier, leverinsult, komplikationer og komorbiditet. Den vigtigste faktor synes at være læsionens type.5 For børn med en type I-shunt bør kirurgisk lukning overvejes, men hvis dette ikke er muligt, er tæt opfølgning indiceret. Med klinisk erfaring og teknologiske fremskridt bliver flere patienter kirurgiske kandidater. Der er imidlertid ikke beskrevet nogen kirurgisk strategi for voksne patienter med en type II-shunt. Når disse patienter har alvorlige symptomer, såsom hepatisk encefalopati eller kollaterale blødninger, bør shunten lukkes hurtigt, hvilket kan være med til at undgå udvikling af mesenterialvenøs kongestion.4,9,10
Rapporterede behandlinger af Abernathy-malformationer omfatter operationer, såsom lukning af shunt, resektion af leverknuder, levertransplantation og interventionel behandling, såsom perkutan ballon-okluderet obliteration, perkutan transkateterembolisering med metalspiraler eller plug, stent-placering og stent-graft-placering.11,12 I de seneste år har der været en tendens til anvendelse af interventionel behandling. Af ovennævnte grunde valgte vi ikke at behandle vores patients Abernathy-malformation, men at overvåge patientens kliniske, biokemiske og billeddannende fund nøje.
Sammenfattende har vi præsenteret det første tilfælde, vi har kendskab til, med kombineret BCS og type II Abernathy-malformation i Kina. Den membranøse okklusion af IVC’en blev behandlet med PTBA; Abernathy-malformationen blev ikke behandlet på grund af dens lille diameter og patientens asymptomatiske status.
Abkortelser
- –
BCS: Budd-Chiari syndrom.
- –
CT: computertomografi.
- –
HV: hepatisk vene.
- –
IVC: inferior vena cava.
- –
PTBA: perkutan ballonangioplastik.
- –
PV: portal vene
Interessekonflikt
Forfatterne erklærer, at der ikke er nogen interessekonflikt i forbindelse med offentliggørelsen af denne caserapport.
Anerkendelser
Vi er taknemmelige over for Dr. Yan Zhang fra afdelingen for ultralyd og First Affiliated Hospital of Zhengzhou University for assistance med patientopfølgning og forberedelse af ultralydsbilleder.