Die heutigen Versorgungsstandards verlangen von psychiatrischen Ärzten, dass sie das Gewaltrisiko ihrer Patienten in Einrichtungen wie stationären Abteilungen und Notaufnahmen bewerten und steuern. Die vorhandene Forschungsliteratur gibt jedoch nur begrenzt Aufschluss darüber, welche Variablen das Gewaltrisiko von Patienten tatsächlich erhöhen. Jüngste epidemiologische Studien deuten darauf hin, dass psychotische Symptome (1,2,3) und Drogenmissbrauch (4,5,6) besonders nützliche Indikatoren für das Gewaltpotenzial sein können. Die Forschung über die spezifischen Arten von psychotischen Symptomen, die mit dem Gewaltpotenzial in Verbindung stehen, ist jedoch begrenzt (siehe McNiel für eine Übersicht).
Diese Studie beschreibt die Beziehung zwischen einem bestimmten psychotischen Symptom – Befehlshalluzinationen – und Gewalt in einer Gruppe von Krankenhauspatienten. Frühere Untersuchungen haben auf einen positiven, wenn auch bescheidenen Zusammenhang zwischen Halluzinationen und Gewalt hingewiesen (8,9). Die klinische Erfahrung legt nahe, dass einige Patienten, die Halluzinationen haben, die sie zu gewalttätigem Verhalten auffordern, dieses Verhalten auch tatsächlich zeigen. Die empirische Literatur über den Zusammenhang zwischen Befehlshalluzinationen und Gewalt ist klein und enthält sehr widersprüchliche Ergebnisse. Einige Autoren berichten, dass Patienten nur selten Befehlen folgen (10,11,12,13), während andere berichten, dass bedingungsloser Gehorsam durchaus üblich ist (14).
Der Kontext, in dem das Phänomen untersucht wird, scheint die Erkenntnisse über den Zusammenhang zwischen Befehlshalluzinationen und Gewalt zu beeinflussen. Studien in der forensischen Psychiatrie haben ergeben, dass Patienten, die eines Verbrechens beschuldigt werden, häufig berichten, dass Stimmen ihnen befohlen haben, die Straftaten zu begehen (15,16). Studien in zivilen Kontexten haben gezeigt, dass Patienten möglicherweise Befehlshalluzinationen untertreiben, wenn sie nicht ausdrücklich danach gefragt werden (13).
Frühere Forschungen zu diesem Thema wurden dadurch eingeschränkt, dass andere Korrelate von Gewalt, wie demografische Variablen und Substanzmissbrauch, nicht berücksichtigt wurden, dass nicht standardisierte Messgrößen für Symptome und Gewalt verwendet wurden und dass bei der Bewertung von Selbstberichten über Halluzinationen keine Antwortsets berücksichtigt wurden, d. h., einige Menschen sind motiviert, abweichende Erfahrungen aus Gründen wie sekundärem Gewinn zu übertreiben oder zu minimieren.
Unsere Studie gibt Aufschluss über den Zusammenhang zwischen Befehlshalluzinationen und Gewalt in einer Gruppe von Patienten, die in einem zivilen, nicht forensischen Kontext hospitalisiert wurden. Wir beschreiben die Häufigkeit von Befehlshalluzinationen, anderen zu schaden, die Rate der Befolgung solcher Befehlshalluzinationen und die Beziehung zwischen dieser Art von Befehlshalluzination und gewalttätigem Verhalten. Um diese halluzinatorischen Erfahrungen in den Kontext anderer Korrelate von Gewalt zu stellen, berichten wir auch über Analysen, die demografische Variablen, eine Vorgeschichte von Substanzmissbrauch, andere psychotische Symptome und Neigungen zu sozialer Erwünschtheit einbeziehen, die die Selbstberichte der Patienten über Halluzinationen beeinflussen könnten.
Methoden
Die Studie wurde auf einer stationären Kurzzeit-Psychiatrie-Abteilung einer Universitätsklinik durchgeführt. Zwischen November 1995 und Juni 1996 füllten insgesamt 103 Patienten eine Reihe von Fragebögen als Teil einer größeren Studie über Psychopathologie, Stimmung und Aggression aus. Die für diesen Bericht relevante Untergruppe der Fragebögen wird in den folgenden Abschnitten beschrieben. Um Teilnehmer zu rekrutieren, wenn sie stabil genug waren, um die Fragebögen einheitlich auszufüllen, luden wir alle in Frage kommenden Patienten ein, drei Tage nach der Einweisung oder später, wenn sie ausreichend organisiert waren, an der Studie teilzunehmen. Die Teilnehmer erhielten für ihre Teilnahme an der größeren Studie ein Entgelt von 10 Dollar.
Nachdem den Probanden die Studie vollständig beschrieben worden war, wurde die informierte Zustimmung eingeholt. Das Protokoll für die Studie wurde vom Ausschuss für Forschung am Menschen der University of California, San Francisco, genehmigt. Nicht teilnahmeberechtigt waren Patienten, die der englischen Sprache nicht mächtig waren, bei denen eine Demenz diagnostiziert wurde, die unter 18 Jahre alt waren oder die weniger als vier Tage im Krankenhaus waren.
Messungen
Halluzinatorische Erfahrungen. Angesichts des subjektiven Charakters von Kommando-Halluzinationen und des Fehlens eines allgemein akzeptierten standardisierten Maßes für diese, entwickelten wir eine Reihe von Fragen mit Gesichtsvalidität zu verschiedenen Arten von Halluzinationen. In diese breitere Palette von Inhalten haben wir zwei Fragen speziell zu Befehlshalluzinationen eingebettet: „Wie oft haben Sie im vergangenen Jahr Stimmen gehört, die Ihnen sagten, Sie sollten anderen Menschen wehtun?“ und „Wie oft haben Sie im vergangenen Jahr Stimmen gehorcht, die Ihnen sagten, Sie sollten anderen Menschen wehtun?“ Die Patienten bewerteten jedes Item auf einer 5-stufigen Skala von 0, nie, bis 4, sehr oft.
Psychotische Symptome. Das Psychiatric Epidemiology Research Interview (PERI) ist in Studien zur Psychopathologie weit verbreitet und hat sich in diesem Zusammenhang als zuverlässig und gültig erwiesen (2,3,17,18). Die Subskala für psychotische Symptome des PERI (17) umfasst 13 Items zu positiven psychotischen Symptomen wie Gedankenkontrolle, Gedankeneinschübe, Paranoia, Gedankenübertragung und Gedankenentzug. Die Probanden werden gebeten, ihre Erfahrungen mit diesen Symptomen im vergangenen Jahr auf einer 5-Punkte-Skala von 0, nie, bis 4, sehr oft, zu bewerten.
Gewalt. Wir bewerteten Gewalt mit einem Fragebogen, der auf Items des MacArthur Community Violence Instrument (19) basiert. Die MacArthur-Skala enthält Items zu verschiedenen aggressiven Verhaltensweisen und hat eine nachgewiesene Zuverlässigkeit und Validität bei der Messung von gewalttätigem Verhalten von Psychiatriepatienten (6,20), einschließlich einer nachgewiesenen Übereinstimmung mit anderen Indikatoren für Gewalt, wie z. B. Berichten von Begleitpersonen (z. B. Familienmitgliedern und Freunden).
Auf der Gewalt-Skala definierten wir gewalttätiges Verhalten operativ als einen Bericht über einen Akt körperlicher Aggression gegen andere Menschen oder die Bedrohung anderer mit einer tödlichen Waffe innerhalb der letzten zwei Monate. Diese Definition entspricht den Stufen 1 und 2 der Gewalt, wie sie ursprünglich vom MacArthur Foundation Research Network on Mental Health and Law (20) definiert wurden, oder der neueren Kategorisierung von „Gewalt“ und „anderen aggressiven Handlungen“ (6).
Soziale Erwünschtheit. Wir haben die Antwortverzerrungen in Bezug auf die soziale Erwünschtheit mit einer 13-Item-Version der Marlowe-Crowne-Skala für soziale Erwünschtheit (21), einem weit verbreiteten Fragebogen, gemessen. Die Items wurden ursprünglich für die Skala ausgewählt, um kulturell gebilligte Verhaltensweisen zu beschreiben, die nur selten vorkommen (22) und auch nicht mit Psychopathologie in Verbindung gebracht werden. Dieser Fragebogen wurde häufig verwendet, um die Interpretation von Antworten auf Selbstauskünften zu ermöglichen und gleichzeitig die allgemeine Tendenz von Personen zu berücksichtigen, sich selbst auf eine Art und Weise zu beschreiben, die von der Gesellschaft gebilligt oder nicht gebilligt wird.
Demographische und diagnostische Merkmale. Wir überprüften die Krankenblätter der Patienten, um Informationen über demografische Merkmale und klinische Diagnosen zu erhalten.
Datenanalyse
Die Chi-Quadrat-Analyse, korrigiert für Kontinuität, wurde verwendet, um den Zusammenhang zwischen Befehlshalluzinationen und Gewalt zu bewerten. Mit Hilfe einer multivariaten logistischen Regression wurde der Zusammenhang zwischen Befehlshalluzinationen und Gewalt unter gleichzeitiger Berücksichtigung anderer Korrelate von Gewalt ermittelt.
Ergebnisse
Studiengruppenmerkmale
Von den 103 Studienteilnehmern waren 61 (59,2 Prozent) männlich. Einundsechzig (59,2 Prozent) waren weiß, 22 (21,4 Prozent) waren Afroamerikaner, und 20 (19,4 Prozent) hatten einen anderen ethnischen Hintergrund. Das Durchschnittsalter±SD betrug 40,7±13,6 Jahre (Spanne 18 bis 84 Jahre). Siebenundfünfzig Patienten (55,3 Prozent) waren nie verheiratet gewesen; 30 (29,1 Prozent) lebten getrennt, waren geschieden oder verwitwet; und 16 (15,5 Prozent) waren verheiratet oder lebten mit einem Partner zusammen.
Auf der Grundlage der DSM-IV-Diagnosen hatten 21 (20,4 Prozent) schizophrene Störungen, 13 (12.6 Prozent) hatten andere psychotische Störungen, 11 (10,7 Prozent) hatten eine bipolare Störung (manische Episode), 44 (42,7 Prozent) hatten andere Stimmungsstörungen, 30 (29,1 Prozent) hatten substanzbezogene Störungen, 13 (12,6 Prozent) hatten Persönlichkeitsstörungen, 11 (10,7 Prozent) hatten Anpassungsstörungen und sieben (6,8 Prozent) hatten andere Störungen. (Die Gesamtzahl übersteigt 103 aufgrund von Komorbidität.) 46 Patienten (44,7 %) gaben an, in den zwei Monaten vor der Krankenhauseinweisung gewalttätiges Verhalten gezeigt zu haben.
Raten von Befehlshalluzinationen
Einunddreißig der Patienten (30,1 %) gaben an, im vergangenen Jahr Stimmen gehört zu haben, die ihnen sagten, sie sollten andere verletzen – vier hatten solche Stimmen sehr oft gehört, sieben hatten sie oft gehört, 12 manchmal und acht fast nie. Dreiundzwanzig Patienten (22,3 %) gaben an, dass sie den Stimmen, die sie aufforderten, andere Menschen zu verletzen, Folge geleistet hatten – fünf gaben an, dass sie oft, neun manchmal und neun fast nie Folge geleistet hatten. Die Patienten, die berichteten, dass sie Halluzinationen hatten, in denen ihnen befohlen wurde, andere Menschen zu verletzen, bildeten eine Untergruppe der Patienten, die Halluzinationen hatten. Siebenundfünfzig Patienten (55,3 %) gaben an, Dinge gehört zu haben, die andere angeblich nicht hören können, und 52 (50,4 %) sagten, sie hätten Visionen gehabt oder Dinge gesehen, die andere angeblich nicht sehen können.
Befehlshalluzinationen und Gewalt
Um die Beziehung zwischen Befehlshalluzinationen und Gewalt zu bewerten, wurde die Studiengruppe in Patienten unterteilt, die berichteten, Befehlshalluzinationen gehabt zu haben, um andere zu verletzen, und solche, die dies nicht berichteten. Bei Patienten, die Befehlshalluzinationen hatten, um andere zu verletzen, war die Wahrscheinlichkeit signifikant höher, dass sie in den zwei Monaten vor der Krankenhauseinweisung eine Gewaltanamnese aufwiesen. Einundzwanzig von 31 Patienten (67,7 %), die angaben, Stimmen gehört zu haben, die sie aufforderten, andere zu verletzen, berichteten auch von einer Gewaltanamnese in der jüngeren Vergangenheit, verglichen mit 25 von 72 Patienten (34,7 %), die keine gewalttätigen Befehlshalluzinationen hatten (χ2=8,27, df=1, p=,004).
Um den Zusammenhang zwischen Befehlshalluzinationen und Gewalt in einen Kontext zu stellen, führten wir ergänzende Analysen des Zusammenhangs zwischen Gewalt und anderen Variablen durch, von denen frühere Untersuchungen einen Zusammenhang mit Gewalt nahegelegt hatten. Kendalls Tau-Korrelationen zeigten, dass Gewalt mit einem höheren Maß an psychotischen Symptomen, gemessen mit dem PERI (tau=.35, p<.001), dem Vorhandensein einer substanzbezogenen Störung (tau=.24, p<.02) und dem männlichen Geschlecht (tau=.23, p<.03), aber nicht mit dem Alter (tau=.15, ns) verbunden war. Patienten, die über Gewalt berichteten, schnitten auf der Marlowe-Crowne-Skala für soziale Erwünschtheit tendenziell schlechter ab (tau=-.24, p<.004).
Logistische Regressionsanalysen
Wir verwendeten eine multivariate logistische Regressionsanalyse, um die Beziehung zwischen Befehlshalluzinationen und Gewalt zu bestimmen, wenn auch andere Korrelate von Gewalt berücksichtigt werden. Konkret führten wir eine logistische Zwangsregression durch, bei der das Vorhandensein oder Nichtvorhandensein von Gewalt durch das Vorhandensein von Befehlshalluzinationen zur Schädigung anderer, das Vorhandensein einer substanzbezogenen Störung, das Alter, das Geschlecht und die Punktzahl auf der Marlowe-Crowne-Skala für soziale Erwünschtheit vorhergesagt wurde.
Wie in Tabelle 1 gezeigt, war das Vorhandensein von Befehlshalluzinationen ein signifikanter Prädiktor für Gewalt. Die Berechnung der Odds Ratios zeigte, dass Patienten, die Kommando-Halluzinationen hatten, mehr als doppelt so häufig gewalttätig waren. Zu den Kontrollvariablen gehörten das Vorhandensein einer substanzbezogenen Störung, das männliche Geschlecht und ein geringes Maß an sozialer Erwünschtheit.
Um festzustellen, ob Befehlshalluzinationen auch dann zur Vorhersage von Gewalt beitragen, wenn die Analyse für die Diagnose einer schizophrenen Störung oder einer bipolaren Störung (manische Episode) kontrolliert wird, führten wir ergänzende logistische Regressionsanalysen durch, die das Vorhandensein oder Fehlen dieser Diagnosen einschlossen. In diesen ergänzenden Analysen waren die Befehlshalluzinationen weiterhin ein signifikanter (p<.05) Prädiktor für Gewalt, was darauf hindeutet, dass die Relevanz dieses Symptoms für das Gewaltrisiko nicht von der Diagnose abhängt.
Wenn wir jedoch eine zusätzliche logistische Regressionsanalyse durchführten, die das Ausmaß jeglicher psychotischer Symptome einbezog, wie es durch die Unterskala für psychotische Symptome des PERI gemessen wurde, leisteten die Befehlshalluzinationen keinen signifikanten Beitrag mehr zur Bestimmung des Gewaltrisikos über die anderen Prädiktoren hinaus. Obwohl Kommando-Halluzinationen also zuverlässig mit gewalttätigem Verhalten assoziiert zu sein scheinen, tritt diese Assoziation im Zusammenhang mit anderen positiven psychotischen Symptomen auf, die ebenfalls mit Gewalt assoziiert sind. Diese Kollinearität könnte einen Zusammenhang zwischen Gewalt und einem zugrunde liegenden Krankheitsprozess darstellen, der sowohl mit Befehlshalluzinationen als auch mit anderen positiven psychotischen Symptomen einhergeht.
Diskussion
Da sich die Gesundheitsfürsorge in Richtung einer stärker evidenzbasierten Praxis bewegt, wird von Klinikern zunehmend erwartet, dass sie eine wissenschaftliche Grundlage für ihre Meinungen und Entscheidungen haben (23). In ähnlicher Weise wird von Aussagen zur psychischen Gesundheit in der Forensik zunehmend erwartet, dass sie auf einer nachweisbaren wissenschaftlichen Grundlage beruhen (24). Die klinische Bewertung des Gewaltrisikos von Patienten erfordert die Berücksichtigung verschiedener demografischer, anamnestischer, klinischer und situativer Variablen (7,19,25). Kommando-Halluzinationen sind eine klinische Variable, die in der Fachwelt weithin als Risikofaktor für Gewalt akzeptiert wird, obwohl die wissenschaftliche Datenbasis uneinheitlich ist. Die vorliegende Studie liefert Daten zu dieser weit verbreiteten Annahme.
Unsere Ergebnisse deuten darauf hin, dass in einer Abteilung, in der die meisten Patienten zivilrechtlich eingewiesen werden, Patienten, die speziell nach Befehlshalluzinationen zur Verletzung anderer gefragt werden, relativ häufig von solchen Erfahrungen berichten. Ungefähr ein Viertel der Patienten in unserer Studiengruppe gab an, im vergangenen Jahr Halluzinationen gehabt zu haben, die darauf abzielten, andere zu verletzen. Frühere Forschungen mit stationären forensischen Patienten (14) und freiwilligen ambulanten Patienten (13) haben gezeigt, dass die Raten höher sind, wenn Interviewer speziell nach Befehlshalluzinationen fragen, als bei routinemäßigen klinischen Beurteilungen.
Ein erheblicher Anteil der Patienten in unserer Studie gab an, Befehlshalluzinationen gehabt zu haben, um anderen zu schaden, und Patienten, die über Befehlshalluzinationen berichteten, berichteten über höhere Gewaltraten als andere Patienten. Der Zusammenhang zwischen Befehlshalluzinationen und Gewalt blieb auch dann bestehen, wenn die Analyse für demografische Variablen, Substanzmissbrauch und sozial erwünschte Antworten kontrolliert wurde. In unserer Studiengruppe waren sowohl Kommando-Halluzinationen als auch andere psychotische Symptome mit Gewalt assoziiert, aber Kommando-Halluzinationen, andere zu verletzen, erwiesen sich nicht als eindeutig mit Gewalt assoziiert, wenn gleichzeitig andere positive psychotische Symptome berücksichtigt wurden.
Frühere Forschungen haben nahegelegt, dass Patienten eher mit Kommando-Halluzinationen einverstanden sind, wenn diese mit gleichzeitig bestehenden wahnhaften Überzeugungen verbunden sind (26). Obwohl unsere Methoden eine direkte Untersuchung dieser Möglichkeit nicht zuließen, stimmten unsere Ergebnisse mit der Existenz gemeinsamer Prozesse überein, die dem Zusammenhang zwischen Gewalt und Befehlshalluzinationen sowie anderen psychotischen Symptomen zugrunde liegen.
Ein Teil der gemischten Ergebnisse früherer Untersuchungen zu Befehlshalluzinationen und Gewalt könnte auf eine ungenaue Definition des Prädiktors zurückzuführen sein (z. B. alle Befehlshalluzinationen im Vergleich zu keinen) und nicht auf eine spezifische Konzentration auf Befehlshalluzinationen, um anderen zu schaden. Abgesehen von der Stärke der von uns beobachteten Korrelation zwischen Befehlshalluzinationen und Gewalt ist es in gewisser Hinsicht selbstverständlich, dass Kliniker das Gewaltpotenzial eines Patienten, der über solche Symptome berichtet, sorgfältig bewerten müssen. Wenn ein Patient berichtet, dass Stimmen Befehle geben, bestimmten Personen zu schaden, kann die Kommunikation des Patienten über solche Erfahrungen auf einem Kontinuum mit Drohungen liegen. Folglich kann der Bericht eines Patienten über Befehlshalluzinationen, anderen Menschen zu schaden, den Kliniker dazu veranlassen, verschiedene Maßnahmen in Betracht zu ziehen, um die Opfer vor der Gefahr zu schützen, die mit der angedrohten Gewalt verbunden ist (27).
In unserer Studie wurden eher Symptome als Diagnosen als Indikatoren für Psychopathologie hervorgehoben, da die Forschung nahelegt, dass akute Symptome spezifischer mit Gewalt verbunden sind als Diagnosen (28). Dieser Zusammenhang ist möglicherweise darauf zurückzuführen, dass der Verlauf vieler schwerer psychischer Störungen zwischen Episoden der Verschlimmerung und Zeiten der Remission wechselt. In Zeiten der Remission hat die Diagnose möglicherweise nur einen geringen Zusammenhang mit Gewalt. Als wir Analysen durchführten, bei denen die Diagnose kontrolliert wurde, blieben die Zusammenhänge zwischen Befehlshalluzinationen und Gewalt bestehen.
Darüber hinaus haben die Selbstberichte der Patienten über Befehlshalluzinationen eine interaktionelle Komponente, die durch den Kontext, in dem der Patient beurteilt wird, beeinflusst werden kann. Kommando-Halluzinationen sind subjektive Erfahrungen und können daher aufgrund motivationaler Einflüsse, wie dem Wunsch nach Krankenhauseinweisung oder -entlassung oder nach einer Verringerung des Strafmaßes, besonders anfällig für ungenaue Selbstauskünfte sein. Unsere Ergebnisse deuten darauf hin, dass Kommando-Halluzinationen mit Gewalt korrelieren, wenn die Analyse die Neigung zu sozial erwünschten Reaktionen kontrolliert, d. h. eine allgemeine Tendenz, kulturell gebilligte Verhaltensweisen zu befürworten. Der Kliniker muss jedoch immer noch den Kontext berücksichtigen, in dem Befehlshalluzinationen berichtet werden, um die Wahrhaftigkeit des Selbstberichts einzuschätzen (29).
Eine mögliche Einschränkung unserer Studie war ihr retrospektives Design. Zukünftige Untersuchungen mit einem prospektiven Design wären hilfreich, um die prädiktive Bedeutung von Kommando-Halluzinationen zu bewerten, obwohl eine solche Untersuchung durch die Tatsache erschwert würde, dass Kliniker verpflichtet sind, solche psychotischen Symptome zu behandeln. In dem Maße, in dem eine solche Behandlung wirksam ist, könnte die offensichtliche prädiktive Bedeutung von Befehlshalluzinationen verringert werden.
Eine weitere mögliche Einschränkung unserer Studie war die Verwendung von Fragebögen zur Messung von gewalttätigem Verhalten und Symptomen. Selbstberichte wurden jedoch in der Forschung zunehmend als Indikatoren für gewalttätiges Verhalten verwendet (2,6,30) und ergaben wesentlich höhere Gewaltraten als institutionelle Indikatoren wie z. B. Verhaftungsraten, möglicherweise weil gewalttätige psychiatrische Patienten oft hospitalisiert und nicht verhaftet werden. Das MacArthur Community Violence Instrument wurde ursprünglich in einem Interviewformat entwickelt. Der Befund, dass etwa die Hälfte der Patienten in unserer Fragebogenstudie über Gewalt in der jüngeren Vergangenheit berichtete, entspricht jedoch den Gewaltraten, die von anderen Studien ermittelt wurden, die ein interviewbasiertes Format dieses Instruments mit kürzlich entlassenen zivilen Patienten verwendeten (6,31). Darüber hinaus hat die psychometrische Forschung mit der Conflict Tactics Scale, einem weit verbreiteten Vorläufer des MacArthur-Instruments, die Vergleichbarkeit von Interview- und Fragebogenmethoden bei der Verwaltung von Items zur Bewertung von gewalttätigem Verhalten gezeigt (31,32).
Obwohl das PERI, ein Maß für psychotische Symptome, als interviewbasiertes Instrument entwickelt wurde, um die Bewertung von Symptomen bei Analphabeten zu ermöglichen (33), konnten alle unsere Probanden lesen. Andere Untersuchungen, wie die von Graham (34) und McNiel und anderen (35), haben gezeigt, dass Fragebögen zur Erfassung von Symptomen bei psychiatrischen Patienten, einschließlich vieler Patienten mit psychotischen Symptomen, geeignet sind. Es ist denkbar, dass die Einbeziehung von Items zu Gewalt und Symptomen in Fragebögen im Gegensatz zu Interviews die Ergebnisse beeinflusst haben könnte. Die Übereinstimmung unserer Ergebnisse mit den Erwartungen auf der Grundlage früherer Forschungen und die Einbeziehung eines Maßes für die Verzerrung durch soziale Erwünschtheit haben dieses potenzielle Problem jedoch wahrscheinlich abgeschwächt.
Schlussfolgerungen
Die Ergebnisse der Studie sind konsistent genug, um den klinischen Nutzen der Frage nach Kommando-Halluzinationen durch Kliniker zusätzlich zur Bewertung anderer Risikofaktoren bei der Beurteilung des Gewaltpotenzials von Patienten mit schweren psychischen Störungen anzudeuten.
Danksagungen
Diese Forschung wurde teilweise durch einen Zuschuss des Ausschusses für Forschungsbewertung und -zuteilung der University of California, San Francisco, finanziert. Die Autoren danken Linda Trettin für ihre Unterstützung.
Die Autoren sind mit der Abteilung für Psychiatrie der Universität von Kalifornien, San Francisco, verbunden. Die Korrespondenz ist zu richten an Dr. McNiel, Langley Porter Psychiatric Institute, University of California, 401 Parnassus Avenue, San Francisco, California 94143-0984. Teile dieser Arbeit wurden auf dem Internationalen Kongreß für Recht und psychische Gesundheit vom 28. Juni bis 3. Juli 1998 in Paris, Frankreich, vorgestellt.
Tabelle 1. Logistisches Regressionsmodell der Variablen zur Vorhersage von Gewalt durch 103 Patienten1
1 Modell χ2=2487 , df=5, p<.001
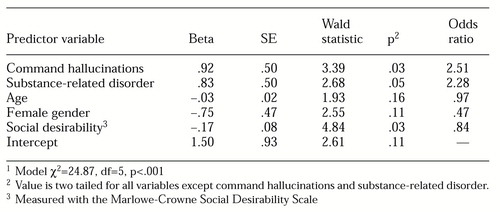
Tabelle 1. Logistisches Regressionsmodell der Variablen zur Vorhersage von Gewalt durch 103 Patienten1
1 Modell χ2=2487 , df=5, p<.001
1. Link BG, Andrews H, Cullen FT: The violent and illegal behavior of mental patients reconsidered. American Sociological Review 57:275-292, 1992Crossref, Google Scholar
2. Swanson JW, Borum R, Schwartz MS, et al: Psychotic symptoms and disorders and the risk of violent behavior in the community. Criminal Behavior and Mental Health 6:317-338, 1996Crossref, Google Scholar
3. Link BG, Monahan J, Steuve A, et al: Real in their consequences: a sociological approach to understanding the association between psychotic symptoms and violence. American Sociological Review 64:316-332, 1999Crossref, Google Scholar
4. Swanson JW, Holzer CE, Ganju VK, et al: Violence and psychiatric disorder in the community: evidence from the Epidemiologic Catchment Area surveys. Hospital and Community Psychiatry 41:761-770, 1990Abstract, Google Scholar
5. Swartz MS, Swanson JW, Hiday VA, et al: Violence and severe mental illness: the effects of substance abuse and nonadherence to medication. American Journal of Psychiatry 155:226-231, 1998Abstract, Google Scholar
6. Steadman HJ, Mulvey EP, Monahan J, et al: Violence by people discharged from acute psychiatric inpatient facilities and by others in the same neighborhoods. Archives of General Psychiatry 55:393-401, 1998Crossref, Medline, Google Scholar
7. McNiel DE: Correlates of violence in psychotic patients. Psychiatric Annals 27:683-690, 1997Crossref, Google Scholar
8. McNiel DE: Hallucinations and violence, in Violence and Mental Disorder: Developments in Risk Assessment. Herausgegeben von Monahan J, Steadman HJ. Chicago, University of Chicago Press, 1994Google Scholar
9. Volavka J, Laska E, Baker S, et al: History of violent behavior and schizophrenia in different cultures: analyses based on the WHO study on Determinants of Outcome of Severe Mental Disorders. British Journal of Psychiatry 171:9-14, 1997Crossref, Medline, Google Scholar
10. Goodwin DW, Alderson P, Rosenthal R: Klinische Bedeutung von Halluzinationen bei psychiatrischen Störungen: eine Studie an 116 halluzinierenden Patienten. Archives of General Psychiatry 24:76-80, 1971Crossref, Medline, Google Scholar
11. Hellerstein D, Frosch W, Koenigsberg HW: The clinical significance of command hallucinations. American Journal of Psychiatry 144:219-221, 1987Link, Google Scholar
12. Cheung P, Schweitzer I, Crowley K, et al: Violence in schizophrenia: role of hallucinations and delusions. Schizophrenia Research 26:181-190, 1997Crossref, Medline, Google Scholar
13. Zisook, S, Byrd D, Kuck J, et al: Kommando-Halluzinationen bei ambulanten Patienten mit Schizophrenie. Journal of Clinical Psychiatry 56:462-465, 1995Medline, Google Scholar
14. Rogers R, Gilles JR, Turner RE, et al: The clinical presentation of command hallucinations in a forensic population. American Journal of Psychiatry 147:1304-1307, 1990Link, Google Scholar
15. Rogers R, Nussbaum D, Gillis R: Command hallucinations and criminality: a clinical quandary. Bulletin of the American Academy of Psychiatry and the Law 16:251-258, 1988Medline, Google Scholar
16. Thompson JS, Stuart GL, Holden CE: Kommando-Halluzinationen und juristische Unzurechnungsfähigkeit. Forensic Reports 5:462-465, 1992Google Scholar
17. Dohrenwend BP, Shrout PE, Egri G, et al: Nonspecific psychological distress and other dimensions of psychopathology: measures for use in the general population. Archives of General Psychiatry 37:1229-1236, 1980Crossref, Medline, Google Scholar
18. Link BG, Steuve A: Psychotic symptoms and the violent/illegal behavior of mental patients compared with community controls, in Violence and Mental Disorder: Developments in Risk Assessment. Edited by Monahan J, Steadman HJ. Chicago, University of Chicago Press, 1994Google Scholar
19. Monahan J, Steadman HJ (eds): Violence and Mental Disorder: Developments in Risk Assessment. Chicago, University of Chicago Press, 1994Google Scholar
20. Steadman HJ, Monahan J, Appelbaum PS, et al: Designing a new generation of risk assessment research, ibidGoogle Scholar
21. Crowne DP, Marlowe D: Eine neue Skala der sozialen Erwünschtheit unabhängig von der Psychopathologie. Journal of Consulting and Clinical Psychology 24:349-354, 1960Crossref, Google Scholar
22. Reynolds WM: Entwicklung zuverlässiger und gültiger Formen der Marlowe-Crowne Social Desirability Scale. Journal of Clinical Psychology 38:119-125, 1982Crossref, Google Scholar
23. Evidence-Based Medicine Working Group: Evidenzbasierte Medizin: ein neuer Ansatz für die Lehre in der medizinischen Praxis. JAMA 268:2420-2425, 1992Crossref, Medline, Google Scholar
24. Daubert v Merrell-Dow Pharmaceuticals, Inc, 113 US Sup Ct 2786, 1993Google Scholar
25. Tardiff K: Concise Guide to Assessment and Management of Violent Patients, 2nd ed. Washington, DC, American Psychiatric Press, 1996Google Scholar
26. Junginger J: Kommando-Halluzinationen und die Vorhersage der Gefährlichkeit. Psychiatric Services 46:911-914, 1995Link, Google Scholar
27. McNiel DE, Binder RL, Fulton FM: Management von Gewaltandrohungen im Rahmen des kalifornischen Gesetzes über die Schutzpflicht. American Journal of Psychiatry 155:1097-1101, 1998 (Korrektur, American Journal of Psychiatry 155:1465, 1998)Google Scholar
28. McNiel DE, Binder RL: The relationship between acute psychiatric symptoms, diagnosis, and short-term risk of violence. Hospital and Community Psychiatry 45:133-137 1994Abstract, Google Scholar
29. Resnick PJ: Malingered psychosis, in Clinical Assessment of Malingering and Deception, 2nd ed. Edited by Rogers R. New York, Guilford, 1997Google Scholar
30. Lidz CW, Mulvey EP, Gardner W: The accuracy of predictions of violence to others. JAMA 269:1007-1011, 1993Crossref, Medline, Google Scholar
31. Straus MA: Manual for the Conflict Tactics Scales. Durham, NH, University of New Hampshire, Family Violence Laboratory, 1995Google Scholar
32. Lawrence E, Heyman RE, O’Leary KD: Correspondence between telephone and written assessments of physical violence in marriage. Behavior Therapy 26:671-680, 1995Crossref, Google Scholar
33. Shrout PE, Dohrenwend BP, Levav I: Eine diskriminante Regel für das Screening von Fällen unterschiedlicher diagnostischer Typen: vorläufige Ergebnisse. Journal of Consulting and Clinical Psychology 54:314-319, 1986Crossref, Medline, Google Scholar
34. Graham JR: MMPI-2: Assessing Personality and Psychopathology, 3rd ed. New York, Oxford University Press, 1999Google Scholar
35. McNiel DE, Greenfield TK, Attkisson CC, et al: Factor structure of a brief symptom checklist for acute psychiatric inpatients. Journal of Clinical Psychology 45:66-72, 1989Crossref, Medline, Google Scholar