Die Kosten des Ignorierens des Carnetts-Zeichens: Ein Fallbericht und Literaturbericht
William Otero Regino MD (1), Erika Martínez Rodríguez MD (2), Â Adán Lúquez Mindiola MD. (3)
(1) Professor für Medizin und Koordinator für Gastroenterologie an der Nationalen Universität von Kolumbien und dem Nationalen Universitätskrankenhaus von Kolumbien in Bogotá, Kolumbien. Mail: [email protected]
(2) Assistenzarzt für Innere Medizin an der Nationalen Universität von Kolumbien und dem Nationalen Universitätskrankenhaus von Kolumbien in Bogotá, Kolumbien.
(3) Internist und Gastroenterologie-Stipendiat an der Nationalen Universität von Kolumbien und dem Nationalen Universitätskrankenhaus von Kolumbien in Bogotá, Kolumbien.
Eingegangen:Â Â 18-07-16Â Â Angenommen:Â Â Â 16-12-16
Abstract
Chronische Bauchschmerzen sind eine häufige Ursache für Ambulanz- und Notfallbesuche. Ärzte gehen traditionell davon aus, dass der Ursprung in den intraabdominalen Strukturen, einschließlich des Magen-Darm-Trakts, liegt. Nur selten ziehen sie die Bauchdecke als Ursache der Beschwerden in Betracht und unterziehen die Patienten zahlreichen und endlosen diagnostischen Verfahren, einschließlich Laparoskopie und Chirurgie. Mindestens 50 % dieser Patienten haben Schmerzen in der Bauchdecke, die auf Verletzungen der vorderen Hautvene zurückzuführen sind, deren Diagnose durch den Nachweis des Carnett-Zeichens gestellt wird. Ein typischer Fall dieser Pathologie ist hier dargestellt. Der anfängliche Ansatz veranschaulicht die Fehler und hohen Kosten, die bei der Behandlung dieser Pathologie auftreten können.
Schlüsselwörter
Chronischer Bauchschmerz, Nervus cutanus anterior, Carnett-Zeichen, Kosten.
EINFÜHRUNG
Chronische Bauchschmerzen haben vielfältige Ursachen und sind eine Herausforderung für Hausärzte, Fachärzte und Fachkräfte in Überweisungskrankenhäusern. (1-3). In der Gastroenterologie leiden 50 % der Patienten an idiopathischen Schmerzen, und es wurde festgestellt, dass in 10 % bis 90 % dieser Fälle die Schmerzen ihren Ursprung in den Strukturen der Bauchdecke haben. In diesen Fällen ist eine Läsion oder Kompression des Nervus cutaneus anterior die häufigste Ätiologie. (2-5) Die Ärzte gehen jedoch in der Regel davon aus, dass die Ursache in den Bauchorganen liegt, und denken selten an die Möglichkeit einer Untersuchung der Bauchdecke. (1, 3, 5) Nach der Untersuchung viszeraler Ursachen werden bei den Patienten schließlich psychosomatische Erkrankungen, Reizdarmsyndrom, Gastritis und andere Störungen diagnostiziert und mit Analgetika, Anxiolytika, Antidepressiva oder Benzodiazepinen behandelt. Nicht selten werden sie auch an die Psychiatrie überwiesen. In diesem Artikel berichten wir über einen typischen Fall, der zeigt, wie dieses Symptom von Hausärzten und Überweisungszentren behandelt wird.
Klinischer Fall
Der Patient war ein 58-jähriger Mann, der im vergangenen Jahr mehrmals wegen Bauchschmerzen im Hypochondrium und in der linken Flanke in die Notaufnahme gekommen war. Er hatte keine anderen begleitenden Symptome und auch keine Anzeichen einer organischen Beeinträchtigung. Der Patient hatte eine Vorgeschichte mit Dyslipidämie und einen Onkel, der an Dickdarmkrebs erkrankt war. Nachdem er zum zweiten Mal wegen anhaltender Bauchschmerzen ins Krankenhaus eingeliefert worden war, waren die Blutchemie, die Urinanalyse, die Ultraschalluntersuchung des Abdomens und die Computertomographie (CT) alle normal. Der allgemeinchirurgische Dienst schloss ein akutes Abdomen aus und überwies den Patienten zur Endoskopie des oberen Verdauungstrakts, die eine chronische Gastritis ergab. Aufgrund der anhaltenden Bauchschmerzen wurde eine Ultraschalluntersuchung der Bauchdecke angefordert, die unauffällig war. Sie setzten die Untersuchung mit einer Koloskopie fort, die ebenfalls unauffällig war. Am vierten Tag baten sie um eine gastroenterologische Untersuchung. Bei der körperlichen Untersuchung wurden die Carnett-Zeichen A und B (die auf Bauchwandschmerzen hinweisen) festgestellt. Die gastroenterologische Untersuchung des Abdomens ergab keine weiteren AuffÃ?lle. Die schmerzhaften Stellen wurden mit Lidocain infiltriert und die Schmerzen verschwanden sofort. Drei Stunden später wurde der Patient entlassen.
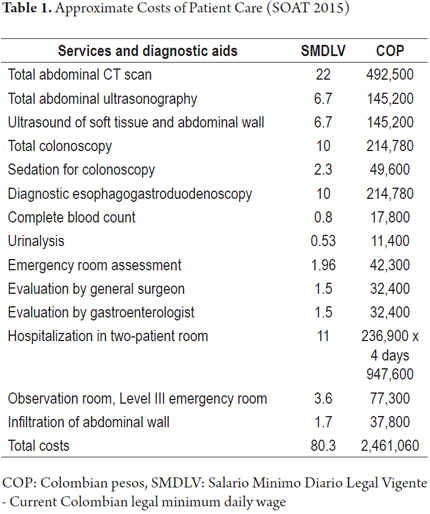
Die ungefähren Kosten des letzten Besuchs dieses Patienten in der Notaufnahme sind in Tabelle 1 aufgeführt. Die Kosten basieren auf den SOAT-Tarifen von 2015 (Ministerium für Sozialschutz von Kolumbien, SOAT-Tarifhandbuch, Dekret 2423 von 2006 – aktualisiert 2015) und beinhalten keine Medikamente.
DISKUSSION
Mit dem Aufkommen immer modernerer und effizienterer Diagnosegeräte und Tests ist das Interesse an der körperlichen Untersuchung von Patienten in verschiedenen Bereichen der klinischen Medizin allmählich verloren gegangen. Diese Unachtsamkeit führt zu einer übermäßigen Zunahme von Anfragen nach diagnostischer Hilfe, die, wie in diesem Fall, bei einer angemessenen körperlichen Untersuchung unnötig gewesen wäre. Chronische Bauchschmerzen können ihren Ursprung in den Strukturen der Bauchwand haben, einschließlich der Haut, des subkutanen Zellgewebes, des parietalen Peritoneums, der Muskeln und der vorderen Hautnerven von den dorsalen Wurzeln von T7 bis T12, die die häufigste Ursache für diese Schmerzen sind. (4, 5)
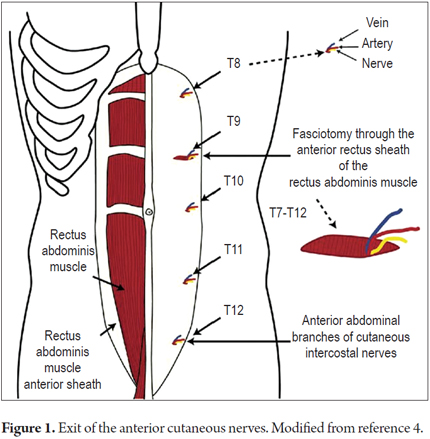
Die sensorischen Hautnerven entspringen aus den Nervenwurzeln von T7 bis T12. Sie sind um 90 Grad abgewinkelt, wenn sie durch den Faserring des seitlichen Randes des vorderen Rektusmuskels verlaufen, und haben eine ähnliche Abwinkelung, wenn sie die Haut erreichen. (2, 4) Diese Winkel machen sie besonders anfällig für Traumata oder Einklemmungen.
1977 kamen Thompson und Kollegen zu dem Schluss, dass die Identifizierung des Carnett-Zeichens eine Unterscheidung zwischen einer Reizung des viszeralen Peritoneums und Schmerzen durch Kompression oder Einklemmung des Nervus cutaneus anterior ermöglicht, der die Hauptursache für chronische Bauchwandschmerzen (CAWP) ist. (1, 2) Unnötige und kostspielige Untersuchungen, invasive Eingriffe und andere Elemente, die sich wirtschaftlich auf die Gesundheitsversorgung auswirken, können mit dieser kurzen körperlichen Untersuchung vermieden werden. (1, 2) Bauchschmerzen gehören zu den drei häufigsten Gründen für eine häufige Konsultation von Notaufnahmen und Ambulanzen und haben in den Studien in der Literatur eine Inzidenz von etwa 8 %. (3) Davon entfallen 30 % auf chronische Bauchwandschmerzen. (3, 4) In unserem Umfeld wurde in einer anderen Studie von einem der Autoren, William Otero, und einer Gruppe von Kollegen festgestellt, dass bei fast 50 % der Patienten mit chronischen Bauchschmerzen, die länger als vier Wochen andauern, ein CAWP durch das Carnett-Zeichen identifiziert wurde. (2) Diese Patienten hatten sich außerdem mehreren Untersuchungen unterzogen, mehrere Medikamente eingenommen und waren sogar operiert und ins Krankenhaus eingeliefert worden. Bei einem Drittel von ihnen wurde ein Reizdarmsyndrom diagnostiziert.
Nachdem eine chirurgische Ursache für Bauchschmerzen ausgeschlossen wurde, gibt es mehrere ätiologische Möglichkeiten. Kürzlich wurde festgestellt, dass die Anwendung eines sehr einfachen Fragebogens bei einer großen Anzahl von Patienten, bei denen zuvor ein Reizdarmsyndrom diagnostiziert worden war, chronische Bauchwandschmerzen identifiziert. (5) In einer Fünfjahresstudie von Constanza et al. an Patienten mit wiederkehrenden chronischen Bauchschmerzen wurde bei 16,3 % ein Reizdarmsyndrom und bei 7,8 % ein CAWP festgestellt. (6)
Das Carnett-Zeichen wurde 1927 von J.B. Carnett, einem englischen Geburtshelfer, beschrieben. (7, 8) Unmittelbar nachdem er seine Bedeutung erkannt hatte, begannen er und seine Kollegen, es zur Diagnose der sogenannten Interkostalneuralgie zu verwenden. Der Name bezog sich auf eine radikuläre Irritation der letzten sieben dorsalen Wurzeln und/oder der ersten lumbalen Wurzel, wo die Innervation der vorderen Bauchwand beginnt. Dies verursacht Bauchschmerzen, die Krankheiten wie Blinddarmentzündung, Nieren- oder Gallenblasenveränderungen und Veränderungen der Gebärmutter und ihrer Anhänge vortäuschen können, in Wirklichkeit aber einer Überempfindlichkeit der Bauchdecke entsprechen. In der überwiegenden Mehrzahl der Fälle kann sie durch Infiltration der Schmerzstelle mit Lokalanästhetika behoben werden. (8, 9)
Kolumbianische und internationale Veröffentlichungen haben gezeigt, dass die Nichterkennung dieses Zeichens die Diagnose verzögert und die Kosten durch unnötige Untersuchungen und Operationen, die nicht wirklich angezeigt sind, erheblich erhöht. (2, 5, 6, 9, 10)
Bei Patienten mit diesem Krankheitsbild werden routinemäßig mehrere Untersuchungen durchgeführt, darunter Ultraschalluntersuchungen des Abdomens und CT-Scans, und allzu oft werden auch unnötige chirurgische Eingriffe wie Blinddarmoperationen, Cholezystektomien und diagnostische Laparoskopien vorgenommen. All diese Eingriffe stellen unnötige Kosten für das Gesundheitssystem dar, da sie nicht zu einer korrekten Diagnose führen und sich die Lebensqualität des Patienten weiter verschlechtert. (1, 3, 5). Thompson et al. verglichen die durchschnittlichen Kosten für die Untersuchung von Patienten mit chronischen Bauchschmerzen, bei denen Bauchwandschmerzen eine Ausschlussdiagnose darstellten, und stellten Kosten von über 6.000 Dollar pro Patient fest. Diese Patienten erzielten schließlich eine bemerkenswerte Besserung, nachdem die Bauchdecke mit Lokalanästhetika infiltriert worden war. (11) Außerdem dokumentierten Constanza et al., dass sich die jährlichen Kosten für jeden Patienten mit chronischen Bauchschmerzen auf etwa 11.000 $ beliefen, verglichen mit 540 $ pro Jahr, wenn die Diagnose chronischer Bauchwandschmerzen (CAWP) anhand des Carnett-Zeichens gestellt wurde. (6)
In der oben erwähnten Studie von Otero und Kollegen wurden insgesamt 1 168 Konsultationen vor der Diagnose von CAWP, 278 Eingriffe und 14 Krankenhausaufenthalte in einer Gruppe von 91 Patienten erfasst. Die geschätzten Gesamtkosten beliefen sich auf 18.000 Dollar (54 Millionen COP), basierend auf den Sätzen der kolumbianischen Sozialversicherung für 2001, mit durchschnittlichen Kosten von 200 Dollar (594.500 COP) pro Patient, ohne Medikamente, Labortests oder Arbeitsausfall. (2) In einer anderen Studie wurde festgestellt, dass nur 4 % der befragten Ärzte die Bauchdecke als Ursache für chronische Unterleibsschmerzen ansehen. (6)
In diesem Artikel berichten wir über den Fall eines Patienten, der seit etwa zwei Jahren unter CAWP litt, bevor er bei seiner letzten Untersuchung wegen Bauchschmerzen ins Krankenhaus eingeliefert wurde. Die Kosten für den Krankenhausaufenthalt beliefen sich auf etwa 1.000 $ (3.000.000 COP), was dem Gehalt von 80 Tagen eines Arbeiters mit dem nach kolumbianischem Recht zulässigen monatlichen Mindesteinkommen entspricht. Die Schmerzen wurden mit einem Verfahren behoben, das weniger als 10 Minuten dauerte und nicht mehr als 15,00 $ kostete!
Wenn Ärzte lernen, dieses wichtige Zeichen zu erkennen und sich damit vertraut machen, sind die Vorteile offensichtlich. (2, 6, 10)
Die folgenden Schritte können zur Identifizierung des Carnett-Zeichens verwendet werden:
1. Während sich der Patient in der Dorsaldekubitus-Lage befindet, werden verschiedene Punkte entlang der Außenkante der vorderen Rektusmuskeln gedrückt, um einen schmerzhaften Punkt zu finden.
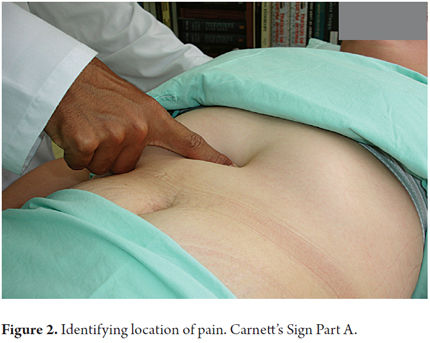
2. Der Schmerzbereich sollte nicht größer als 1,5 cm2 sein (Abbildungen 1 und 2).
3. Gelegentlich kommt es zu einer Allodynie (abnorme Schmerzempfindung bei Berührung. Berührung ist ein Reiz, der normalerweise keinen Schmerz auslöst). (1, 2, 8)
4. Sobald die Schmerzstelle identifiziert ist, wird der Druck mit dem Finger aufrechterhalten (wir ziehen es vor, dies mit dem Daumen der rechten Hand zu tun).
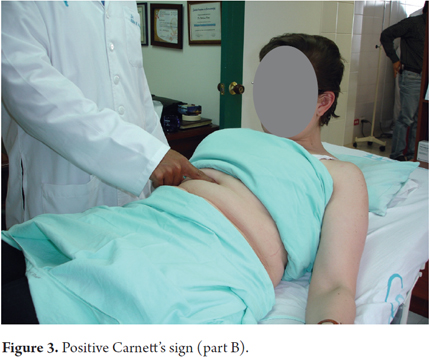
5. Der Patient wird dann gebeten, sich langsam hinzusetzen, wodurch die Bauchmuskeln angespannt werden. Wenn sich die Bauchmuskeln anspannen, bleibt der Schmerz unverändert oder nimmt an Intensität zu.
6. Dies ist der zweite Teil des Carnett-Zeichens, der anzeigt, dass der Schmerz vom Nervus cutanus anterior ausgeht (Abbildung 3).
7. Verschwindet der Schmerz, wenn der Patient sitzt, wird davon ausgegangen, dass er seinen Ursprung in den viszeralen Strukturen hat.
Der Mechanismus, der bewirkt, dass Schmerzen, die ihren Ursprung in der Wand haben, bei Fingerdruck auf die Schmerzstelle zunehmen, ist eine Kontraktion der vorderen Rektusmuskeln. Wenn der Schmerz seinen Ursprung in viszeralen Strukturen hat, schützt der kontrahierte Muskel diese vor dem Fingerdruck, und der Schmerz verschwindet. (2, 8) Andere Möglichkeiten, die Bauchmuskeln anzuspannen, bestehen darin, dass der Patient seine unteren Gliedmaßen anhebt oder hustet. In beiden Fällen sollte der Finger auf der Schmerzstelle gehalten werden. Die letztgenannte Methode ist eine Abwandlung der ursprünglichen Beschreibung.
Die positive Identifizierung des Schmerzpunktes mit den genannten Merkmalen hat eine Sensitivität von 88 % und eine Spezifität von 97 %. (12)
In unserem Dienst sieht das Infiltrationsprotokoll wie folgt aus:
1. Zunächst wird die Schmerzstelle identifiziert.
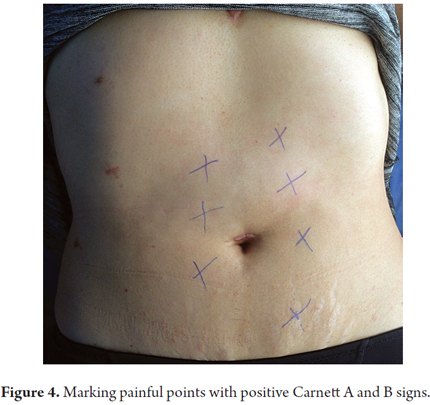
2. Sobald sie gefunden ist, wird sie durch ein Kreuz mit einem Sphäroid markiert (Abbildung 4). (2)
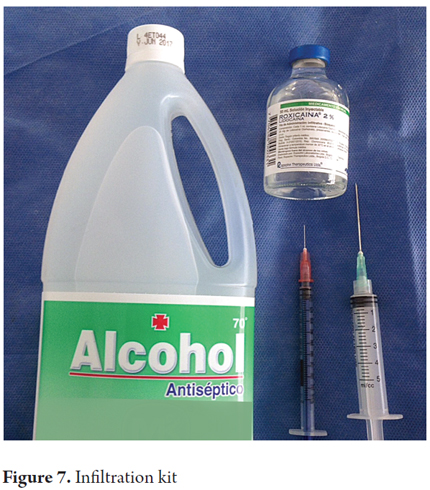
3. Anschließend wird die Stelle mit Alkohol gereinigt und mit 1-2 ml 2%igem Lidocain ohne Epinephrin infiltriert. (2)
4. Die verwendete Nadel hängt von der Dicke des Panniculus adiposus ab, für dünne Personen wird eine Insulinnadel (Halbzoll 27-Gauge) und für andere Personen eine 1-Zoll 23-Gauge-Nadel oder eine 1,5-Zoll 21-Gauge-Nadel (herkömmliche Nadel, die mit Spritzen geliefert wird) gewählt.
5. Die genannten Nadeln befinden sich in einer 5-10-mL-Spritze (Abbildungen 5, 6 und 7).
In einer einzigen Sitzung können mehrere Punkte infiltriert werden. Unsere Empfehlung lautet, dass angesichts des Risikos unerwünschter kardiovaskulärer Ereignisse nicht mehr als 10 mL in einer Sitzung infiltriert werden sollten. Der Patient muss immer eine spezielle Einverständniserklärung für dieses Verfahren unterschreiben. Ist der Patient minderjährig, muss die Einwilligung entweder von einem Elternteil oder einem gesetzlichen Vertreter unterzeichnet werden. Ziel der Infiltration ist es, den Nervus cutanus anterior oder seine Umgebung zu erreichen. (2) Nach einer Injektion verschwindet der Schmerz bei mehr als 80 % der Patienten. Bei zwei oder mehr Injektionen verschwinden die Schmerzen bei bis zu 91 % der Patienten. (2) Die Unwirksamkeit der Behandlung mit einem Lokalanästhetikum kann auf verschiedene Faktoren zurückzuführen sein, wie z. B. Schwierigkeiten, die Schmerzstelle zu erreichen, Übergewicht, kurze Nadeln, schlechte Technik oder falsche Diagnose. (1)
Bei Vorliegen einer schmerzhaften Erkrankung mit den genannten Merkmalen sind keine weiteren Bestätigungstests erforderlich. Eine kürzlich durchgeführte klinische Studie hat gezeigt, dass die Infiltration der Schmerzstelle mit Lidocain wirksamer ist als die Infiltration mit Kochsalzlösung, die als Placebo verwendet wurde (p = 0,007). (11)
Es wurde auch dokumentiert, dass bei Patienten mit chronischen Beckenschmerzen, die das Carnett-Zeichen aufweisen, eine wöchentliche Infiltration der Bauchdecke mit 1 % Lidocain + Epinephrin über 5 bis 6 Wochen bei 77 % der Patienten zum Verschwinden der Schmerzen und bei 93 % der Patienten zur Besserung führt. (13) Diese Ergebnisse unterstreichen, wie wichtig die Erkennung des Carnett-Zeichens bei dieser Art von Patienten ist und dass die Infiltration der Schmerzstelle ein wirksames Verfahren in der Gynäkologie und Geburtshilfe sein kann. (11) Diese Pathologie wurde auch bei Kindern festgestellt, und diese Behandlung hat sich auch bei ihnen als wirksam erwiesen. (10)
Trotz der nachgewiesenen Verbesserung der Schmerzen nach Infiltration mit Lidocain wurde festgestellt, dass chronischer Stress, psychische Veränderungen und psychiatrische Begleiterkrankungen ein weniger günstiges Ansprechen auf die Behandlung vorhersagen können, selbst wenn der Patient das Carnett-Zeichen hat. (14, 15) Diese speziellen Fälle werden von Somatisierungssyndromen oder psychosomatischen Problemen beeinflusst, die einen multidisziplinären Ansatz erfordern. (14, 15)
Traditionell wird das Carnett-Zeichen bei der Beurteilung von Patienten mit chronischen Bauchschmerzen verwendet; es hat sich jedoch auch bei Patienten mit akuten Bauchschmerzen als nützlich erwiesen. (16, 17) In der Thomson-Studie hatte nur einer von 24 Patienten mit Carnett-Zeichen eine viszerale Ursache für akute Schmerzen, und Gray et al. fanden eine Appendizitis bei fünf von 158 (3,1 %) Patienten mit dem Zeichen. (17) Bei akutem Abdomen und Peritonitis hat dieses Zeichen keinen Nutzen. (18)
In Fällen von hartnäckigen Schmerzen aufgrund von Nerveneinklemmungen ist die lokale Operation die Behandlung der Wahl. (19) In solchen Fällen wird eine anteriore Neurektomie eines Abschnitts des Nervus cutaneus mit Ligatur des begleitenden Gefäßpaketes durchgeführt. Auch andere Pathologien, wie z. B. Rückenwirbelbrüche (75 % unterhalb von T7), können Ursachen für chronische Bauchwandschmerzen sein, die Prävalenz wird jedoch als gering eingeschätzt. In einer Studie von Lara et al. wurde jedoch bei einer kleinen Gruppe von Patienten mit chronischen Bauchschmerzen und Carnett-Zeichen eine Prävalenz von thorakalen Bandscheibenvorfällen von bis zu 30 % festgestellt. Allerdings berichteten fast 90 % der Patienten in dieser Studie über ständige Bauchschmerzen in Verbindung mit Rückenschmerzen, die sich bei Anstrengung verschlimmerten. Die häufigste Lokalisation war in Richtung der Flanken, was bei chronischen Bauchschmerzen, die sich durch die Infiltration von Anästhetika nicht bessern, eine Orientierungshilfe sein könnte und möglicherweise eine Untersuchung mit MRT der Rückenwirbelsäule erforderlich macht. (13)
Der Ursprung von Veränderungen des N. cutaneus anterior kann oft nicht bestimmt werden. Verschiedene Umstände des täglichen Lebens können jedoch Schäden verursachen. Ereignisse wie chronischer Husten, Bauchtrauma, enge Kleidung, rezidivierendes Erbrechen, abdominale Distension oder sich wiederholende Bewegungen, die einen erhöhten Druck im Bauchraum verursachen, können zu einer Verletzung des Nervus cutaneus anterior führen und chronische Bauchschmerzen verursachen. (13) Andere Ursachen sind die Einklemmung des N. cutaneus anteriores des Abdomens (ACNES), verursacht durch erhöhten Druck im Bauchraum (2, 8, 10), chirurgische Narben, Hämatome der Rektusscheide oder Narbenbrüche. (18, 19)
ZUSAMMENFASSUNG
Wie in allen medizinischen Situationen sind eine ausführliche Anamnese und eine vollständige körperliche Untersuchung bei Patienten mit chronischen Bauchschmerzen unerlässlich. Sie können nicht durch Technik ersetzt werden, da die Untersuchung klinischer Zeichen wie des Carnett-Zeichens von grundlegender Bedeutung ist, um eine große Anzahl von Differentialdiagnosen auszuschließen und viele mühsame und erfolglose zusätzliche Verfahren zu vermeiden, die die Mittel des Gesundheitssystems verschwenden, ohne die Krankheit zu identifizieren oder zu beheben. (1, 2, 6, 11, 20, 21)
Finanzierung
Die Kosten dieser Studie wurden vollständig von den Autoren übernommen.
Interessenkonflikte
Dr. Otero hat Vorträge gehalten und Honorare von Abbott-Lafrancol, Tecnofarma, La-Santé Laboratories, Procaps und Takeda Laboratories erhalten. Dr. Erika Martínez und Dr. Adán Lúquez hatten keine Interessenkonflikte.
Danksagung
Die Autoren danken Alejandra Figueroa, Krankenpflegehelferin, und Liliana Oino, Biomedizintechnikerin, für ihr Interesse an der Betreuung und Terminvergabe von Patienten mit dieser Pathologie in der Abteilung für Gastroenterologie der Clínica Fundadores.
1. Koop H, Koprdova S, Schürman C. Chronische Bauchwandschmerzen. Dtsch Arztebl Int. 2016;113(4):51-7.
2. Otero W, Ruiz X, Otero E, et al. Dolor de la pared abdominal: una entidad olvidada con gran impacto en la práctica médica. Rev Col Gastroenterol. 2007;22:261-71.
3. Tolba R, Shroll J, Kanu A, et al. The epidemiology of chronic abdominal pain. En: Kapural L. Chronische Unterleibsschmerzen. Ein evidenzbasierter, umfassender Leitfaden für das klinische Management. New York: Springer Science-Business Media; 2015. p. 13-24.
4. Lidsetmo RO, Stulberg J. Chronic abdominal wall painA diagnostic challenge for the surgeon. Am J Surg. 2009;198:129-34.
5. Van Assen T, de Jager-Kievit JW, Scheltinga MR, et al. Chronische Bauchwandschmerzen als funktionelle Bauchschmerzen fehldiagnostiziert. J Am Board Fam Med. 2014;26(6):738-44.
6. Constanza CD, Longstreth GF, Liu AL. Chronische Bauchwandschmerzen: klinische Merkmale, Gesundheitskosten und langfristige Ergebnisse. Clin Gastroenterol Hepatol. 2004;2(5):395-99.
7. Carnett JB. Interkostalneuralgie als Ursache von Unterleibsschmerzen und Empfindlichkeit. Surg Gynecol Obstet. 1926;42:625-32.
8. Carnett JB, Bates W. The treatment of intercostal neuralgia of the abdominal wall. Ann Surg. 1933;98(5):820-9.
9. Thomson WHF, Dawes RFH, Carter SSC. Abdominal wall tenderness: a useful sign in chronic abdominal pain. Br J Sur. 1991;78(2):223-5.
10. Akhnikh S, De Korte N, De Winter P. Anteriores kutanes Nerveneinklemmungssyndrom (ACNES): Die vergessene Diagnose. Eur J Pediatrics. 2014;173:445-9.
11. Thomson C, Goodman R, Rowe WA, et al. Abdominal wall syndrome: a costly diagnosis of exclusion. Gastroenterology. 2001;120(5):637A.
12. Takada T, Ikusaka M, Ohira Y, et al. Diagnostische Nützlichkeit des Carnetts-Tests bei psychogenen Unterleibsschmerzen. Int Med. 2011;50(3):213-7.
13. Boelens OBA, Scheltinga MF, Houterman S, et al. Randomisierte klinische Studien zur Triggerpunktinfiltration mit Lidocain zur Diagnose des anterioren kutanen Nerveneinklemmungssyndroms. Br J Surg. 2013;100:217-21.
14. Lara FJ, Berges AF, Quesada JQ, et al. Thoracic disc herniation, a not infrequent cause of chronic abdominal pain. Int Surg. 2012;97(1):27-33.
15. Feurle GE. Bauchwandschmerzen – Klassifikation, Diagnose und Behandlungsvorschläge. Wien Klin Wocht. 2007;119(21-22):633-8.
16. Thomson H, Francis DMA. Abdominal-wall tenderness: a useful sign in the acute abdomen. Lancet. 1977;310(8047):1053-4.
17. Gray DW, Seabrook G, Dixon JM, et al. Is abdominal wall tenderness a useful sign in the diagnosis of non-specific abdominal pain? Ann R Coll Surg Engl. 1988;70:233-4.
18. Rivero M, Moreira V, Riesco JM, et al. Dolor originado en la pared abdominal: una alternativa diagnóstica olvidada. Gastroenterol Hepatol. 2007;30(4):244-50.
19. van Assen T, Boelens OB, van Eerten PV. Langzeiterfolgsrate nach einer anterioren Neurektomie bei Patienten mit abdominalem Nerveneinklemmungssyndrom. Surgery. 2015;157:137-43.
20. Alas A, Kim DS, Ogunyemi DAA. Verbessern Triggerpunkt-Injektionen mit gepuffertem Lidocain Beckenschmerzen myofaszialen Ursprungs – eine retrospektive Studie. J Min Inv Gynecol. 2012;19(Suppl.1):S28-32.
21. Abdominal wall tenderness test: could Carnett cut costs? Lancet. 1991;337 (8750):1134.