El Costo De Ignorar El Signo De Carnett: Reporte De Un Caso Y Revisión De La Literatura
William Otero Regino MD (1), Erika Martínez Rodríguez MD (2), Â Adán Lúquez Mindiola MD. (3)
(1) Profesor de Medicina y Coordinador de Gastroenterología de la Universidad Nacional de Colombia y del Hospital Universitario Nacional de Colombia en Bogotá, Colombia. Correo: [email protected]
(2) Residente de Medicina Interna de la Universidad Nacional de Colombia y del Hospital Universitario Nacional de Colombia en Bogotá, Colombia.
(3) Internista y Becario de Gastroenterología de la Universidad Nacional de Colombia y del Hospital Universitario Nacional de Colombia en Bogotá, Colombia.
Recibido:Â Â 18-07-16Â Â Aceptado:Â Â 16-12-16
Abstract
El dolor abdominal crónico es una causa frecuente de consultas externas y de urgencias. Los médicos consideran tradicionalmente que su origen se encuentra en las estructuras intraabdominales, incluido el tracto gastrointestinal. Rara vez tienen en cuenta la pared abdominal como causa de las molestias y someten a los pacientes a numerosos e interminables procedimientos de diagnóstico, incluida la laparoscopia y la cirugía. Al menos el 50% de estos pacientes tienen dolor en la pared abdominal debido a lesiones de la vena cutánea anterior cuyo diagnóstico se realiza mediante la identificación del signo de Carnett. Aquí se presenta un caso típico de esta patología. El planteamiento inicial ilustra los errores y los elevados costes que puede suponer el abordaje de esta patología.
Palabras clave
Dolor abdominal crónico, nervio cutáneo anterior, signo de Carnett, costes.
INTRODUCCIÓN
El dolor abdominal crónico tiene múltiples causas y es un reto para los médicos de atención primaria, los especialistas y los profesionales de los hospitales de referencia. (1-3). En gastroenterología, el 50% de los pacientes tienen dolor idiopático, y se ha observado que en el 10% al 90% de estos casos el dolor se origina en las estructuras de la pared abdominal. Entre estos casos, una lesión o compresión que afecta al nervio cutáneo anterior es la etiología más frecuente. (2-5) Sin embargo, los médicos suelen considerar que la causa se localiza en las vísceras abdominales y rara vez piensan en la posibilidad de estudiar la pared abdominal. (1, 3, 5) Tras investigar las causas viscerales, los pacientes acaban siendo diagnosticados de enfermedades psicosomáticas, síndrome del intestino irritable (SII), gastritis y otros trastornos y son tratados con analgésicos, ansiolíticos, antidepresivos o benzodiacepinas. No es infrecuente que se les derive a psiquiatría. En este artículo se expone un caso típico de cómo se aborda este síntoma por parte de los médicos de atención primaria y de los centros de referencia.
Caso clínico
El paciente era un hombre de 58 años que había acudido al servicio de urgencias en numerosas ocasiones durante el año anterior por un dolor abdominal localizado en el hipocondrio y en el flanco izquierdo. No presentaba otros síntomas asociados ni signos de compromiso orgánico. El paciente tenía antecedentes de dislipidemia y un tío que había tenido cáncer de colon. Tras ser hospitalizado por segunda vez debido a un dolor abdominal persistente, las pruebas de química sanguínea, el análisis de orina, la ecografía abdominal y un TAC fueron normales. El servicio de cirugía general había descartado un abdomen agudo y derivó a la paciente a una endoscopia digestiva alta que dio como resultado una gastritis crónica. Debido al dolor abdominal persistente, solicitaron una ecografía de la pared abdominal, que fue normal. Continuaron el estudio con colonoscopia, que también fue normal. Al cuarto día, solicitaron una evaluación gastroenterológica. En la exploración física, los signos A y B de Carnett (indicativos de dolor en la pared abdominal) eran evidentes. En la exploración física gastroenterológica del abdomen no se encontraron otras anomalías. Se infiltraron los puntos dolorosos con lidocaína y el dolor desapareció inmediatamente. Tres horas después, la paciente fue dada de alta.
Los costes aproximados de la última visita de esta paciente al servicio de urgencias se muestran en la Tabla 1. Los costos se basan en las tarifas del SOAT de 2015 (Ministerio de la Protección Social de Colombia, Manual de Tarifas del SOAT, Decreto 2423 de 2006 – actualizado en 2015) y no incluyen los medicamentos.
DISCUSIÓN
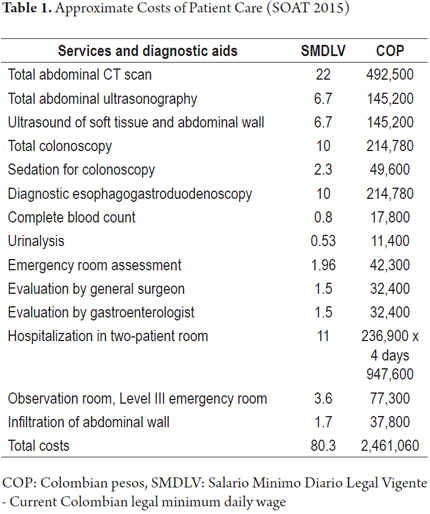
Con el advenimiento de equipos y pruebas diagnósticas cada vez más modernas y eficientes, se ha perdido paulatinamente el interés por el examen físico de los pacientes en los diferentes escenarios de la medicina clínica. Esta desatención está produciendo un aumento excesivo de solicitudes de ayuda diagnóstica que, como en este caso, habrían sido innecesarias si se hubiera realizado una exploración física adecuada. El dolor abdominal crónico puede originarse en estructuras de la pared abdominal, incluyendo la piel, el tejido celular subcutáneo, el peritoneo parietal, los músculos y los nervios cutáneos anteriores de las raíces dorsales de T7 a T12, que es la causa más frecuente de este dolor. (4, 5)
Los nervios sensoriales cutáneos surgen de las raíces nerviosas de T7-T12. Se angulan 90 grados al pasar por el anillo fibroso del borde lateral de los músculos rectos anteriores y tienen una angulación similar al llegar a la piel. (2, 4) Estas angulaciones los hacen especialmente vulnerables a los traumatismos o al atrapamiento.
En 1977, Thompson y sus colegas concluyeron que la identificación del signo de Carnett puede diferenciar entre la irritación del peritoneo visceral y el dolor causado por la compresión o el atrapamiento del nervio cutáneo anterior, que es la causa principal del dolor crónico de la pared abdominal (DAC). (1, 2) Con esta breve exploración física se pueden evitar exámenes innecesarios y costosos, procedimientos invasivos y otros elementos que repercuten económicamente en los servicios sanitarios. (1, 2) El dolor abdominal es uno de los tres motivos más frecuentes de consulta en urgencias y consultas externas y tiene una incidencia aproximada del 8% en los estudios de la literatura. (3) De ellos, el 30% corresponde a dolor crónico de la pared abdominal. (3, 4) En nuestro medio, otro estudio realizado por uno de los autores, William Otero, y un grupo de colegas, encontró que casi el 50% de los pacientes con dolor abdominal crónico de más de cuatro semanas de duración tenían DAC identificado a través del signo de Carnett. (2) Estos pacientes también se habían sometido a múltiples exámenes, habían tomado varios medicamentos e incluso se habían sometido a cirugía y habían sido hospitalizados. A un tercio de ellos se les había diagnosticado SII.
Después de descartar una causa quirúrgica del dolor abdominal, existen múltiples posibilidades etiológicas. Recientemente, se ha comprobado que la aplicación de un cuestionario muy sencillo identifica el dolor crónico de la pared abdominal en un gran número de pacientes que habían sido diagnosticados previamente de SII. (5) Un estudio de cinco años realizado por Constanza et al. sobre pacientes con dolor abdominal crónico recurrente encontró SII en el 16,3% y DAC en el 7,8%. (6)
El signo de Carnett fue descrito en 1927 por J.B. Carnett, un obstetra inglés. (7, 8) Inmediatamente después de reconocer su importancia, él y sus colegas empezaron a utilizarlo para diagnosticar lo que llamaban neuralgia intercostal. El nombre se refería a la irritación radicular de las siete últimas raíces dorsales y/o la primera raíz lumbar, donde comienza la inervación de la pared abdominal anterior. Esto provoca un dolor abdominal capaz de simular enfermedades como la apendicitis, alteraciones renales o de la vesícula biliar y alteraciones del útero y sus anexos, pero que en realidad corresponde a una hipersensibilidad de la pared abdominal. En la gran mayoría de los casos puede resolverse mediante la infiltración del lugar del dolor con anestésicos locales. (8, 9)
Publicaciones colombianas e internacionales han demostrado que la no identificación de este signo retrasa el diagnóstico y aumenta significativamente los costos debido a la solicitud de exámenes innecesarios, y de cirugías que no están realmente indicadas. (2, 5, 6, 9, 10)
A los pacientes con este cuadro clínico se les practican rutinariamente múltiples exámenes, incluyendo ecografías abdominales y tomografías computarizadas, y con demasiada frecuencia se realizan también procedimientos quirúrgicos innecesarios como apendicectomías, colecistectomías y laparoscopias diagnósticas. Todos estos procedimientos suponen un gasto innecesario para el sistema sanitario, ya que no se llega a un diagnóstico correcto y la calidad de vida del paciente sigue deteriorándose. (1, 3, 5). Thompson et al. compararon el coste medio de la evaluación de pacientes con dolor abdominal crónico, en los que el dolor de la pared abdominal era un diagnóstico de exclusión, y encontraron costes superiores a 6.000 dólares por paciente. Estos pacientes lograron finalmente una notable mejoría tras infiltrar la pared abdominal con anestésicos locales. (11) Asimismo, Constanza et al. documentaron que el coste anual de cada paciente con dolor abdominal crónico era de aproximadamente 11.000 dólares, en comparación con 540 dólares anuales cuando el diagnóstico de dolor crónico de la pared abdominal (DAC) se realizaba mediante el signo de Carnett. (6)
El estudio mencionado anteriormente de Otero y sus colegas informó de un total de 1.168 consultas previas al diagnóstico de DAC, 278 procedimientos y 14 hospitalizaciones en un grupo de 91 pacientes. El coste total estimado fue de 18.000 dólares (54 millones de COP), basado en las tarifas de la Seguridad Social colombiana para 2001, con un coste medio de 200 dólares (594.500 COP) por paciente, sin incluir los medicamentos, las pruebas de laboratorio ni el tiempo de trabajo perdido. (2) Otro estudio encontró que sólo el 4% de los médicos encuestados consideraba la pared abdominal como una fuente de dolor abdominal crónico. (6)
En este artículo informamos del caso de un paciente que había padecido CAWP durante aproximadamente dos años antes de ser hospitalizado durante su última evaluación de dolor abdominal. El costo de la hospitalización fue de aproximadamente $ 1.000 (COP 3.000.000) que equivale a 80 días de salario de un trabajador con el ingreso mínimo mensual permitido por la legislación colombiana. El dolor se resolvió con un procedimiento que tomó menos de 10 minutos y no costó más de $15.00!
Cuando los médicos aprenden a identificar este importante signo y se familiarizan con él, los beneficios son evidentes. (2, 6, 10)
Los siguientes pasos pueden utilizarse para identificar el signo de Carnett:
1. Con el paciente en posición de decúbito dorsal se presionan varios puntos a lo largo del borde externo de los músculos rectos anteriores en busca de un punto doloroso.
2. El área de dolor no debe ser mayor de 1,5 cm2 (Figuras 1 y 2).
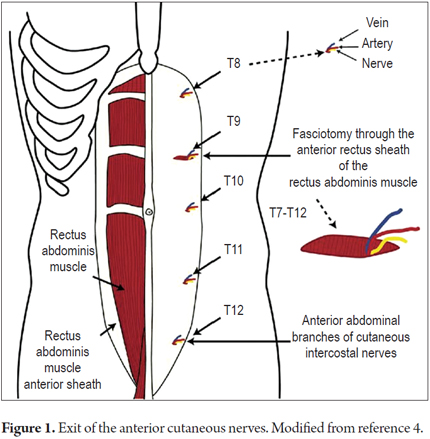
3. Ocasionalmente, habrá alodinia (Sensación dolorosa anormal al tacto. El tacto es un estímulo que normalmente no produce dolor). (1, 2, 8)
4. Una vez identificado el lugar del dolor, se mantiene la presión con el dedo (nosotros preferimos hacerlo con el pulgar de la mano derecha).
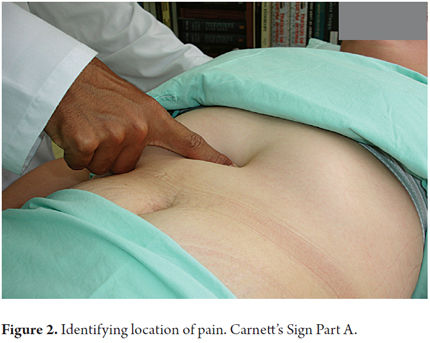
5. A continuación, se pide al paciente que se siente lentamente, lo que tensará los músculos abdominales. Cuando los músculos abdominales se tensan, el dolor no cambia o aumenta su intensidad.
6. Esta es la segunda parte del signo de Carnett, que indica que el dolor se origina en el nervio cutáneo anterior (figura 3).
7. Si el dolor desaparece cuando el paciente se sienta, se considera que se origina en las estructuras viscerales.
El mecanismo que hace que el dolor originado en la pared aumente al presionar con el dedo en el lugar del dolor es una contracción de los músculos rectos anteriores. Si el dolor se origina en estructuras viscerales, el músculo contraído las protege de la presión del dedo, y el dolor desaparece. (2, 8) Otras formas de contraer los músculos abdominales son que el paciente eleve sus extremidades inferiores o que tosa. En ambos casos, el dedo debe mantenerse en el lugar del dolor. Este último método es una modificación que hemos realizado a la descripción original.
La identificación positiva del punto de dolor con las características mencionadas tiene una sensibilidad del 88% y una especificidad del 97%. (12)
En nuestro servicio, el protocolo de infiltración es el siguiente:
1. Inicialmente se identifica el lugar del dolor.
2. Una vez encontrado, se marca con una cruz con un esferoide (Figura 4). (2)
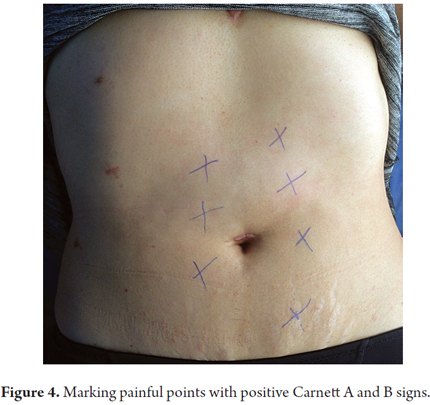
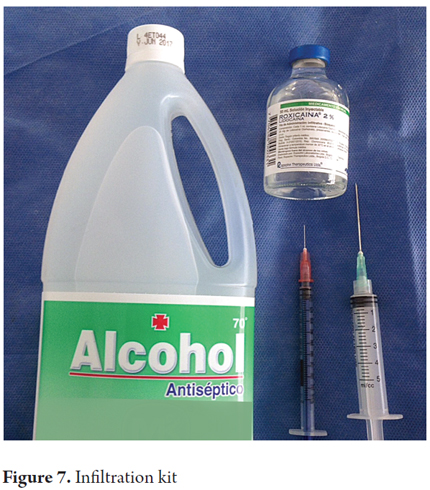
3. A continuación se limpia con alcohol y se infiltra con 1-2 mL de lidocaína al 2% sin epinefrina. (2)
4. La aguja utilizada depende del grosor del panículo adiposo, se elige una aguja de insulina (media pulgada de calibre 27) para personas delgadas, y una aguja de 1 pulgada de calibre 23 o una aguja de 1,5 pulgadas de calibre 21 (aguja convencional suministrada con las jeringas) para otras personas.
5. Las agujas mencionadas se montan en una jeringa de 5-10 mL (Figuras 5, 6 y 7).
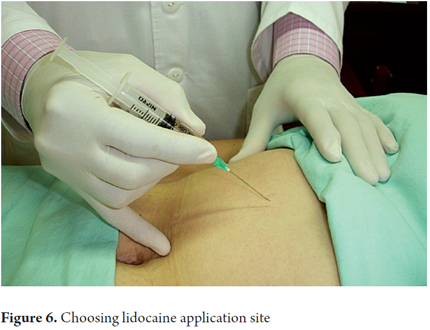
Se pueden infiltrar varios puntos en una sola sesión. Nuestra recomendación es que no se infiltren más de 10 mL en una sesión, dado el riesgo de eventos cardiovasculares adversos. El paciente debe firmar siempre un consentimiento informado específico para este procedimiento. Si el paciente es menor de edad, el consentimiento debe ser firmado por uno de los padres o por un representante legal. El objetivo de la infiltración es alcanzar el nervio cutáneo anterior o sus proximidades. (2) Tras una inyección, el dolor desaparece en más del 80% de los pacientes. Con dos o más inyecciones, el dolor desaparece hasta en el 91% de los pacientes. (2) La ineficacia del tratamiento con anestesia local puede deberse a varios factores, como la dificultad para llegar al lugar del dolor, la obesidad, las agujas cortas, una técnica deficiente o un diagnóstico incorrecto. (1)
En presencia de un cuadro doloroso con las características mencionadas, no son necesarias otras pruebas de confirmación. Un ensayo clínico reciente ha demostrado que la infiltración de lidocaína en el lugar del dolor es más eficaz que la infiltración de solución salina utilizada como placebo (p = 0,007). (11)
También se ha documentado que en las pacientes con dolor pélvico crónico que presentan el signo de Carnett, la infiltración semanal de la pared abdominal con lidocaína al 1% + epinefrina durante 5 a 6 semanas conduce a la desaparición del dolor en el 77% de las pacientes y a la mejora en el 93% de ellas. (13) Estos resultados ponen de manifiesto la importancia de detectar el signo de Carnett en este tipo de pacientes y que la infiltración en el lugar del dolor puede ser un procedimiento eficaz en ginecología y obstetricia. (11) Esta patología también se ha encontrado en niños y este tratamiento ha demostrado ser eficaz también para ellos. (10)
A pesar de la comprobada mejoría del dolor tras la infiltración con lidocaína, se ha encontrado que el estrés crónico, las alteraciones psicológicas y las enfermedades psiquiátricas concomitantes pueden predecir respuestas menos favorables al tratamiento incluso cuando el paciente tiene el signo de Carnett. (14, 15) En estos casos concretos influyen síndromes de somatización o problemas psicosomáticos que requieren un abordaje multidisciplinar. (14, 15)
Tradicionalmente, el signo de Carnett se ha utilizado en la evaluación de pacientes con dolor abdominal crónico; sin embargo, también ha resultado útil en pacientes con dolor abdominal agudo. (16, 17) En el estudio de Thomson, sólo uno de 24 pacientes con el signo de Carnett tenía una causa visceral de dolor agudo, y Gray et al. encontraron apendicitis en cinco de 158 (3,1%) pacientes con el signo. (17) Cuando hay abdomen agudo y peritonitis, este signo no tiene utilidad. (18)
En los casos de dolor intratable por atrapamiento nervioso, la cirugía local ha sido el tratamiento de elección. (19) En estos casos, se realiza una neurectomía anterior de una sección del nervio cutáneo con ligadura del paquete vascular acompañante. Otras patologías, como las vértebras dorsales herniadas (75% por debajo de T7), pueden ser causas de dolor crónico de la pared abdominal, pero se considera que la prevalencia es baja. Sin embargo, un estudio de Lara et al. encontró una prevalencia de hernia discal torácica en hasta el 30% de un pequeño grupo de pacientes con dolor abdominal crónico y signo de Carnett. Sin embargo, casi el 90% de los pacientes de este estudio refirieron un dolor abdominal constante asociado a dolor de espalda, que se exacerbaba con el esfuerzo. La localización más frecuente fue hacia los flancos, lo que podría orientar aquellos casos de dolor abdominal crónico que no mejoran con la infiltración de anestésicos y que pueden requerir un estudio con RMN de columna dorsal. (13)
El origen de las alteraciones del nervio cutáneo anterior a menudo no puede determinarse. Sin embargo, diversas circunstancias de la vida cotidiana pueden causar daños. Acontecimientos como la tos crónica, los traumatismos abdominales, la ropa ajustada, los vómitos recurrentes, la distensión abdominal o los movimientos repetitivos que provocan un aumento de la presión abdominal pueden provocar una lesión del nervio cutáneo anterior y dar lugar a un dolor abdominal crónico. (13) Otras causas son el atrapamiento del nervio cutáneo anterior del abdomen (ACNES), causado por el aumento de la presión abdominal (2, 8, 10), las cicatrices quirúrgicas, los hematomas de la vaina del recto o las hernias incisionales. (18, 19)
CONCLUSIÓN
Como en todas las situaciones médicas, una historia clínica detallada y una exploración física completa son esenciales para los pacientes con dolor abdominal crónico. No se pueden sustituir por la tecnología, ya que la exploración de los signos clínicos, como el signo de Carnett, es fundamental para descartar un gran número de diagnósticos diferenciales y para evitar muchos procedimientos adicionales engorrosos e infructuosos que malgastan los fondos del sistema sanitario sin identificar ni resolver la enfermedad. (1, 2, 6, 11, 20, 21)
Financiación
Los costes de este estudio fueron asumidos íntegramente por los autores.
Conflictos de intereses
El Dr. Otero ha dado conferencias y ha recibido honorarios de Abbott-Lafrancol, Tecnofarma, laboratorios La-Santé, Procaps y laboratorios Takeda. La Dra. Erika Martínez y el Dr. Adán Lúquez no tienen conflictos de intereses.
Agradecimientos
Los autores agradecen a Alejandra Figueroa, auxiliar de enfermería, y a Liliana Oino, ingeniera biomédica, su interés en el seguimiento y asignación de citas de los pacientes con esta patología en la Unidad de Gastroenterología de la Clínica Fundadores.
1. Koop H, Koprdova S, Schürman C. Dolor crónico de la pared abdominal. Dtsch Arztebl Int. 2016;113(4):51-7.
2. Otero W, Ruiz X, Otero E, et al. Dolor de la pared abdominal: una entidad olvidada con gran impacto en la práctica médica. Rev Col Gastroenterol. 2007;22:261-71.
3. Tolba R, Shroll J, Kanu A, et al. The epidemiology of chronic abdominal pain. En: Kapural L. Chronic abdominal pain. An evidence-based, comprehensive guide to clinical management. New York: Springer Science-Business Media; 2015. p. 13-24.
4. Lidsetmo RO, Stulberg J. Chronic abdominal wall painA diagnostic challenge for the surgeon. Am J Surg. 2009;198:129-34.
5. Van Assen T, de Jager-Kievit JW, Scheltinga MR, et al. Chronic abdominal wall pain misdiagnosed as functional abdominal pain. J Am Board Fam Med. 2014;26(6):738-44.
6. Constanza CD, Longstreth GF, Liu AL. Dolor crónico de la pared abdominal: característica clínica, costes sanitarios y resultados a largo plazo. Clin Gastroenterol Hepatol. 2004;2(5):395-99.
7. Carnett JB. Intercostal neuralgia as a cause of abdominal pain and tenderness. Surg Gynecol Obstet. 1926;42:625-32.
8. Carnett JB, Bates W. The treatment of intercostal neuralgia of the abdominal wall. Ann Surg. 1933;98(5):820-9.
9. Thomson WHF, Dawes RFH, Carter SSC. Abdominal wall tenderness: a useful sign in chronic abdominal pain. Br J Sur. 1991;78(2):223-5.
10. Akhnikh S, De Korte N, De Winter P. Anterior cutaneous nerve entrapment syndrome (ACNES): El diagnóstico olvidado. Eur J Pediatrics. 2014;173:445-9.
11. Thomson C, Goodman R, Rowe WA, et al. Síndrome de la pared abdominal: un costoso diagnóstico de exclusión. Gastroenterology. 2001;120(5):637A.
12. Takada T, Ikusaka M, Ohira Y, et al. Diagnostic usefulness of carnetts test in psychogenic abdominal pain. Int Med. 2011;50(3):213-7.
13. Boelens OBA, Scheltinga MF, Houterman S, et al. Ensayos clínicos aleatorios sobre la infiltración de puntos gatillo con lidocaína para diagnosticar el síndrome de atrapamiento del nervio cutáneo anterior. Br J Surg. 2013;100:217-21.
14. Lara FJ, Berges AF, Quesada JQ, et al. Hernia discal torácica, una causa no infrecuente de dolor abdominal crónico. Int Surg. 2012;97(1):27-33.
15. Feurle GE. Dolor en la pared abdominal: clasificación, diagnóstico y sugerencias de tratamiento. Wien Klin Wocht. 2007;119(21-22):633-8.
16. Thomson H, Francis DMA. Abdominal-wall tenderness: a useful sign in the acute abdomen. Lancet. 1977;310(8047):1053-4.
17. Gray DW, Seabrook G, Dixon JM, et al. ¿Es la sensibilidad de la pared abdominal un signo útil en el diagnóstico del dolor abdominal inespecífico? Ann R Coll Surg Engl. 1988;70:233-4.
18. Rivero M, Moreira V, Riesco JM, et al. Dolor originado en la pared abdominal: una alternativa diagnóstica olvidada. Gastroenterol Hepatol. 2007;30(4):244-50.
19. van Assen T, Boelens OB, van Eerten PV. Tasa de éxito a largo plazo tras una neurectomía anterior en pacientes con síndrome de atrapamiento del nervio abdominal. Surgery. 2015;157:137-43.
20. Alas A, Kim DS, Ogunyemi DAA. Las inyecciones de puntos gatillo con lidocaína tamponada mejoran el dolor pélvico de origen miofascial: un estudio retrospectivo. J Min Inv Gynecol. 2012;19(Suppl.1):S28-32.
21. Prueba de sensibilidad de la pared abdominal: ¿podría Carnett reducir los costes? Lancet. 1991;337 (8750):1134.