Original Editor – Roelie Wolting as part of Enablement Project
Top Contributors – Michelle Lee, Naomi O’Reilly, Laura Ritchie, Simisola Ajeyalemi ja Kim Jackson
Määritelmä
Cerebral Palsy (CP) on liike- ja asentohäiriö, joka ilmaantuu imeväis- tai varhaislapsuudessa aivojen vaurioitumisen seurauksena. Aivovaurio on pysyvä, eikä sitä voida parantaa, mutta mitä varhaisemmassa vaiheessa ryhdytään toimenpiteisiin, sitä enemmän parannusta voidaan saada aikaan.CP:ksi katsotaan kaikki ei-progressiiviset keskushermoston (CNS) vauriot, jotka ilmenevät kahden (joidenkin mukaan viiden) ensimmäisen elinvuoden aikana. Kirjallisuudessa on useita aivohalvauksen määritelmiä, ja vaikka niiden sanamuodot saattavat hieman vaihdella, ne ovat kaikki samankaltaisia, ja ne voidaan tiivistää seuraavasti:
Aivohalvaus on ryhmä pysyviä, mutta ei muuttumattomia, liikkeiden ja/tai asennon ja motoristen toimintojen häiriöitä, jotka johtuvat kehittyvien/kehittymättömien aivojen ei-progressiivisesta häiriöstä, vauriosta tai poikkeavuudesta.
Tämä määritelmä sulkee erityisesti pois etenevät motorisen toiminnan häiriöt, jotka määritellään aiemmin hankittujen taitojen menettämisenä viiden ensimmäisen elinvuoden aikana.
Aivovamman ajallinen ulottuvuus
Aivohalvauksesta puhutaan vain, jos aivovaurio syntyy jonakin seuraavista ajanjaksoista:
- Prenataalijakso – hedelmöittyminen synnytyksen alkamiseen
- Perinataalijakso – 28 viikkoa kohdunsisäisesti 7 päivään
- Postnataalijakso -Kahden (ja jotkut sanovat viiden) ensimmäisen elinvuoden aikana
Viiden vuoden iän jälkeen puhutaan aivohalvauksesta (stroke) tai traumaattisesta aivovammasta.
Epidemiologia ja etiologia
Vammaisuuden yleisyyttä ja esiintyvyyttä on valitettavasti vaikea saada selville ja selventää köyhien resurssien ympäristöissä (Gladstone, 2010). Sen lisäksi, että lapsuusiän vammaisuuden esiintyvyys on kasvussa ja aivohalvaus on yksi kalleimmista kroonisista sairauksista, myös elinajanodote paranee, mikä lisää aivohalvauksen aiheuttamaa taakkaa (Papavasiliou, 2009). Vertailun vuoksi mainittakoon, että Yhdysvalloissa on noin 700 000 aivohalvausta sairastavaa lasta (2-5 lasta/1000 syntynyttä kohti).
Aivohalvaus on yleisin motorinen vamma lapsuudessa. Aivohalvauksen etiologia on hyvin monimuotoinen ja monitekijäinen. Syitä ovat synnynnäiset, geneettiset, tulehdukselliset, infektiiviset, anoksiset, traumaattiset ja metaboliset. Kehittyviin aivoihin kohdistuva vamma voi olla synnytystä edeltävä, synnytyksen jälkeinen tai synnytyksen jälkeinen. Jopa 75-80 prosenttia tapauksista johtuu synnytystä edeltävästä vammasta, ja alle 10 prosenttia tapauksista johtuu merkittävästä synnytystraumasta tai asfyksiasta. Tärkein riskitekijä näyttää olevan ennenaikaisuus ja alhainen syntymäpaino, ja aivohalvauksen riski kasvaa raskausajan ja syntymäpainon laskiessa.
Ympäri maailmaa tehdyissä väestöpohjaisissa tutkimuksissa raportoidaan aivohalvauksen esiintyvyysarvioita, jotka vaihtelevat 1,5:stä yli 4:ään tuhannesta elävänä syntyneestä lapsesta tai tietyssä ikäryhmässä olevasta lapsesta. Vastasyntyneiden hoidon ja synnytysten hoidon viimeaikaiset edistysaskeleet eivät ole vähentäneet aivohalvauksen esiintyvyyttä. Imeväiskuolleisuuden vähentyessä aivohalvauksen esiintyvyys ja vakavuus ovat itse asiassa lisääntyneet. Aivoverenkiertohäiriöiden esiintyvyys ennenaikaisilla vauvoilla on paljon suurempi kuin synnyttäneillä vauvoilla. Aivohalvaus on yleisempi pojilla kuin tytöillä ja yleisempi mustilla lapsilla kuin valkoisilla lapsilla.
Vähemmistöllä aivohalvausta sairastavista lapsista on spastinen aivohalvaus (77, 4 %). Yli puolet lapsista, joilla on todettu aivohalvaus (58, 2 %), pystyy kävelemään itsenäisesti, 11, 3 % kävelee käsikäyttöistä liikkumisvälinettä käyttäen ja 30, 6 %:lla on rajoitettu kävelykyky tai kävelykykyä ei ole lainkaan. Monilla aivohalvausta sairastavilla lapsilla on myös vähintään yksi samanaikainen sairaus (esim. 41 % epilepsia).
Aivohalvauksen esiintyvyys ei ole vähentynyt parantuneesta perinataali- ja synnytyshoidosta huolimatta. Jopa sellaisissa keskuksissa, joissa perinataalisen hoidon olosuhteet ovat optimaaliset ja synnytyksen asfyksia on suhteellisen harvinaista, aivohalvauksen esiintyvyys terminaalivuosina syntyneillä vauvoilla on pysynyt samana.
Kokonaisesiintyvyys maailmanlaajuisesti on lisääntynyt viime vuosikymmeninä, koska eloonjäämisluvut ovat nousseet. Seuraavassa on joitakin faktoja aivohalvauksen epidemiologiasta:
- Esiintyvyys on 2-2,5/1000 elävänä syntynyttä lasta länsimaissa
- Esiintyvyys vaihtelee 1-5/1000 vauvaa eri maissa.
- Aasian maista ei ole luotettavia tilastoja.
- Osa sairastuneista lapsista ei selviä hengissä
- Etiologia
Lääketieteellisen hoidon parantuminen on vähentänyt aivohalvauksen esiintyvyyttä joillakin lapsilla. Lääketieteen edistysaskeleet ovat myös johtaneet sellaisten lasten selviytymiseen, jotka aiemmin olisivat kuolleet nuorena.
Aivohalvauksen tyyppi on myös muuttunut:
- 60-luvulla noin 20 %:lla lapsista, joilla oli aivohalvaus, oli atetoidinen / dyskineettinen aivohalvaus.
- Nykyään vain 5-10 %:lla on tätä tyyppiä, ja spastisen aivohalvauksen osuus on nyt 80-90 % aivohalvausta sairastavista lapsista.
- Tämä väheneminen johtuu pääasiassa hyperbilirubinemian hoidon edistymisestä (Bilirubiini on myrkyllistä aivosoluille. Jos lapsella on vaikea keltaisuus, on olemassa riski bilirubiinin kulkeutumisesta aivoihin eli akuutti bilirubiinienkefalopatia. Nopea hoito voi estää merkittävät pysyvät vauriot).
- Spastisen aivohalvauksen lisääntyminen johtuu pääasiassa (hyvin pienten ennenaikaisten) vauvojen korkeammasta eloonjäämisasteesta.
- Yleisin aivohalvauksen syy on idiopaattinen, mikä tarkoittaa, että raskaudenaikaisen aivovaurion syytä ei tunneta.
Riskitekijät
Kussakin vaiheessa, jossa lapselle saattaa kehittyä aivohalvaus, on erilaisia riskitekijöitä. Nämä voidaan jakaa synnytystä edeltäviin, perinataalisiin ja synnytyksen jälkeisiin tekijöihin.
Prenataalinen
- Prematuriteetti (raskausikä alle 36 viikkoa)
- Alhainen syntymäpaino (alle 2500 g), joka voi johtua äidin huonosta ravitsemustilasta
- Äidin epilepsia
- Kilpirauhasen liikatoiminta
Infektiot (TORCH = toksoplasmoosi, Muut (Syphilis, Varicella-Zoster, Parvovirus B19,) Rubella, Cytomegalovirus (CMV), Herpes simplex -virus)
- Vaikea toksemia, Eklampsia
- Huumeiden väärinkäyttö
- Trauma
- Moniraskaudet
- Placentaalinen vajaatoiminta
Perinataalinen
- Prematuraatio. Kalvojen puhkeaminen
- Pitkittynyt ja vaikea synnytys
- Vaginaalinen verenvuoto synnytykseen tullessa
- Bradykardia
Postnataali (0-2 vuotta)
- Keskushermostoinfektio (enkefaliitti,aivokalvontulehdus)
- Hypoksia
- Kouristukset
- Koagulopatiat
- Neonataalinen hyperbilirubinemia
- Pään trauma
Ei ole mitään keinoa ennustaa, minkä lapsen aivot vaurioituvat jostain näistä tekijöistä tai minkä laajuiseksi vaurio muodostuu. Mikään näistä tekijöistä ei aina johda aivovaurioon, ja vaikka aivovaurio tapahtuisi, vaurio ei aina johda aivohalvaukseen.
Esimerkiksi: Joillakin lapsilla voi olla aivokalvontulehduksesta johtuva yksittäinen kuulovamma, toisilla on vaikea älyllinen kehitysvamma ja joillakin aivohalvaus.
Aivohalvauksen luokittelu
Luokittelukäytäntö luokittelee ne esiintymät yhteen, joilla on samankaltaisia piirteitä, ja erottaa ne tapaukset, joilla on erilaisia piirteitä, toisistaan erillään tai erikseen. Aivohalvauslapsia koskevan luokittelujärjestelmän käytöstä on se hyöty, että se tarjoaa yhteisen kielen, jonka avulla voidaan nopeasti välittää kliininen tilannekuva lapsen esityksestä. Luotettavaa, toistettavaa ja pätevää luokittelujärjestelmää on yritetty kehittää useita kertoja aivohalvausta sairastaville lapsille. Harva on kuitenkaan onnistunut, koska aivoverenkiertohäiriö on luonteeltaan heterogeeninen, mikä tekee luokittelusta monimutkaisen prosessin. Jo vuonna 1862 ortopedi William Little ryhmitteli ensimmäisenä 47 tapauksen kliiniset oireet seuraavasti:
- Hemipleginen jäykkyys, joka koski vain toista puolta, vaikkakin usein havaittiin vähäisempää heikentymistä näennäisesti osallistumattomassa raajassa;
- Paraplegia, joka koski molempia jalkoja enemmän kuin käsiä; ja
- Generalisoitunut jäykkyys
Tutkimuksissa ja aivohalvausta sairastavien lasten luokittelujärjestelmien kehittämisessä on keskitytty etiologiaan, aivojen kuvantamiseen, alatyyppiin ja vallitsevan liikehäiriön, kävelyn ja karkeamotoriikan topografiseen jakautumiseen. Aivohalvauksen alatyyppien ruotsalaisessa luokittelussa (SC) käytetään topografista kuvailevaa menetelmää. Siinä kuvataan lihasjänteyden tyyppi (spastinen, dyskineettinen, ataktinen tai sekamuotoinen) sekä sairastuneiden raajojen lukumäärä ja jakautuminen (monoplegia, hemiplegia, diplegia, tetraplegia ja neliraajahalvaus). Surveillance of Cerebral Palsy in Europe (SCPE) kehitti tätä käsitettä edelleen ja ehdotti uutta aivohalvauksen alatyyppien luokitusta vuonna 2000. (KUVA 1) SCPE:n luokitusjärjestelmässä on päätöksentekokaavio, joka auttaa luokittelussa neurologisiin ja topografisiin luokkiin ja jossa on selkeästi määritellyt oireet ja vaatimukset kullekin neurologiselle luokalle. Toisin kuin SC-järjestelmässä, SCPE-järjestelmässä spastinen aivohalvaus jaetaan ylä- tai alaraajojen alatyyppeihin, joissa on joko molemminpuolinen tai yksipuolinen osallistuminen.
Aivohalvauksen alatyypin SC- ja SCPE-luokitukset edellyttävät, että kliinikko tunnistaa vallitsevan motorisen häiriön. SC- ja SCPE-työkalujen validiteettiin ja luotettavuuteen liittyy jonkin verran huolta, sillä aivohalvauksen alatyyppien havaitsijan sisäisen luotettavuuden osalta on saavutettu vain kohtalainen yksimielisyys. Eroja syntyy, kun kliininen mielipide jakautuu sen suhteen, mikä motorinen malli on vallitseva. Rosenbaum ja muut ehdottivat kuitenkin
, että aivohalvauspotilaita sairastavat lapset luokiteltaisiin jatkossakin hallitsevan tonus- tai liikepoikkeavuuden tyypin mukaan (spastisuus, dystonia, koreoatetoosi tai ataksia) ja että kaikki muut esiintyvät tonus- tai liikepoikkeavuudet lueteltaisiin toissijaisina tyyppeinä ja että merkittäisiin muistiin piirteiden anatominen jakautuminen.
Vaikka SC- ja SCPE-työkalut voivat auttaa kuvaamaan lapsen esiintymismuotoa, niissä ei määritellä mitään kriteerejä lapsen toimintakyvyn kirjaamiseksi. Lapsen toiminnallisten kykyjen tunnistaminen, kuvaaminen ja luokittelu voi myös lisätä aivohalvausta sairastavien lasten diagnosoinnin luotettavuutta. Jatkotutkimuksissa on keskitytty kehittämään kävely- ja toiminnallisia luokittelujärjestelmiä käveleville lapsille, joilla on aivohalvaus.
Aivohalvauksen alatyypit
Monilla aivohalvausta sairastavilla lapsilla on sekamuotoinen aivohalvaus. Tässä käytetään Euroopassa sovittua määritelmää ja luokitusta. Lisätietoa määritelmistä, joidenkin tutkimusten tuloksista ja aivohalvauksen kliinisiä käytäntöjä koskevasta tiedonvaihdosta Euroopassa löydät rekisteröitymisen jälkeen täältä. Cerebral Palsy in Europe -seuranta perustettiin vuonna 1998.

Anatomiset luokitukset
Anatomiset luokitukset ovat seuraavat:
- Unilateraalinen:
- Bilateraalinen: Molemmat puolet kehosta kärsivät
Spastinen aivohalvaus: Käytetään erottamaan neliraajahalvaus, diplegia ja hemiplegia. Spastinen aivophalia on joko bilateraalinen tai unilateraalinen.
Dyskineettinen aivophalia ja ataksinen aivophalia: Koskevat aina koko vartaloa (bilateraalinen).
Spastisuus
Spastisuus määritellään lihaksen fysiologisen vastuksen lisääntymisenä passiivista liikettä kohtaan. Se on osa ylemmän motoneuronin oireyhtymää, jolle on ominaista hyperrefleksia, klonus, plantaariset ojentajavasteet ja primitiiviset refleksit. Spastinen aivohalvaus on yleisin aivohalvauksen muoto. Noin 80-90 prosentilla aivohalvausta sairastavista lapsista on spastinen aivohalvaus.
Spastiselle aivohalvaukselle on ominaista vähintään kaksi seuraavista oireista, jotka voivat olla yksipuolisia (hemiplegia) tai molemminpuolisia:
- Epänormaali asento- ja/tai liikemalli
- Korostunut tonus (ei välttämättä jatkuvasti)
- Patologiset refleksit (hyperrefleksia tai pyramidaaliset merkit, esim. Babinskin vaste)
Traditionaalisesti on tunnistettu kolme erilaista spastista aivophalismia:
- Hemiplegia
- Diplegia
- Quadriplegia.
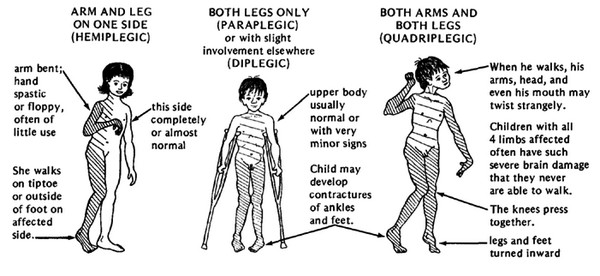
Hemiplegia (Unilateraalinen)
Hemiplegiassa on kyseessä kehon toinen puoli, jolloin yläraaja on yleensä enemmän vaurioitunut kuin alaraaja. Kohtaushäiriöt, näkökenttäpuutokset, taktiilinen agnosia ja proprioseptiikan menetys ovat todennäköisiä. Kahdellakymmenellä prosentilla spastista aivohalvausta sairastavista lapsista on hemiplegia. Monissa tapauksissa syynä on fokaalinen traumaattinen, vaskulaarinen tai infektiovaurio. Magneettikuvauksessa (MRI) voidaan nähdä yksipuolinen aivoinfarkti, johon liittyy posthemorraginen porenkefalia (kystat tai ontelot aivopuoliskon sisällä).
Diplegia (molemminpuolinen)
Diplegiassa alaraajat ovat vaikeasti ja käsivarret lievästi mukana. Älykkyys on yleensä normaali, ja epilepsia on harvinaisempaa. Viidelläkymmenellä prosentilla spastista aivohalvausta sairastavista lapsista on diplegia. Ennenaikaisuus on tavallista. Diplegia on yleistymässä, kun yhä useammat pienipainoiset lapset jäävät henkiin. Magneettikuvauksessa todetaan lievä periventrikulaarinen leukomalasia (PVL).
Quadriplegia (bilateraalinen)
Quadriplegiassa ovat osallisina kaikki neljä raajaa, vartalo ja lihakset, jotka kontrolloivat suuta, kieltä ja nielua. Spastista aivohalvausta sairastavista lapsista 30 prosentilla on neliraajahalvaus. Alempien raajojen vakavampi vammautuminen on yleistä ennenaikaisilla vauvoilla. Joillakin on perinataalinen hypoksinen iskeeminen enkefalopatia. Magneettikuvaus paljastaa periventrikulaarisen leukomalasian (PVL).
Dyskineettinen CP
Epänormaaleja liikkeitä, jotka ilmenevät lapsen aloittaessa liikkeen, kutsutaan dyskinesioiksi. Dysartria, dysfagia ja kuolaaminen liittyvät liikehäiriöön. Älyllinen kehitys on yleensä normaalia, mutta vaikea dysartria vaikeuttaa kommunikointia ja saa ulkopuolisen ajattelemaan, että lapsella on älyllinen kehitysvamma. Sensorineuraalinen kuulohäiriö heikentää myös kommunikaatiota. Dyskineettinen aivohalvaus on noin 10-15 prosenttia kaikista aivohalvaustapauksista. Hyperbilirubinemia tai vaikea anoksia aiheuttaa basaaliganglioiden toimintahäiriöitä ja johtaa dyskineettiseen aivohalvaukseen.
Dyskineettiselle aivohalvaukselle ovat ominaisia seuraavat oireet:
- Epänormaali asento- ja/tai liikemalli ja
- Tahdonvastaiset, kontrolloimattomat, toistuvat, toisinaan stereotyyppiset liikkeet kärsivissä ruumiinosissa
Dyskineettinen aivohalvaus voi olla joko:
- Dystoninen Cerebral Palsy, jota hallitsevat sekä hypokinesia että hypertonia, tai
- Choreoathetotic Cerebral Palsy, jota hallitsevat sekä hyperkinesia että hypotonia
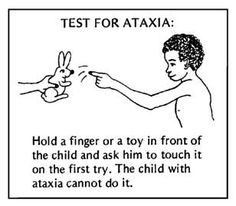
Ataxic CP
Ataxia on tasapainon, koordinaation ja hienomotoriikan hallinnan menetystä. Ataktiset lapset eivät pysty koordinoimaan liikkeitään. He ovat hypotonisia 2 ensimmäisen elinvuoden aikana. Lihasjänteys normalisoituu ja ataksia ilmenee 2-3 vuoden iässä. Lapsilla, jotka pystyvät kävelemään, on leveäpohjainen kävely ja lievä intentionaalinen vapina (dysmetria). Näppäryys ja hienomotoriikka ovat heikkoja. Ataksia liittyy pikkuaivovaurioihin. Ataksia yhdistyy usein spastiseen diplegiaan. Useimmat ataksiset lapset pystyvät kävelemään, mutta jotkut tarvitsevat kävelytelineitä.
Ataksiselle aivoverenkiertohäiriölle ovat ominaisia seuraavat oireet:
- Epänormaali asento- ja/tai liikemalli
- Säännöllisen lihaskoordinaation menetys, jolloin liikkeet suoritetaan epänormaalilla voimalla, rytmillä ja tarkkuudella

|
 |
Sekamuotoinen CP
Sekamuotoista CP:tä sairastavilla lapsilla on tavallisesti lievää spastisuutta, dystoniaa ja/tai ataktisia liikkeitä. Ataksia voi olla osa tämän ryhmän lasten liikehäiriöitä. Ataksia ja spastisuus esiintyvät usein yhdessä. Spastinen ataktinen diplegia on yleinen sekamuotoinen tyyppi, johon liittyy usein hydrokefalus.
|
|
|
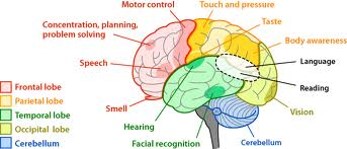
Aivot
Tässä on joitain kliinisiä termejä, joita käytetään puhuttaessa Cerebral Palsy -oireyhtymästä:

- Tonus
- Vauriokohta
- Spastinen
- Aivokuori
- Dyskineettinen
- Tyvitumakkeet
- – Extrapyramidaalijärjestelmä
- Hypotoninen / ataksinen
- Pikkuaivot
- Sekamuotoinen
- Diffuusi
Tieto siitä, missä vaurio voisi sijaita, ei vaikuta toimenpiteisiin. Katso seuraavia kuvia aivoista ymmärtääksesi vaurion sijainnin ja oireiden välisen yhteyden.
 |
 |
Aivohalvausta sairastavilla lapsilla säännöllisesti esiintyviä ongelmia
Tässä taulukossa tuodaan esiin aivohalvausta sairastavien lasten ongelmia eri alueilla.
| Neurologiset | Tuki- ja liikuntaelimistön | liitännäisongelmat |
|---|---|---|
|
|
|
Tämä kuva antaa mukavan kuvallisen yleiskatsauksen aivohalvausta sairastavien lasten ongelmista.
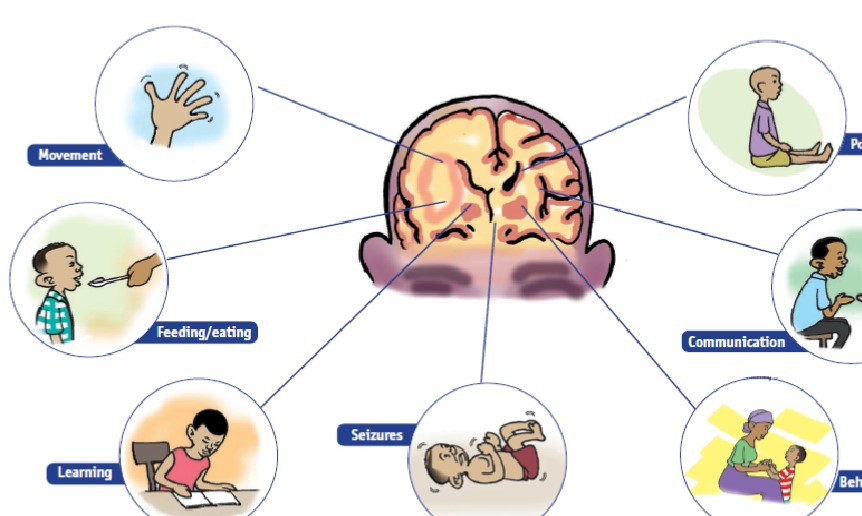
Associated Problems
Asiakkaiden ongelmat
Cerebral Palsy itsessään voi vaikuttaa merkittävästi lapseen. Myös monia liitännäissairauksia on hoidettava. Terveydenhuollon ammattilaisena on tärkeää ymmärtää myös nämä liitännäissairaudet ja miettiä, miten ne saattavat vaikuttaa tai vaikuttaa hoitostrategioihisi työskennellessäsi lapsen kanssa.
Diagnoosi
Aivohalvaus on yksi tärkeimmistä lapsuuden vammautumisen syistä, ja siihen liittyy monia erilaisia merkkejä, oireita ja haasteita. Ei ole olemassa yhtä testiä, jolla voitaisiin varmistaa, onko lapsella aivohalvaus vai jokin muu. Aivohalvausta sairastavalle lapselle ei ole olemassa toimenpidekokonaisuutta, ja jokainen lapsi on erilainen ja ainutlaatuinen. Karkeamotoriikan, hienomotoriikan ja kommunikaation luokittelu auttaa lääketieteen ammattilaisia ja perhettä ymmärtämään paremmin lapsen kyvyt ja sen, mihin toimenpiteisiin tulisi keskittyä.
Aivohalvauksen diagnoosi perustuu kliiniseen kuvaukseen. Diagnoosi ei perustu (biologisen) testin tulokseen tai kuvantamislöydöksiin. Näin ollen diagnoosiin voi liittyä jonkinasteista vaihtelua. Tämä tarkoittaa, että kaksi lastenlääkäriä voi olla eri mieltä saman lapsen aivohalvausdiagnoosista. Jopa ammattilaisten on joskus vaikea erottaa toisistaan molemminpuolista spastista aivohalvausta ja dyskineettistä aivohalvausta.
Itse asiassa lastenlääkäri tai neurologi antaa diagnoosin, mutta jotkut kehitysmaissa asuvat aivohalvausta sairastavat lapset eivät ole koskaan käyneet lääkärin vastaanotolla. Kehitysmaissa on myös monia lapsia, joilla on Cerebral Palsy ja jotka ovat käyneet aiemmin monilla lääkäreillä, mutta joilla ei ole ollut hyvää selvitystä diagnoosien merkityksestä ja seurauksista.
Elinajanodote
Kuolleisuus aivohalvaukseen sairastuneilla on erittäin vaihteleva. Elinajanodote on normaali useimmilla diplegia- ja hemiplegiapotilailla, jotka saavat asianmukaista lääketieteellistä hoitoa ja joilla on vahva perheen tuki. Jotkut vaikeasti vammautuneet neliraajahalvaantuneet kuolevat aliravitsemukseen, infektioihin tai hengitystieongelmiin ennen kuin he saavuttavat nuoruusiän. Joillakin hyvin köyhillä ja vähävaraisilla alueilla lapset, joilla on aivohalvaus, eivät välttämättä saavuta 5 vuoden ikää.
Toimenpiteet aivohalvauksen yhteydessä
Toimenpiteiden tavoite ja tyypit ovat yksilöllisiä jokaiselle aivohalvausta sairastavalle lapselle, koska heidän tarpeensa ovat kaikki erilaisia vamman asteesta riippuen. Tämä taulukko antaa hyvän yleiskuvan hoidon/interventioiden tavoitteista kunkin vammaisuuden tason osalta.
| Lievä | Keskivaikea | Vaikea |
|---|---|---|
| Interventio painottuu ulkonäköön ja integraatioon | Interventio painottuu itsenäisyyteen ja omatoimisuuteen.hoitotaitoihin | Interventiossa keskitytään viihtyvyyteen ja tehostettuun hoitoon |
Kommunikaatio
Kommunikaatio on välttämätöntä ajatusten ilmaisemiseksi, tunteita ja tarpeita. Jokainen aivohalvausta sairastava henkilö tarvitsee keinon kommunikoida ollakseen osa perhettä ja yhteisöä. Jos lapsi pystyy tuottamaan ymmärrettäviä äänteitä ja tavuja 2-vuotiaana, hänellä on todennäköisesti normaali verbaalinen kommunikaatio, mutta on otettava huomioon ne, joiden kommunikaatiotaidot ovat vakavasti heikentyneet. Dyskineettisillä ja koko kehoon osallistuvilla lapsilla on ongelmia näppäryydessä ja hienomotoriikassa, jotka estävät itsenäisyyden päivittäisissä elintoiminnoissa. Hemiplegiset ja diplegiset lapset voivat tulla toimintakykyisiksi näillä alueilla. He tarvitsevat joskus (toiminta)terapian apua. Perheen asenne on ratkaiseva tekijä, joka määrittää lapsen itsenäisyyden tason. Liiallinen suojelu johtaa ujoihin ja passiivisiin yksilöihin, jotka eivät ole saaneet itsestään huolehtimisen taitoja.
Liikkuvuus
Lasten on tutkittava ympäristöään kehittääkseen kognitiivisia kykyjään. Liikkuminen on ratkaisevan tärkeää pienelle vammaiselle lapselle, jotta voidaan ehkäistä sekundaarinen henkinen deprivaatio. Pyörätuolien tai muiden mekaanisten apuvälineiden käyttö voi auttaa edistämään itsenäistä liikkumista yhteisössä, jos lapsi ei pysty liikkumaan kävelemällä. Liikkuminen on tärkeää nopeatempoisessa yhteiskunnassa toimimiselle, ja ihmiset, joilla on vaikeuksia liikkua, ovat aina epäedullisessa asemassa. Aikuisen itsenäiseksi yhteiskunnan jäseneksi tuleminen ja toimeentulon hankkiminen riippuu itsenäisestä liikkumisesta. Perheet pitävät liikkumista tärkeimpänä asiana lapsuudessa. Lapsen kävelykykyä on pyrittävä kaikin tavoin parantamaan; kävely riippuu kuitenkin enemmän lapsen neurologisen vamman laajuudesta kuin siitä, kuinka paljon hän saa fysioterapiaa, leikkauksia tai tukiaisia. Lapsi voi saavuttaa oman maksimipotentiaalinsa harjoittelun avulla.
Keskittyminen kävelyyn ei saa johtaa kommunikaation ja kognitiivisen kehityksen laiminlyömiseen. Prioriteetit muuttuvat nuoruusiässä, kun he tarvitsevat koulutusta, itsenäisyyttä ja aktiivista sosiaalista elämää. Vaikka liikkuminen on edelleen tärkeää, sitä tarvitaan vähemmän toimintakykyyn. Tietokoneen käytön oppiminen voi hyödyttää nuorta pitkällä aikavälillä pikemminkin kuin se, että hän pystyy ottamaan muutaman avustetun askeleen.
Liikkuvuus on tärkeää lapselle, kun taas sosiaalinen identiteetti ja itsenäisyys ovat arvokkaampia nuorelle. Tutkimussuunnitelman tarkoituksena on arvioida Dance PaRticipation -intervention toteutettavuutta esikouluikäisille lapsille (3 vuotta korjattu ikä), jotka ovat syntyneet äärimmäisen ennenaikaisesti (EP)/erittäin pienipainoisena (EBLW) ja joilla on motorisia häiriöitä.
Kansainvälisen toimintakyvyn, vammaisuuden ja terveyden luokituksen (ICF) avulla voidaan kuvata CP:n hoitotapaa. Katso alla oleva linkki ymmärtääksesi paremmin.
Lisälähteet
- Lapsen kehitys ja kehityksen viivästyminen
- Aivohalvaus
- Hambisela_Module_1_Introduction In: Getting to Know Cerebral Palsy: A learning resource for facilitators, parents, caregivers, and persons with cerebral palsy
- SCPE. Dev Med Child Neurol 42 (2000) 816-824
- Mayo clinic Infant keltatauti Saatavissa: https://www.mayoclinic.org/diseases-conditions/infant-jaundice/symptoms-causes/syc-20373865 (viimeisin haku 1.11.2019)
- 3.0 3.1 Morris C. Definition and classification of cerebral palsy: a historical perspective. Dev Med Child Neurol Suppl. . 2007 Feb;109:3-
- Love SC, Novak I, Kentish M, Desloovere K, Heinen F, Molenaers G, et al. Botulinumtoksiinin arviointi, interventio ja jälkihoito alaraajojen spastisuuden hoidossa lapsilla, joilla on aivohalvaus: kansainvälinen konsensuslausunto. Eur J Neurol. . 2010 Aug;17 Suppl 2:9-37
- 5.0 5.1 Hagberg B HG, Olow I. The changing panorama of cerebral palsy in Sweden 1954-1970. I. Yleisten muutosten analyysi. Acta Paediatr Scand 1975;64(2):187-92
- Johnson A. Surveillance of cerebral palsy in Europe: a collaboration of cerebral palsy surveys and registers. Surveillance of Cerebral Palsy in Europe (SCPE). Dev Med Child Neurol. . 2000 Dec;42(12):816-24
- Lenski M, Bishai SK, Paneth N. Disability information improves the reliability of cerebral palsy classification. Dev Med Child Neurol. . 2001 Aug;43(8):574-5
- Gainsborough M, Surman G, Maestri G, Colver A, Cans C. Validity and reliability of the guidelines of the surveillance of cerebral palsy in Europe for the classification of cerebral palsy. Dev Med Child Neurol. . 2008 Nov;50(11):828-31
- Rosenbaum P, Paneth N, Leviton A, Goldstein M, Bax M, Damiano D, et al. A report: the definition and classification of cerebral palsy April 2006. Dev Med Child Neurol Suppl. 2007 Feb;109:8-14
- Bax M, Goldstein M, Rosenbaum P, Leviton A, Paneth N, Dan B, et al. Proposed definition and classification of cerebral palsy, April 2005. Dev Med Child Neurol. . 2005 Aug;47(8):571-6
- Emma Giles. Khan Academy – Aivohalvaustyypit Osa 1: Spastinen. Saatavissa: http://www.youtube.com/watch?v=cR_pX8RE95E
- Emma Giles. Khan Academy – Types of Cerebral Palsy Part 2: Dyskinetic & Ataxic. Saatavissa: http://www.youtube.com/watch?v=Z7TwzSHnmCk
- Cameron KL, McGinley JL, Allison K, Fini NA, Cheong JL, Spittle AJ. Dance PREEMIE, a Dance PaRticipation intervention for Extremely prEterm children with Motor Impairment at prEschool age: an Australian feasibility trial protocol. BMJ open. 2020 Jan 1;10(1).