Abstract
Antrochoanal polyp (ACP) on yksipuolinen, yksinäinen, päärynänmuotoinen massa, jossa on kystinen varsi ja joka eroaa tulehduspolypista siinä, että siitä muodostuu supistunut säkki, josta puolet on leukanielun etupuolella ja puolet nenänielussa ja joka ekstrudoituu vaihtelevassa määrin nenänieluun. ACP:llä on kliininen diagnoosi, ja kuvantamistutkimukset, kuten tietokonetomografia ja magneettikuvaus, ovat erotusdiagnoosia varten. Mikroskooppisesti ACP:stä puuttuu vähäisiä limakalvoahermoja ja hyvin kehittynyt eosinofiilinen tulehdusinfiltraatti, pintaepiteelin pikarisoluja on vähemmän kuin sinunasaalipolypissa. Leikkaus on ainoa tunnettu hoitomuoto, ja nykyinen standardi on täydellinen poisto toiminnallisella endoskooppisella poskionteloleikkauksella, johon liittyy tukkeutuneen ostiumkompleksin hoito.
Avainsanat
Antrochoanal polyp, Unilateraalinen polyppi
Lyhenteet
ACP: Antrochoanal polyppi; CT: tietokonetomografia; MRI: SNP: Sinunasal Polyp; FESS: Functional Endoscopic Sinus Surgery; CWL: Caldwell-Luc-menettely; HPV: Human Papilloma Virus; IP: Inverted Papilloma
Introduction
Ensimmäinen tunnettu julkaistu kuvaus poskiontelon antrumista nousevista polyypeista oli vuonna 1961 hollantilaisen anatomin Fredyk Ruyschin tekemä , vuonna 1753 Palfyn kuvasi kahden säkkipolyypin poskiontelosta , sitten vuonna 1891 Zuckerland kuvasi tapauksen, jossa oli yksinäinen polyyppi, joka nousi poskiontelosta . Vuonna 1906 professori Gustav Killian käytti ensimmäisenä termiä antrokanaalinen polyyppi (ACP) kuvaamalla sitä yksipuoliseksi, yksinäiseksi, päärynänmuotoiseksi massaksi, jossa on kystinen varsi ja joka eroaa tavallisista polyypeistä muodostamalla supistuneen pussin, joka on puoliksi leukanielun eteisessä ja puoliksi nenässä ja nenänielussa , tätä määritelmää käytetään edelleen, ja se on antanut ACP:lle Killianin polyypin nimen.
Bilateraalinen nenän polypoosi on kliininen tila, jota esiintyy 1-4 %:lla valkoihoisesta väestöstä . ACP edustaa 4-6 % kaikista nenän polyypeistä , lisääntyen jopa 35 %:iin lapsiväestössä . Pediatrisessa iässä ei ole selvää sukupuolieroa , esiintyy yleisimmin lapsilla ja nuorilla aikuisilla . Aikuisilla on todettu miespuolinen enemmistö.
Fysiopatologia
ACP:n fysiopatologiasta ei ole vieläkään vahvistettua teoriaa, vaikka hyväksytäänkin, että se voi syntyä antral-kystasta, joka on yleinen hyvänlaatuinen kasvain yläleuan antrumissa, jota esiintyy 8-10 %:lla väestöstä , on ehdotettu, että ne muodostuvat akinaarisen limarauhasen tukkeutumisesta kroonisen flogoosin seurauksena . Antraalikystan muodostuminen ei riitä tekemään ACP:tä, vuonna 2009 Frosini ym. esitti hypoteesin, jonka mukaan krooniset tulehdustekijät, allergiset tai infektiotekijät, aiheuttavat antral-kystan kehittymisen, joka sulkee osittain lisäkorvakäytävän ja luonnollisen lisäkorvakäytävän suuaukon, aiheuttaen venttiilimäisen piirteen, joka sallii ilman pääsyn poskiontelon sivuonteloon, luoden painehäviön kohtisuoraan rakenteen seinämään nähden, jolloin suuaukko tukkeutuu, ja tämä osaltaan vaikuttaa paineen kasvuun, joka pakottaa kystan siirtymään lisäkorvakäytävän suuaukon ulkopuolelle, mikä mahdollistaa ACP:n muodostumisen . Toinen ehdotettu mekanismi antraalisen kystan muodostumiselle on se, että imunestejärjestelmän tukkeutumisella, joka voi olla primaarinen tai sekundaarinen kroonisen sinuiitin seurauksena, on merkitystä AKT:n muodostumisessa . Ihmisen papilloomaviruksen (HPV) ja Sinu Nasal Polyps (SNP) välille on ehdotettu yhteyttä, ja saksalaisessa tutkimuksessa, jossa tutkittiin 257 kudosnäytettä (166 NP:tä, 39:ää ACP:tä ja 52:ta kontrolloidun nenän turbiineista otettua kudosnäytettä), todettiin, että 15:ssä näytteessä esiintyi HPV:tä.1 % NP, 53,8 % ACP ja 5,8 % kontrolliryhmästä, vaikka tilastollinen ero, läsnäolo ACP rajoittui epiteeliin, alhainen transkriptio proteiineja, kirjoittajat ehdottavat, että on olemassa assosiaatio, mutta ei kausatiivisena tekijänä niiden kehittämiseen . Myös perus fibroblastikasvutekijän ja transformoivan kasvutekijä-β: n ilmentyminen on huomattavasti korkeampi ACP: ssä kuin kroonista rinosinuiittia sairastavilta potilailta poistetussa kudoksessa , myös mukiinigeenien ilmentymistasot, mukaan lukien MUC5AC, MUC5B ja MUC8, osoittavat korkeampaa ilmentymistä kuin krooninen rinosinuiitti . Nenän poikkeama ja suuremmat poskionteloiden tilavuudet on yhdistetty ACP:hen, mutta syy-seuraus-suhdetta ei ole.
Histologia
ACP:stä puuttuu vähäisiä limakalvoisia rauhasia ja hyvin kehittynyt eosinofiilinen tulehduksellinen infiltraatti, pintaepiteelin rakkulasoluja on harvemmin kuin SNP:ssä, ja myös tyvikalvo on useimmiten ACP:ssä huomaamaton. Pinnan levyepiteelimetaplasiaa havaitaan ACP:ssä, mutta ei yhtä usein kuin SNP:ssä . Laajennettuna nenänieluun krooninen tulehdus on havaittavissa paljon suuremmassa määrin . Ei ole harvinaista, että ACP:ssä tapahtuu strooman kystinen degeneraatio, jossa on löyhästi retikulaarinen kuvio tai ”pseudoangiomatoottinen” kasvu joko kroonisen tai subakuutin verisuonikompromissin seurauksena, ja tällaisia polyyppeja kuvataan usein omana kliinisenä yksikkönään .
Tuntomerkit ja oireet
ACP on kliininen diagnoosi, jolle on histopatologinen vahvistus, klassisella ACP-potilaalla on yksipuolinen nenän tukkeutuminen ja nenän vuotaminen, jossa on sileä polypoidinen massa, joka saa alkunsa keskimmäisestä suuaukosta, kun se ulottuu choanaan, nenänieluun ja lopulta suuonteloon (kuva 1). Joissakin tapauksissa on raportoitu punaisesta hypervaskularisoituneesta massasta , kahdenvälisestä ACP:stä on raportoitu, vaikka se onkin hyvin harvinaista. Lisäksi voi esiintyä aikuisten hengitysvaikeuksia , nielemisvaikeuksia ja obstruktiivista uniapneaa .
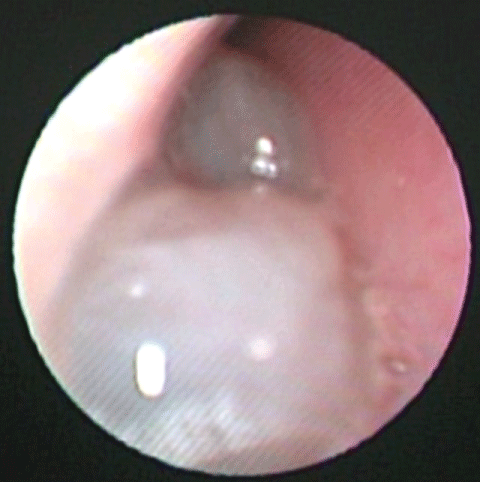 Kuva 1: Nenäontelon tähystyskuva ACP:stä, sileä ei mureneva polypoidinen massa, joka täyttää oikean nenäontelon. Näytä kuva 1
Kuva 1: Nenäontelon tähystyskuva ACP:stä, sileä ei mureneva polypoidinen massa, joka täyttää oikean nenäontelon. Näytä kuva 1
Kuvantaminen
Kuvantaminen auttaa muun diagnoosin poissulkemisessa ja leikkaussuunnitelman laatimisessa ACP:n poistamiseksi. Tietokonetomografialöydökset ovat homogeenisesti samennettu, ei-energisoiva, hypoattensiivinen massavaurio poskiontelon sivuontelossa, joka ulottuu laajentuneen ostiumin kautta ja ulottuu vaihtelevasti choanaan ja nenänieluun, eikä viitteitä luun tuhoutumisesta ole (kuva 2) . Magneettikuvauksessa (MRI) ei ole patognomonisia merkkejä, mutta se näkyy usein T1:ssä hypointensiivisenä ja T2:ssä hyperintensiivisenä, ja kystinen osa on perifeerisesti tehostunut, kun suonensisäistä kontrastia annetaan .
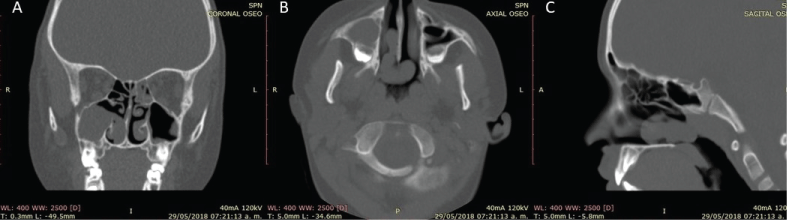 Kuva 2: Koronaalinen tietokonetomografiakuva potilaasta, jolla on oikeanpuoleinen ACP (Antrochoanal polyp); A) Näyttää täydellisen oikean yläleuan sivuontelon, jossa on vapaana oleva pääostium ja samanaikainen vasemmanpuoleinen takimmainen etsoidaalinen samentuma; B) Aksiaalinen tietokonetomografiakuvaus; C) Sagittaalinen tietokonetomografiakuvaus, jossa nähdään, että homogeeninen samentunut massa on levinnyt choananaan läpi ilman, että siinä on ollut mitään infiltraatioita tai luun imeytymiä. Katso kuva 2
Kuva 2: Koronaalinen tietokonetomografiakuva potilaasta, jolla on oikeanpuoleinen ACP (Antrochoanal polyp); A) Näyttää täydellisen oikean yläleuan sivuontelon, jossa on vapaana oleva pääostium ja samanaikainen vasemmanpuoleinen takimmainen etsoidaalinen samentuma; B) Aksiaalinen tietokonetomografiakuvaus; C) Sagittaalinen tietokonetomografiakuvaus, jossa nähdään, että homogeeninen samentunut massa on levinnyt choananaan läpi ilman, että siinä on ollut mitään infiltraatioita tai luun imeytymiä. Katso kuva 2
Differentiaalidiagnoosi
AKT:n erotusdiagnoosiin on sisällytettävä juveniili nasofaryngeaalinen angiofibrooma, harvinainen verisuonikasvain, jota tavataan lähes yksinomaan nuorilla miespotilailla (10-25 vuotta) ja joka alkaa yksipuolisella nenän tukkeutumisella ja epistaxisilla. Kuvantamistutkimukset osoittavat voimakkaasti suurentunutta massaa, johon liittyy kudostuhoa ja luun uudelleenmuodostusta. Toinen kasvain, joka on suljettava pois, on rabdomyosarkooma, tämä pahanlaatuinen kasvain jakautuu bimodaalisesti 2-4-vuotiaiden ja 12-16-vuotiaiden välillä, kun nenänielu kärsii, sen merkit ja oireet voivat olla yksipuolinen nenän tukkeutuminen nenän vuotamisen kanssa tai ilman sitä, magneettikuvauksessa se näkyy isointensiivisenä T1:nä ja T2:ssä iso- tai hypointensiivisenä signaalina, jossa on vaihteleva kontrastin lisäys. Muita yleisiä erotusdiagnooseja ovat ACP:n muunnokset, eteis- tai sarvennielun sivuontelosta lähtevät kanyylipolypit ja yleinen SNP.
Vaikka se ei olekaan yleinen pediatrisessa iässä, muita diagnooseja, jotka olisi kuitenkin otettava huomioon, ovat käänteinen papillooma (IP), suuontelon hyvänlaatuinen kasvain, joka voi syntyä poskiontelon sivuontelosta, ja joka diagnosoidaan tavallisimmin viidennellä ja kuudennella elinvuosikymmenellä , IP voidaan löytää punertavan harmaana liuskeisena kasvaimena, joka on kiinteämpi ja murenevampi kuin tulehduspolyyppi , IP:hen voi liittyä luun lyysiä tietokonetomografiassa, magneettikuvauksessa se on T1:ssä hypointensiivinen, T2:ssä homogeenisesti tehostunut ja cerebriforminen . Muut harvinaiset patologiat hajuaistin neuroblastooma, meningo- encefalocele, lymfooma tai hemangiooma .
Hoito
Polyypin poisto toiminnallisella endoskooppisella poskiontelokirurgialla (FESS) ja samanaikainen tukkeutuneen poskiontelokompleksin hoito, turvallinen toimenpide, jossa on suhteellisen vähäisiä komplikaatioita, kuten synekiat tai epistaxis, on ACP:n ratkaisun kulmakivi kaikissa ikäryhmissä . Ulkoisia lähestymistapoja, kuten Caldwell-Luc-menetelmää (CWL), Mini Caldwell-Luc-menetelmää tai transkaniinista sinuskooppia, voitaisiin myös käyttää lopulliseen hoitoon, mutta nykyisin niitä käytetään, jos AKT:n alkuperää ei löydy, tai tarkistusleikkauksessa yhdistetyssä lähestymistavassa. Pediatrisessa ikäryhmässä yhdistetyn lähestymistavan uusintatapaukset olivat 0 %, pelkällä FESS:llä 17,7 %, eikä CWL:n uusintatapauksissa ollut merkitsevää eroa 9,1 %:n uusintatapausten osalta.
Seuranta
Potilaiden, joilla on ACP, suositeltu seuranta-aika on 2 vuotta, jotta 95 %:lla voidaan havaita uusintatapaukset. Rutiininomaista toimistokäyttöön tehtävää nenän tähystystä suositellaan, kuten missä tahansa FESS:ssä, synechioiden ehkäisemiseksi ja hoitamiseksi komplikaatioiden minimoimiseksi. Uusiutumisia on raportoitu 6 kuukaudesta 3 vuoteen leikkauksen jälkeen, ja lasten ikäryhmässä uusiutumisia on raportoitu enemmän kuin aikuisten ryhmässä. Nämä erot voivat selittyä ACP-alkuperän löytämisen vaikeudella, FESS-menetelmällä, jossa ei käytetä kulmikkaita endoskooppeja ja instrumentteja, sekä pediatrisen ryhmän kapealla nenän anatomialla.
Johtopäätökset
AKTP on poskiontelon hyvänlaatuinen kasvain, joka prolapseeruu nenäonteloon vaihtelevassa laajuudessa, lähes aina yksipuolisesti, yleisempi lapsilla, ilman sukupuolieroa tässä ikäryhmässä, miespuolinen alttius aikuisten ikäryhmässä. Vaikka ACP:n tarkkaa fysiopatologiaa on tutkittu paljon, sitä ei edelleenkään tunneta, joten ennaltaehkäisyyn ei ole vielä keinoa. Kuvatutkimukset auttavat leikkauksen suunnittelussa ja erotusdiagnostiikassa, mutta vakiodiagnoosi on edelleen kliininen. Ainoa hoito on leikkaus, johon kuuluu polyypin täydellinen poisto ja siihen liittyvän tukkeutuneen sivuontelokompleksin hoito, mieluiten toiminnallisella endoskooppisella sivuontelokirurgialla. Potilaan seurannan tulisi olla vähintään 2 vuotta, eikä ole olemassa standardia siitä, miten potilasta tulisi seurata.
Erityisintressiristiriita
Tekijät ilmoittavat, ettei heillä ole eturistiriitaa.
Rahoituslähde
Rahoituslähdettä ei ole.
- Ruysch F (1691) Observation um anatomica chirurgicaram antur- ca.
- Palfyn J (1753) Anatomie chirurgicale. Paris.
- Zuckerkandl E (1892) Normale und pathologische Anatomie der Nasenholme. Wien.
- Killian G (1906) The origin of choanal polypi. Lancet 2: 81-82.
- Montague ML, McGarry GW (2004) Familial antrochoanal polyposis – Tapausselostus. Eur Arch Otorhinolaryngology 261: 507-508.
- Towbin R, Dunbar JS, Bove K (1979) Antochoanal polyps. AJR Am J Roentgenol 132: 27-31.
- Woolley Audie L, Clary Randall A, Lusk Rodney P (1996) Antrochoanal polyps in children. Am J Otolaryngol 17: 368-373.
- Schramm VL Jr, Efferon MZ (1980) Nasaalipolypit lapsilla. Laryngoscope 90: 1488-1495.
- Maldonado M, MartÍnez A, Alobid I, Mullol J (2004) The antrochoanal polyp. Rhinology 42: 178-182.
- Orvidas LJ, Beatty CW, Weaver AL (2001) Antrochoanal polyps in children. Am J Rhinol 15: 321-325.
- Settipane GA, Chafee FII (1977) Nasaalipolypit astmassa ja nuhassa. Katsaus 6037 potilaaseen. J Allergy Clin Immunol 59: 17-21.
- Berg O, Carenfelt C, Silfversward C, Sobin A (1988) Choanal polypin alkuperä. Arch Otolaryngol Head Neck Surg 114: 1270-1271.
- Chen JK, Schloss MD, Azouz ME (1989) Antrochoanal polyps: 10 vuoden retrospektiivinen tutkimus lapsiväestössä ja kirjallisuuskatsaus. J Otolaryngol 18: 168-172.
- Frosini P, Picarella G, De Campora (2009) Antrochoanal polyp: Analyysi 200 tapauksesta. Acta Otorhinolaryngol Ital 29: 21-26.
- Mostafa HS, Fawzy TO, Jabri WR, Ayad E (2014) Imusuonitukos: Uusi etiologinen tekijä antrokanaalisten polyyppien muodostumisessa. Ann Otol Rhinol Laryngol 123: 381-386.
- Piquet JJ, Chevalier D, Leger GP, Rouquette I, Leconte-Houcke M (1992) Endonasaalinen mikrokirurgia antro-choanal-polypissa. Acta Otorhinolaryngol Belg 46: 267-271.
- Knör M, Tziridis K, Agaimy A, Zenk J, Wendler O (2015) Ihmisen papilloomaviruksen (HPV) esiintyvyys nenä- ja antrokanaalipolypeissa ja yhteys kliinisiin tietoihin. PLoS One 10: e0141722.
- Mahfouz ME, Elsheikh MN, Ghoname NF (2006) Molecular profile of the antrochoanal polyp: Basisen fibroblastikasvutekijän ja transformoivan kasvutekijä beetan ylös-regulaatio poskiontelon limakalvolla. Am J Rhinol20: 466-470.
- Balikci HH, Ozkul MH, Uvacin O, Yasar H, Karakas M, et al. (2013) Antrochoanal polyposis: Analyysi 34 tapauksesta. Eur Arch Otorhinolaryngol 270: 1651-1654.
- Aydın S, Taskin U, Orhan I, Altas B, Oktay MF, ym. (2015) Analyysi poskiontelon sivuonteloiden tilavuuksista ja nenän väliseinän poikkeamasta potilailla, joilla on antrokuoraalinen polyyppi. Eur Arch Otorhinolaryngology 272: 3347-3352.
- Ozcan C, Zeren H, Talas DU, Küçükoğlu M, Görür K (2005) Antrochoanal polyp: Transmissioelektroni- ja valomikroskooppinen tutkimus. Eur Arch Otorhinolaryngol 262: 55-60.
- Chung SK, Chang BC, Dhong HJ (2002) Surgical, radiologic, and his- tologic findings of the antrochoanal polyp. Am J Rhinol 16: 71-76.
- Skladzien J, Litwin JA, Nowogrodzka-Zagorska M, Wierzchowski W (2001) Morphological and clinical characteristics of antrochoanal polyps: Vertailu krooniseen tulehdukseen liittyviin poskionteloiden polyyppeihin. Auris Nasus Larynx 28: 137-141.
- Lee DH, Yoon TM, Lee JK, Lim SC (2016) Antrochoanal polypin ero lasten ja aikuisten välillä. Int J Pediatr Otorhinolaryngol 84: 143-146.
- Sabino HAC, Faria FM, Tamashiro E, Lima WTA, Valera FCP (2014) Bilateraalinen antrochoanal polyp: Case report. Brazilian Journal of Otorhinolaryngology 80: 182-183.
- Yilmaz YF, Titiz A, Özcan M, Tezer MS, Ozlugedik S, et al. (2007) Bilateral antrochoanal polyps in an adult: A case report. B-ENT 3: 97-99.
- Whittle TT, Benzie S, Graham D (2017) Prolapsed antrochoanal polyp: Epätavallinen syy akuuttiin aikuisen hengitysvaikeuteen. BMJ Case Rep.
- Swischuk LE, Hendrick EP (2000) Antrochoanal polyp originating from sphenoid sinus causing acute dysphagia. 358-360.
- Veerappan I, Ramar R, Navaneethan N, Dharmapuri Yaadhavakrishnan RP (2013) Antrochoanal polyp presenting as obstructive sleep apnea. Indian J Pediatr 80: 959-961.
- Weder S, Landis BN, Banz Y, Caversaccio M, Dubach P (2011) Lasten liikenneonnettomuus ja obstruktiivinen uniapnea antrokanaalisten polyyppien vuoksi: Tapausselostus ja kirjallisuuskatsaus. Int J Pediatr Otorhinolaryngol 75: 1359-1363.
- Pruna X, Iban˜ez JM, Serres X, Garriga V, Barber I, et al. (2000) Antrochoanal polyps in children: CT-löydökset ja erotusdiagnostiikka. Eur Radiol 10: 849-851.
- Yaman H, Yilmaz S, Karali E, Guclu E, Ozturk O (2010) Evaluation and management of antrochoanal polyps. Clin Exp Otorhinolaryngol 3: 110-114.
- Boghani Z, Husain Q, Kanumuri VV, Khan MN, Sangvhi S, et al. (2013) Juveniili nenänielun angiofibrooma: Systemaattinen katsaus ja endoskooppisen, endoskooppisesti avustetun ja avoimen resektion vertailu 1047 tapauksessa. Laryngoscope 123: 859-869.
- Íleri F, Köybaşioǧlu A, Uslu S (1998) Sphenochoanal polypin kliininen esitys. Eur Arch Otorhinolaryngology 255: 138-139.
- İla K, Topdağ M, Öztürk M, İşeri M, Aydın Ö, et al. (2015) Retrospektiivinen analyysi choanal polypien kirurgisesta hoidosta. Kulak Burun Bogaz Ihtis Derg 25: 144-151.
- Bugter O, Monserez DA, Van Zijl FVWJ, Baatenburg De Jong RJ, Hardillo JA (2017) Invertoidun papillooman kirurginen hoito; yhden keskuksen analyysi 247 potilaasta, joilla on pitkä seuranta. J Otolaryngol Head Neck Surg 46: 67.
- Barnes L, Eveson JW, Reichart P, Sidransky D (2005) World Health Organization Classification of Tumours. Pään ja kaulan alueen kasvainten patologia ja genetiikka. Lyon: IARC Press.
- Lisan Q, Laccourreye O, Bonfils P (2016) Sinonasal inverted papilloma: Diagnoosista hoitoon. Eur Ann Otorhinolaryngol Head Neck Dis 133: 337-341.
- Grainger AJ, Zammit-Maempel I (2001) Antrochoanal polyps in children. Eur Radiol 11: 347.
- Galluzzi F, Pignataro L, Maddalone M, Garavello W (2018) Recurrences of surgery for antrochoanal polyps in children: Systemaattinen katsaus. Int J Pediatr Otorhinolaryngol 106: 26-30.
- Chaiyasate S, Roongrotwattanasiri K, Patumanond J, Fooanant S (2015) Antrochoanal polyps: Kuinka pitkä seurannan tulisi olla leikkauksen jälkeen? International Journal of Otolaryngology 2015: 1-5.
Citation
Islas FAE, González JLT, Camarillo JMM (2018) Antrochoanal Polyp: A Literature Update. J Otolaryngol Rhinol 4:049. doi.org/10.23937/2572-4193.1510049