Article
Vous êtes libre de partager cet article sous la licence Attribution 4.0 International.
Université de Copenhague
Pour les patients atteints d’un lymphome rare, un traitement agressif avec des antibiotiques peut inhiber à la fois les cellules cancéreuses et les infections staphylococciques que beaucoup développent, rapportent des chercheurs.
Une nouvelle étude montre que le traitement réduit le nombre de cellules cancéreuses et diminue significativement le cancer pendant un certain temps chez les patients souffrant d’une grave inflammation de la peau.
Le CCL est un cancer lymphome rare dans les cellules T du système immunitaire qui se manifeste dans la peau. De nombreux patients contractent des infections staphylococciques au niveau de la peau. Le cancer affaiblit le système immunitaire du patient et rend la peau moins résistante aux bactéries.
Lors d’une infection staphylococcique, les cellules immunitaires saines du corps fonctionnent à plein régime. Elles produisent des substances de croissance appelées cytokines, qui mettent le système immunitaire en marche. Les cellules cancéreuses s’accrochent à ces substances de croissance et les utilisent pour accélérer leur propre croissance. Les résultats de la recherche montrent pour la première fois que le traitement antibiotique peut ralentir ce processus.
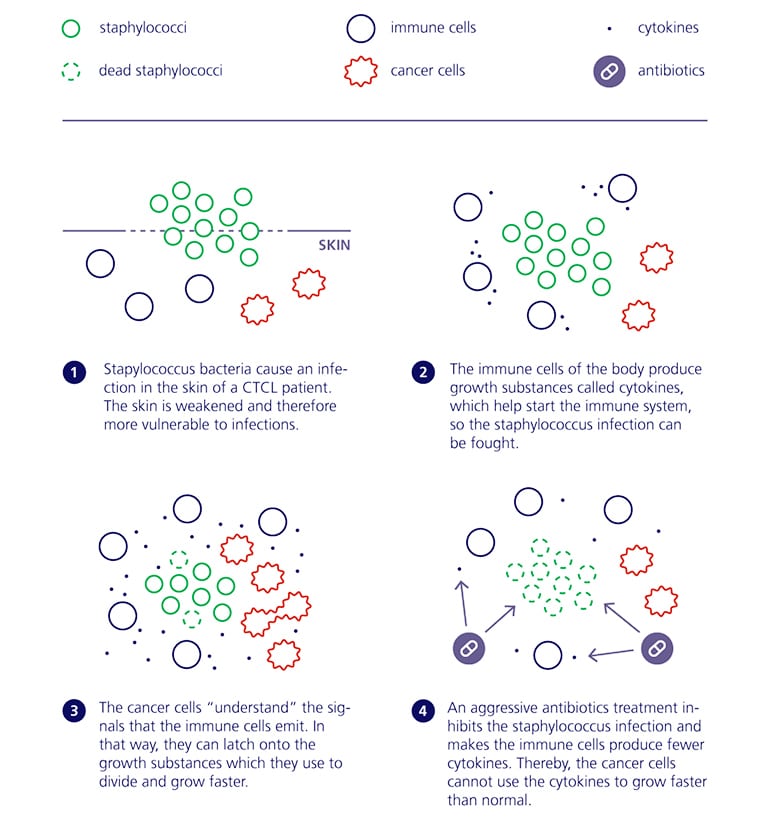
Couper le carburant
« Lorsque nous inhibons les bactéries staphylococciques avec des antibiotiques, nous supprimons simultanément l’activation des cellules immunitaires. Cela signifie qu’elles ne produisent pas autant de cytokines et que les cellules cancéreuses ne peuvent donc pas obtenir le ‘carburant’ supplémentaire. Par conséquent, les cellules cancéreuses sont empêchées de se développer aussi rapidement que pendant l’attaque bactérienne. Cette découverte est révolutionnaire car c’est la toute première fois que nous voyons ce lien entre les bactéries et les cellules cancéreuses chez les patients », déclare Niels Ødum, professeur au centre de recherche en immunologie cutanée de la Fondation LEO à l’Université de Copenhague.
Cette découverte est le résultat de nombreuses années de recherche, les chercheurs menant des études moléculaires et des tests de laboratoire, prélevant des échantillons de tissus de la peau et du sang, et menant des études cliniques sur des patients soigneusement sélectionnés.
Jusqu’à présent, les patients atteints de CTCL présentant des infections de la peau ne recevaient des antibiotiques qu’à contrecœur, car on craignait que l’infection ne revienne sous forme de staphylocoque résistant aux antibiotiques après le traitement. Les chercheurs à l’origine de cette découverte pensent que ces nouveaux résultats vont changer la donne.
« On a vu précédemment que les antibiotiques avaient une sorte d’effet positif sur certains de ces patients, mais on n’a jamais étudié ce que cela faisait réellement sur le cancer lui-même. Notre découverte montre que ce pourrait être une bonne idée de donner ce traitement aux patients atteints de staphylocoques sur la peau, car il inhibe le cancer et, en même temps, réduit peut-être le risque de nouvelles infections », explique Ødum.
Est-ce que cela fonctionnera pour d’autres cancers que le CTCL ?
Il est encore difficile de dire si ces nouvelles connaissances peuvent se transférer à d’autres types de cancer. Pour les chercheurs, la prochaine étape est d’abord d’examiner de plus près le lien entre le cancer et les bactéries.
« Nous ne savons pas si cette découverte est uniquement valable pour le lymphome. Nous l’observons particulièrement dans ce type de cancer parce que c’est un cancer du système immunitaire. Les cellules cancéreuses « comprennent » déjà les signaux que les cellules immunitaires envoient. Lorsque les cellules immunitaires sont mises à contribution, les cellules cancéreuses le sont aussi. Quoi qu’il en soit, il est très intéressant et pertinent d’examiner de plus près l’interaction entre les bactéries et le cancer, ce que nous voyons ici », déclare Ødum.
« La prochaine étape sera le développement de nouveaux traitements qui ne ciblent que les « mauvaises » bactéries, sans nuire aux « bonnes » bactéries, qui protègent la peau », ajoute-t-il.
L’étude paraît dans la revue Blood.
Les chercheurs supplémentaires viennent des hôpitaux universitaires d’Aarhus et de Zealand, de l’université d’Aarhus et des hôpitaux universitaires de Bispebjerg. L’étude a été financée par la Fondation LEO, la Fondation Novo Nordisk, l’Independent Research Fund Denmark, la Fondation Lundbeck, la Société danoise du cancer et TV2.