Rédacteur original – Roelie Wolting dans le cadre du projet Enablement
Principaux contributeurs – Michelle Lee, Naomi O’Reilly, Laura Ritchie, Simisola Ajeyalemi et Kim Jackson
Définition
L’infirmité motrice cérébrale (IMC) est un trouble du mouvement et de la posture qui apparaît au cours de la petite enfance ou de l’enfance précoce, résultant de dommages au cerveau. Toute lésion non progressive du système nerveux central (SNC) survenant au cours des 2 (certains disent 5) premières années de la vie est considérée comme une PC. Il existe plusieurs définitions de la paralysie cérébrale dans la littérature, bien qu’elles puissent toutes varier légèrement dans la façon dont elles sont formulées, elles sont toutes similaires et peuvent être résumées comme suit :
L’infirmité motrice cérébrale est un groupe de troubles permanents, mais non immuables, du mouvement et/ou de la posture et de la fonction motrice, qui sont dus à une interférence, une lésion ou une anomalie non progressive du cerveau en développement/immature.
Cette définition exclut spécifiquement les troubles progressifs de la fonction motrice, définis comme la perte d’aptitudes précédemment acquises dans les 5 premières années de la vie.
Temps de la lésion cérébrale
On ne parle d’infirmité motrice cérébrale que si la lésion cérébrale survient pendant l’une des périodes suivantes :
- Période prénatale – De la conception au début du travail
- Périnatale – De 28 semaines intra-utérines à 7 jours
- Postnatale – Les deux (et certains disent cinq) premières années de vie
Après l’âge de 5 ans, on parle d’accident vasculaire cérébral ou de lésion cérébrale traumatique.
Epidémiologie et étiologie
Malheureusement, il est difficile d’accéder et de clarifier le taux de prévalence et d’incidence des handicaps dans les milieux à faibles ressources (Gladstone, 2010). Non seulement la prévalence du handicap infantile est en hausse et l’infirmité motrice cérébrale est l’une des maladies chroniques les plus coûteuses, mais l’espérance de vie s’améliore, ce qui augmente la charge de l’infirmité motrice cérébrale (Papavasiliou, 2009). A titre de comparaison, aux USA, il y a environ 700’000 enfants atteints d’infirmité motrice cérébrale, 2-5/ 1000 naissances.
L’infirmité motrice cérébrale est le handicap moteur le plus fréquent chez l’enfant. L’étiologie de la paralysie cérébrale est très diverse et multifactorielle. Les causes sont congénitales, génétiques, inflammatoires, infectieuses, anoxiques, traumatiques et métaboliques. La lésion du cerveau en développement peut être prénatale, natale ou postnatale. Dans 75 à 80 % des cas, les lésions sont d’origine prénatale et dans moins de 10 % des cas, elles sont dues à un traumatisme ou à une asphyxie à la naissance. Le facteur de risque le plus important semble être la prématurité et le faible poids de naissance, le risque de paralysie cérébrale augmentant avec la diminution de l’âge gestationnel et du poids de naissance.
Des études de population menées dans le monde entier rapportent des estimations de prévalence de l’infirmité motrice cérébrale allant de 1,5 à plus de 4 pour 1 000 naissances vivantes ou enfants d’une tranche d’âge définie. Les progrès récents en matière de prise en charge néonatale et de soins obstétriques n’ont pas montré de diminution de l’incidence de l’infirmité motrice cérébrale. La baisse du taux de mortalité infantile s’est accompagnée d’une augmentation de l’incidence et de la gravité de l’infirmité motrice cérébrale. L’incidence chez les bébés prématurés est beaucoup plus élevée que chez les bébés nés à terme. L’infirmité motrice cérébrale est plus fréquente chez les garçons que chez les filles et plus fréquente chez les enfants noirs que chez les enfants blancs.
La plupart des enfants identifiés avec une infirmité motrice cérébrale ont une infirmité motrice cérébrale spastique (77, 4%). Plus de la moitié des enfants identifiés comme ayant une infirmité motrice cérébrale (58, 2%) peuvent marcher de façon indépendante, 11, 3% marchent à l’aide d’un dispositif de mobilité portatif et 30, 6% ont une capacité de marche limitée ou nulle. De nombreux enfants atteints d’infirmité motrice cérébrale ont également au moins une condition concomitante (par exemple 41% d’épilepsie).
L’incidence de l’infirmité motrice cérébrale n’a pas diminué malgré l’amélioration des soins périnataux et obstétriques. Même dans les centres où les conditions optimales existent pour les soins périnataux et où l’asphyxie à la naissance est relativement rare, l’incidence de la paralysie cérébrale chez les bébés nés à terme est restée la même.
La prévalence globale dans le monde a augmenté au cours des dernières décennies en raison de l’augmentation des taux de survie. Voici quelques faits sur l’épidémiologie de la paralysie cérébrale :
- L’incidence est de 2-2,5/1000 naissances vivantes dans les pays occidentaux
- La prévalence varie entre 1-5/1000 bébés dans différents pays.
- Il n’y a pas de statistiques fiables des pays asiatiques.
- Certains enfants atteints ne survivent pas
- Aetiologie
L’amélioration des soins médicaux a diminué l’incidence de la paralysie cérébrale chez certains enfants. Les progrès médicaux ont également permis la survie d’enfants qui, auparavant, seraient morts à un jeune âge.
Le type de paralysie cérébrale a également changé :
- Dans les années 60, la paralysie cérébrale athétosique / dyskinétique représentait environ 20% des enfants atteints de paralysie cérébrale.
- Aujourd’hui, seuls 5 à 10% présentent ce type, la paralysie cérébrale spastique représentant désormais 80 à 90% des enfants atteints de paralysie cérébrale.
- Cette diminution est principalement due aux progrès réalisés dans le traitement de l’hyperbilirubinémie (La bilirubine est toxique pour les cellules du cerveau. Si un bébé a une jaunisse sévère, il y a un risque de passage de la bilirubine dans le cerveau ie. encéphalopathie aiguë à la bilirubine. Un traitement rapide peut prévenir des dommages durables importants).
- L’augmentation de l’infirmité motrice cérébrale spastique est principalement le résultat de taux de survie plus élevés pour les (très petits) bébés prématurés.
- La cause la plus fréquente de l’infirmité motrice cérébrale est idiopathique, ce qui signifie que la cause des dommages causés au cerveau pendant la grossesse n’est pas connue.
Facteurs de risque
Il existe différents facteurs de risque pour chaque stade auquel un enfant pourrait développer une infirmité motrice cérébrale. Ceux-ci peuvent être décomposés en prénatal, périnatal et postnatal.
Prénatal
- Prématurité (âge gestationnel inférieur à 36 semaines)
- Peu de poids à la naissance (moins de 2500 g), qui pourrait être dû à un mauvais état nutritionnel de la mère
- Épilepsie maternelle
- Hyperthyroïdie
Infections (TORCH = Toxoplasmose, Autres (Syphilis, Varicelle-Zoster, Parvovirus B19,) Rubéole, Cytomégalovirus (CMV), Virus Herpès Simplex)
- Toxémie sévère, Eclampsie
- Drogue
- Traumatisme
- Grossesses multiples
- Insuffisance placentaire
Périnatale
- Prématurée. Rupture des membranes
- Travail prolongé et difficile
- Saignement vaginal au moment de l’admission pour le travail
- Bradycardie
Postnatale (0-2 ans)
- Infection du système nerveux central (encéphalite,méningite)
- Hypoxie
- Crises d’épilepsie
- Coagulopathies
- Hyperbilirubinémie néonatale
- Traumatisme crânien
Il n’y a aucun moyen de prédire quel cerveau d’enfant sera endommagé par l’un de ces facteurs ou quelle sera l’étendue des dommages. Aucun de ces facteurs n’entraîne toujours des lésions cérébrales et même lorsque des lésions cérébrales se produisent, elles n’entraînent pas toujours une infirmité motrice cérébrale.
Par exemple : Certains enfants peuvent avoir une perte auditive isolée à cause de leur méningite, d’autres auront une déficience intellectuelle grave et certains auront une infirmité motrice cérébrale.
Classification de la paralysie cérébrale
La pratique de la classification permet de catégoriser les présentations ensemble avec des caractéristiques similaires et de distinguer les cas avec des caractéristiques diverses à part ou séparés. L’avantage d’utiliser un système de classification pour les enfants atteints de paralysie cérébrale est qu’il fournit un langage commun pour transmettre rapidement un instantané clinique de la présentation d’un enfant. De nombreuses tentatives ont été faites pour développer un système de classification fiable, reproductible et valide pour les enfants atteints de paralysie cérébrale. Cependant, peu d’entre elles ont été couronnées de succès en raison de la nature hétérogène de l’infirmité motrice cérébrale qui rend la classification complexe. Dès 1862, le chirurgien orthopédiste William Little a regroupé pour la première fois les présentations cliniques de 47 cas comme suit :
- Rigidité hémiplégique affectant un seul côté, bien qu’une déficience moindre du membre apparemment non impliqué ait été fréquemment observée ;
- Paraplégie affectant les deux jambes plus que les bras ; et
- Rigidité généralisée
La recherche et le développement de systèmes de classification pour les enfants atteints de paralysie cérébrale se sont concentrés sur l’étiologie, l’imagerie cérébrale, le sous-type et la distribution topographique du trouble du mouvement prédominant, la démarche et la fonction motrice globale. La classification suédoise (SC) des sous-types d’infirmité motrice cérébrale utilise une méthode descriptive topographique. Elle décrit le type de tonus musculaire (spastique, dyskinétique, ataxique ou mixte) et le nombre et la répartition des membres affectés (monoplégie, hémiplégie, diplégie, tétraplégie et quadriplégie). La Surveillance de l’infirmité motrice cérébrale en Europe (SCPE) a développé ce concept et a proposé une nouvelle classification des sous-types d’infirmité motrice cérébrale en 2000. (FIGURE 1) Le système de classification SCPE fournit un diagramme de décision pour faciliter la classification en catégories neurologiques et topographiques, avec des symptômes et des exigences clairement définis pour chaque catégorie neurologique. Contrairement au SC, le système SCPE sépare l’infirmité motrice cérébrale spastique en divisions de membres supérieurs ou inférieurs, avec une atteinte bilatérale ou unilatérale.
Les classifications SC et SCPE du sous-type d’infirmité motrice cérébrale exigent que le clinicien identifie le trouble moteur prédominant. La validité et la fiabilité des outils SC et SCPE suscitent quelques inquiétudes, avec seulement un niveau modéré d’accord obtenu pour la fiabilité intra-observateur des sous-types de paralysie cérébrale. Les différences surviennent lorsque l’opinion clinique est divisée sur le schéma moteur prédominant. Cependant
Rosenbaum et al. ont proposé que les enfants atteints d’infirmité motrice cérébrale continuent à être classés selon le type prédominant d’anomalie du tonus ou du mouvement (catégorisé comme spasticité, dystonie, choréoathétose ou ataxie) et que toute autre anomalie du tonus ou du mouvement présente soit répertoriée comme type secondaire et que la distribution anatomique des caractéristiques soit enregistrée.
Bien que les outils SC et SCPE puissent aider à décrire la présentation d’un enfant, ils ne définissent aucun critère pour enregistrer les capacités fonctionnelles de l’enfant. Identifier, décrire et classer les capacités fonctionnelles d’un enfant peut également augmenter la fiabilité du diagnostic des enfants atteints de paralysie cérébrale. D’autres recherches ont porté sur le développement de systèmes de classification de la démarche et de classification fonctionnelle pour les enfants ambulatoires atteints de paralysie cérébrale.
Sous-types de paralysie cérébrale
De nombreux enfants atteints de paralysie cérébrale présentent une forme mixte de paralysie cérébrale. Voici la définition et la classification utilisées telles que convenues en Europe. Plus d’informations sur les définitions, les résultats de certaines études, l’échange d’informations sur la pratique clinique de l’infirmité motrice cérébrale en Europe, vous pouvez trouver, après vous être enregistré ici. La surveillance de l’infirmité motrice cérébrale en Europe a été établie en 1998.

Classifications anatomiques
Les classifications anatomiques sont les suivantes :
- Unilatérale : Un côté du corps est affecté
- Bilatéral : Les deux côtés du corps sont affectés
Indigence cérébrale spastique : sont utilisées pour distinguer la quadriplégie, la diplégie et l’hémiplégie. La paralysie cérébrale spastique est soit bilatérale, soit unilatérale.
Paralysie cérébrale dyskinétique et paralysie cérébrale ataxique : concernent toujours le corps entier (bilatéral).
Spasticité
La spasticité est définie comme une augmentation de la résistance physiologique du muscle au mouvement passif. Elle fait partie du syndrome du motoneurone supérieur caractérisé par une hyperréflexie, un clonus, des réponses plantaires des extenseurs et des réflexes primitifs. L’infirmité motrice cérébrale spastique est la forme la plus courante d’infirmité motrice cérébrale. Environ 80 % à 90 % des enfants atteints d’infirmité motrice cérébrale présentent une infirmité motrice cérébrale spastique.
L’infirmité motrice cérébrale spastique se caractérise par au moins deux des symptômes suivants, qui peuvent être unilatéraux (hémiplégie) ou bilatéraux :
- Un modèle anormal de posture et/ou de mouvement
- Une augmentation du tonus (pas nécessairement constante)
- Des réflexes pathologiques (hyperréflexie ou signes pyramidaux, par exemple réponse de Babinski)
Traditionnellement, nous reconnaissions trois types d’infirmité motrice cérébrale spastique :
- Hémiplégie
- Diplégie
- Quadriplégie.
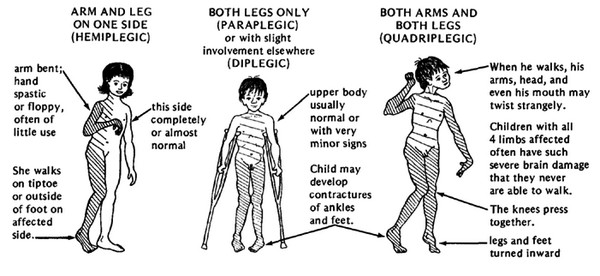
Hémiplégie (unilatérale)
Avec l’hémiplégie, un côté du corps est touché, l’extrémité supérieure étant généralement plus atteinte que l’inférieure. Des troubles épileptiques, des déficits du champ visuel, une agnosie tactile et une perte proprioceptive sont probables. Vingt pour cent des enfants atteints d’infirmité motrice cérébrale spastique sont hémiplégiques. Une lésion focale traumatique, vasculaire ou infectieuse en est la cause dans de nombreux cas. Un infarctus cérébral unilatéral avec porencéphalie post-hémorragique (kystes ou cavités à l’intérieur de l’hémisphère cérébral) peut être observé à l’imagerie par résonance magnétique (IRM).
Diplégie (bilatérale)
Avec la diplégie, les extrémités inférieures sont sévèrement atteintes et les bras sont légèrement atteints. L’intelligence est généralement normale et l’épilepsie est moins fréquente. Cinquante pour cent des enfants atteints d’infirmité motrice cérébrale spastique sont diplégiques. Des antécédents de prématurité sont habituels. La diplégie est de plus en plus fréquente car davantage de bébés de faible poids de naissance survivent. L’IRM révèle une légère leucomalacie périventriculaire (LVP).
Quadriplégie (bilatérale)
Avec la quadriplégie, les quatre membres, le tronc et les muscles qui contrôlent la bouche, la langue et le pharynx sont touchés. Trente pour cent des enfants atteints de paralysie cérébrale spastique sont quadriplégiques. L’atteinte plus grave des membres inférieurs est fréquente chez les bébés prématurés. Certains présentent une encéphalopathie hypoxique ischémique périnatale. L’IRM révèle une leucomalacie périventriculaire (LVP).
PC dyskinétique
Les mouvements anormaux qui surviennent lorsque l’enfant initie un mouvement sont nommés dyskinésies. La dysarthrie, la dysphagie et la bave accompagnent le problème de mouvement. Le développement intellectuel est généralement normal, mais une dysarthrie sévère rend la communication difficile et conduit la personne extérieure à penser que l’enfant souffre d’une déficience intellectuelle. Un dysfonctionnement auditif neurosensoriel nuit également à la communication. L’infirmité motrice cérébrale dyskinétique représente environ 10 à 15 % de tous les cas d’infirmité motrice cérébrale. L’hyperbilirubinémie ou l’anoxie sévère provoque un dysfonctionnement des ganglions de la base et entraîne une infirmité motrice cérébrale dyskinétique.
L’infirmité motrice cérébrale dyskinétique se caractérise par les symptômes suivants :
- Modèle anormal de posture et/ou de mouvement, et
- Mouvements involontaires, incontrôlés, récurrents et parfois stéréotypés des parties du corps affectées
L’infirmité motrice cérébrale dyskinétique peut être soit :
- Paralysie cérébrale dystonique, dominée à la fois par l’hypokinésie et l’hypertonie, ou
- Paralysie cérébrale choréoathétosique, dominée à la fois par l’hyperkinésie et l’hypotonie
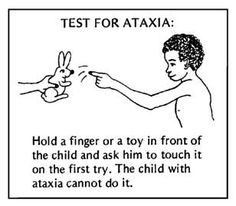
PC ataxique
L’ataxie est une perte d’équilibre, de coordination et de contrôle de la motricité fine. Les enfants ataxiques ne peuvent pas coordonner leurs mouvements. Ils sont hypotoniques pendant les 2 premières années de la vie. Le tonus musculaire devient normal et l’ataxie devient apparente vers l’âge de 2 à 3 ans. Les enfants qui peuvent marcher ont une démarche à base large et un léger tremblement intentionnel (dysmétrie). La dextérité et le contrôle de la motricité fine sont faibles. L’ataxie est associée à des lésions cérébelleuses. L’ataxie est souvent combinée à la diplégie spastique. La plupart des enfants ataxiques peuvent marcher mais certains ont besoin de déambulateurs.
L’infirmité motrice cérébrale ataxique est caractérisée par les symptômes suivants :
- Modèle anormal de posture et/ou de mouvement
- Perte de coordination musculaire ordonnée, de sorte que les mouvements sont effectués avec une force, un rythme et une précision anormaux

|
 |
PC mixte
Les enfants atteints d’une infirmité motrice cérébrale de type mixte présentent généralement une légère spasticité, une dystonie et/ou des mouvements athétosiques. L’ataxie peut être une composante du dysfonctionnement moteur chez les enfants de ce groupe. L’ataxie et la spasticité sont souvent associées. La diplégie ataxique spastique est un type mixte commun qui est souvent associé à l’hydrocéphalie.
|
|
|
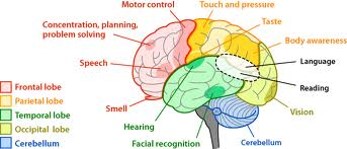
Le cerveau
Voici une partie de la terminologie clinique utilisée lorsqu’on parle de paralysie cérébrale :

- Tonus
- Site de la lésion
- Spastique
- Cortex
- Dyskinésique
- Ganglions de la base -. Système extrapyramidal
- Hypotonique / Ataxique
- Cervelet
- Mixte
- Diffus
Savoir où les dommages pourraient être localisés n’influencera pas vos interventions. Regardez les images suivantes du cerveau pour comprendre la relation entre la localisation des dommages et les symptômes.
 |
 |
Problèmes régulièrement observés chez les enfants atteints de paralysie cérébrale
Ce tableau met en évidence les problèmes que rencontrent les enfants atteints de paralysie cérébrale dans différents domaines.
| Névrotique | Musculo-squelettique | Problèmes associés |
|---|---|---|
|
|
|
Cette image donne un bel aperçu imagé des problèmes rencontrés par les enfants atteints de paralysie cérébrale.
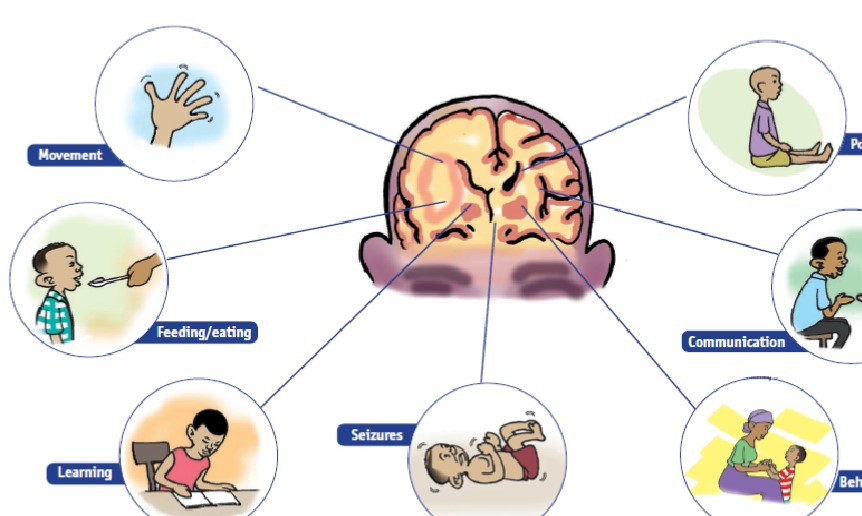
Des problèmes associés
L’infirmité motrice cérébrale en elle-même peut avoir un impact significatif sur l’enfant. De nombreux problèmes associés doivent également être pris en charge. En tant que professionnel de santé, il est essentiel de comprendre également ces conditions associées et de réfléchir à la façon dont elles pourraient avoir un impact ou une influence sur vos stratégies de gestion lorsque vous travaillez avec l’enfant.
Diagnostic
L’infirmité motrice cérébrale est l’une des principales causes de handicap chez l’enfant, avec de nombreux signes, symptômes et défis différents. Il n’existe pas de test unique pour confirmer si un enfant est atteint de paralysie cérébrale ou d’autre chose. Il n’existe pas de modèle d’intervention pour un enfant atteint de paralysie cérébrale et chaque enfant est différent et unique. La classification de la motricité globale, de la motricité fine et de la communication aidera les professionnels médicaux et la famille à mieux comprendre les capacités de l’enfant et sur quoi se concentrer pour les interventions.
Le diagnostic de la paralysie cérébrale est basé sur une description clinique. Le diagnostic n’est pas basé sur le résultat d’un test (biologique) ou sur des résultats d’imagerie. Par conséquent, le diagnostic peut être soumis à un certain degré de variabilité. Cela signifie que deux pédiatres peuvent être en désaccord sur le diagnostic d’infirmité motrice cérébrale pour un même enfant. Il est parfois difficile, même pour les professionnels, de différencier l’infirmité motrice cérébrale spastique bilatérale de l’infirmité motrice cérébrale dyskinétique.
En principe, c’est un pédiatre ou un neurologue qui pose le diagnostic, mais certains enfants atteints d’infirmité motrice cérébrale dans les pays en développement n’ont jamais vu de médecin. Il y a aussi beaucoup d’enfants atteints de paralysie cérébrale dans les pays en développement qui ont vu de nombreux médecins auparavant, mais sans qu’on leur explique bien la signification et les conséquences des diagnostics.
Espérance de vie
La mortalité dans la paralysie cérébrale est extrêmement variable. L’espérance de vie est normale chez la plupart des enfants diplégiques et hémiplégiques qui reçoivent des soins médicaux adéquats et bénéficient d’un fort soutien familial. Certains tétraplégiques gravement atteints meurent de malnutrition, d’infections ou de problèmes respiratoires avant d’atteindre l’adolescence. Dans certaines régions très pauvres et pauvres en ressources, les enfants atteints de paralysie cérébrale peuvent ne pas atteindre l’âge de 5 ans.
Interventions avec la paralysie cérébrale
Le but et les types d’interventions sont uniques pour chaque enfant atteint de paralysie cérébrale car leurs besoins sont tous différents selon le niveau de handicap. Ce tableau donne un excellent aperçu des objectifs des traitements/interventions pour chaque niveau de handicap.
| Léger | Modéré | Sévère |
|---|---|---|
| L’intervention se concentrera sur l’apparence et l’intégration | L’intervention se concentrera sur l’indépendance et l’autosoins | L’intervention sera axée sur le confort et l’amélioration des soins |
Communication
La communication est nécessaire pour exprimer les pensées, sentiments et besoins. Chaque personne atteinte de paralysie cérébrale a besoin d’un moyen de communiquer pour faire partie de la famille et de la communauté. Si l’enfant peut produire des sons et des syllabes compréhensibles à l’âge de 2 ans, il aura probablement une communication verbale normale, mais des considérations doivent être faites pour ceux dont les capacités de communication sont sévèrement affectées. Des méthodes alternatives telles que des tableaux de communication simples chez les enfants qui ont des difficultés à parler.
Activités de la vie quotidienne (AVQ)
Les activités de la vie quotidienne sont des activités d’auto-soins telles que l’alimentation, la toilette, le bain, l’habillage et la toilette en plus de la préparation des repas et de l’entretien du ménage. Les enfants dyskinétiques et atteints d’une atteinte corporelle totale ont des problèmes de dextérité et de contrôle de la motricité fine qui empêchent l’indépendance dans les activités de la vie quotidienne. Les enfants hémiplégiques et diplégiques peuvent devenir fonctionnels dans ces domaines. Ils ont parfois besoin de l’aide d’une thérapie (ergothérapie). L’attitude de la famille est un facteur essentiel qui détermine le niveau d’indépendance d’un enfant. Une surprotection se traduit par un individu timide et passif qui n’a pas acquis de capacités d’auto-prise en charge.
Mobilité
Les enfants doivent explorer leur environnement pour améliorer leurs capacités cognitives. La mobilisation est cruciale pour le jeune enfant handicapé afin d’éviter une privation mentale secondaire. L’utilisation de fauteuils roulants ou d’autres dispositifs d’assistance mécanique peut aider à promouvoir une mobilité indépendante dans la communauté si l’enfant ne peut pas se mobiliser en marchant. La mobilité est importante pour fonctionner dans des sociétés au rythme rapide et les personnes qui ont des difficultés à se déplacer sont toujours désavantagées. Chez l’adulte, devenir un membre indépendant de la société et gagner sa vie dépend d’une mobilité indépendante. Les familles considèrent la déambulation comme la question la plus importante pendant l’enfance. Tous les efforts doivent être faits pour augmenter la capacité de l’enfant à marcher ; cependant, la marche dépend davantage de l’étendue de la déficience neurologique de l’enfant que de la quantité de thérapie physique, de chirurgie ou d’attelles qu’il reçoit. L’enfant peut atteindre son propre potentiel maximal avec de la pratique.
L’accent mis sur la déambulation ne doit pas conduire à négliger la communication et le développement cognitif. Les priorités changent à l’adolescence car ils ont besoin d’éducation, d’indépendance et d’une vie sociale active. Bien que la déambulation reste importante, elle est moins nécessaire pour fonctionner. Apprendre à utiliser un ordinateur peut être bénéfique à long terme pour l’adolescent plutôt que d’être capable de faire quelques pas assistés.
La mobilité est importante pour l’enfant, alors que l’identité sociale et l’indépendance ont plus de valeur pour l’adolescent. Un protocole d’essai vise à estimer la faisabilité d’une intervention de Dance PaRticipation pour les enfants d’âge préscolaire (3 ans d’âge corrigé) nés extrêmement prématurés (EP)/extrêmement petits poids de naissance (EBLW) avec une déficience motrice.
La classification internationale du fonctionnement, du handicap et de la santé (CIF) peut être utilisée pour décrire l’approche thérapeutique dans la PC. Veuillez consulter le lien ci-dessous pour mieux comprendre.
Ressources supplémentaires
- Développement de l’enfant et retard de développement
- Paralysie cérébrale
- Hambisela_Module_1_Introduction Dans : Apprendre à connaître la paralysie cérébrale : Une ressource d’apprentissage pour les animateurs, les parents, les soignants et les personnes atteintes de paralysie cérébrale
- SCPE. Dev Med Child Neurol 42 (2000) 816-824
- Mayo clinic Ictère du nourrisson Disponible sur : https://www.mayoclinic.org/diseases-conditions/infant-jaundice/symptoms-causes/syc-20373865 (dernier accès 1.11.2019)
- 3.0 3.1 Morris C. Définition et classification de la paralysie cérébrale : une perspective historique. Dev Med Child Neurol Suppl. . 2007 Feb;109:3-
- Love SC, Novak I, Kentish M, Desloovere K, Heinen F, Molenaers G, et al. Évaluation, intervention et suivi de la toxine botulique pour la spasticité des membres inférieurs chez les enfants atteints de paralysie cérébrale : déclaration de consensus international. Eur J Neurol. . 2010 Aug;17 Suppl 2:9-37
- 5.0 5.1 Hagberg B HG, Olow I. The changing panorama of cerebral palsy in Sweden 1954-1970. I. Analyse des changements généraux. Acta Paediatr Scand 1975;64(2):187-92
- Johnson A. Surveillance de la paralysie cérébrale en Europe : une collaboration d’enquêtes et de registres de paralysie cérébrale. Surveillance de la paralysie cérébrale en Europe (SCPE). Dev Med Child Neurol. . 2000 Dec;42(12):816-24
- Lenski M, Bishai SK, Paneth N. Les informations sur le handicap améliorent la fiabilité de la classification de la paralysie cérébrale. Dev Med Child Neurol. . 2001 Aug;43(8):574-5
- Gainsborough M, Surman G, Maestri G, Colver A, Cans C. Validité et fiabilité des lignes directrices de la surveillance de la paralysie cérébrale en Europe pour la classification de la paralysie cérébrale. Dev Med Child Neurol. . 2008 Nov;50(11):828-31
- Rosenbaum P, Paneth N, Leviton A, Goldstein M, Bax M, Damiano D, et al. Un rapport : la définition et la classification de la paralysie cérébrale avril 2006. Dev Med Child Neurol Suppl. 2007 Feb;109:8-14
- Bax M, Goldstein M, Rosenbaum P, Leviton A, Paneth N, Dan B, et al. Proposition de définition et de classification de la paralysie cérébrale, avril 2005. Dev Med Child Neurol. . 2005 Aug;47(8):571-6
- Emma Giles. Khan Academy – Types de paralysie cérébrale Partie 1 : spastique. Disponible sur : http://www.youtube.com/watch?v=cR_pX8RE95E
- Emma Giles. Khan Academy – Types de paralysie cérébrale Partie 2 : Dyskinétique & Ataxique. Disponible sur : http://www.youtube.com/watch?v=Z7TwzSHnmCk
- Cameron KL, McGinley JL, Allison K, Fini NA, Cheong JL, Spittle AJ. Dance PREEMIE, a Dance PaRticipation intervention for Extremely prEterm children with Motor Impairment at prEschool age : an Australian feasibility trial protocol. BMJ open. 2020 Jan 1;10(1).