A kortárs ellátási standardok megkövetelik a mentálhigiénés klinikusoktól, hogy értékeljék és kezeljék betegeik erőszakkockázatát olyan környezetben, mint a fekvőbeteg-ellátó egységek és a sürgősségi osztályok. A meglévő kutatási szakirodalom azonban korlátozott útmutatást nyújt arról, hogy milyen változók növelik valójában a betegek erőszakkockázatát. A legújabb epidemiológiai tanulmányok szerint a pszichotikus tünetek (1,2,3) és a kábítószerrel való visszaélés (4,5,6) különösen hasznos indikátorai lehetnek az erőszak potenciáljának. Az erőszakpotenciállal összefüggő pszichotikus tünetek konkrét típusaira vonatkozó kutatások azonban korlátozottak (lásd McNiel áttekintését).
Ez a tanulmány egy konkrét pszichotikus tünet – a parancshallucinációk – és az erőszak közötti kapcsolatot írja le kórházi betegek egy csoportjánál. Korábbi kutatások pozitív, bár szerény összefüggést sugalltak a hallucinációk és az erőszak között (8,9). A klinikai tapasztalatok azt sugallják, hogy egyes betegek, akiknek a hallucinációi erőszakos viselkedésre utasítják őket, valóban tanúsítanak ilyen viselkedést. A parancsoló hallucinációk és az erőszak közötti kapcsolatra vonatkozó empirikus szakirodalom kicsi, és igen ellentmondásos eredményeket tartalmaz. Egyes szerzők arról számoltak be, hogy a betegek ritkán engedelmeskednek a parancshallucinációknak (10,11,12,13), míg mások arról számoltak be, hogy a feltétel nélküli engedelmesség meglehetősen gyakori (14).
A jelenség vizsgálatának kontextusa, úgy tűnik, befolyásolja a parancshallucinációk és az erőszak közötti kapcsolatra vonatkozó megállapításokat. Az igazságügyi pszichiátriai környezetben végzett vizsgálatok azt találták, hogy a bűncselekményekkel vádolt páciensek gyakran számoltak be arról, hogy hangok utasították őket a bűncselekmények elkövetésére (15,16). Polgári kontextusban végzett tanulmányok azt jelezték, hogy a betegek aluljelenthetik a parancsoló hallucinációkat, hacsak nem kérdezik őket kifejezetten róluk (13).
A témával kapcsolatos korábbi kutatásokat korlátozta, hogy nem vették egyidejűleg figyelembe az erőszak egyéb korrelációit, például a demográfiai változókat és a kábítószerrel való visszaélést, a tünetek és az erőszak nem standardizált méréseit használták, és a hallucinációkról szóló önjelentések értékelésénél nem vették figyelembe a válaszkészleteket – vagyis egyes embereket motivál, hogy eltúlozzák vagy minimalizálják a deviáns élményeket olyan okokból, mint a másodlagos nyereség.
Vizsgálatunk információt nyújt a parancshallucinációk és az erőszak közötti kapcsolatról a polgári, nem forenzikus kontextusban kórházba került betegek egy csoportjában. Leírjuk a mások bántalmazására irányuló parancshallucinációk gyakoriságát, az ilyen parancshallucinációknak való megfelelés arányát, valamint az ilyen típusú parancshallucinációk és az erőszakos viselkedés közötti kapcsolatot. Annak érdekében, hogy ezeket a hallucinációs élményeket az erőszak egyéb korrelátumainak kontextusába helyezzük, olyan elemzésekről is beszámolunk, amelyek a demográfiai változókat, a kábítószerrel való visszaélést, egyéb pszichotikus tüneteket és a szociális kívánatosságra való hajlamot is tartalmazzák, amely befolyásolhatja a betegek hallucinációkról szóló önjelentését.
Módszerek
A vizsgálatot egy egyetemi kórház rövid távú pszichiátriai fekvőbeteg osztályán végeztük. 1995 novembere és 1996 júniusa között összesen 103 beteg töltött ki egy sor kérdőívet egy nagyobb pszichopatológiai, hangulati és agressziós vizsgálat részeként. A kérdőívek e jelentés szempontjából releváns részhalmazát a következő szakaszok ismertetik. A résztvevők toborzása érdekében, amikor már elég stabilak voltak a kérdőívek következetes kitöltéséhez, minden alkalmas beteget meghívtunk a vizsgálatban való részvételre a felvétel után három nappal, vagy később, amikor már elég szervezettek voltak a részvételhez. A résztvevőknek 10 dollárt fizettünk a nagyobb vizsgálatban való részvételükért.
A vizsgálat teljes körű ismertetése után az alanyok tájékozott beleegyezését kértük. A vizsgálat protokollját a San Franciscó-i Kaliforniai Egyetem humánkutatási bizottsága hagyta jóvá. Nem vehettek részt a vizsgálatban azok a betegek, akik nem tudtak angolul, akiknél demenciát diagnosztizáltak, akik 18 év alattiak voltak, vagy akik négy napnál rövidebb ideig voltak kórházban.
Mérések
Hallucinációs élmények. Tekintettel a parancsuralmi hallucinációk szubjektív jellegére és a hallucinációk általánosan elfogadott, standardizált mérőeszközének hiányára, egy sor, a hallucinációk különböző típusaira vonatkozó kérdéssorozatot dolgoztunk ki, amelyek arculati érvényességgel rendelkeznek. Ebbe a szélesebb tartalmi körbe két, kifejezetten a parancsuralmi hallucinációkkal kapcsolatos tételt ágyaztunk be: “Az elmúlt év során milyen gyakran hallott olyan hangokat, amelyek azt mondták Önnek, hogy bántson másokat?” és “Az elmúlt év során milyen gyakran tett eleget olyan hangoknak, amelyek azt mondták Önnek, hogy bántson másokat?”. A betegek az egyes tételeket egy 5 pontos skálán értékelték, amely 0-tól (soha) 4-ig (nagyon gyakran) terjedt.
Pszichotikus tünetek. A Pszichiátriai Epidemiológiai Kutatási Interjú (PERI) széles körben használatos a pszichopatológiai vizsgálatokban, és ebben az összefüggésben bizonyította megbízhatóságát és érvényességét (2,3,17,18). A PERI pszichotikus tünetek alskálája (17) 13 itemet tartalmaz a pozitív pszichotikus tünetekről, mint például a gondolatkontroll, a gondolatbeiktatás, a paranoia, a gondolatközvetítés és a gondolatmegvonás. Az alanyokat arra kérik, hogy értékeljék az elmúlt évben e tünetekkel kapcsolatos tapasztalataikat egy 5 pontos skálán, amely 0-tól (soha) 4-ig (nagyon gyakran) terjed.
Violencia. Az erőszakot a MacArthur Community Violence Instrument (19) tételein alapuló kérdőívvel vizsgáltuk. A MacArthur-skála különböző agresszív viselkedési formákra vonatkozó tételeket tartalmaz, és dokumentált megbízhatósággal és érvényességgel rendelkezik a pszichiátriai betegek erőszakos viselkedésének mérésében (6,20), beleértve az erőszak egyéb mutatóival, például a járulékos forrásokból (például családtagoktól és barátoktól) származó jelentésekkel való bizonyított egyezést.
Az erőszak skálán az erőszakos viselkedést operatív módon úgy definiáltuk, mint az elmúlt két hónapban más emberek ellen elkövetett fizikai agresszióról vagy mások halálos fegyverrel való fenyegetéséről szóló jelentést. Ez a meghatározás megfelel a MacArthur Foundation Research Network on Mental Health and Law (20) által eredetileg meghatározott 1. és 2. szintű erőszaknak, illetve az “erőszak” és “egyéb agresszív cselekmények” (6) újabb kategorizálásának.
Társadalmi kívánatosság. A társadalmi kívánatosság válaszadási torzulásait a Marlowe-Crowne Social Desirability Scale (21), egy széles körben használt kérdőív 13 tételes változatával mértük. A tételeket eredetileg úgy választották ki a skálára való felvételre, hogy olyan kulturálisan elfogadott viselkedéseket írjanak le, amelyek előfordulási gyakorisága alacsony (22), és nem kapcsolódnak pszichopatológiához sem. Ezt a kérdőívet gyakran használták arra, hogy lehetővé tegye az önbevallásos méréseken adott válaszok értelmezését, miközben figyelembe veszi az egyének általános hajlamát arra, hogy olyan módon írják le magukat, amelyet a társadalom elfogad vagy nem fogad el.
Demográfiai és diagnosztikai jellemzők. Áttekintettük a betegek orvosi kartonjait, hogy információt szerezzünk a demográfiai jellemzőkről és a klinikai diagnózisokról.
Adatelemzés
A folytonosságra korrigált Chi-négyzetelemzést használtuk a parancshallucinációk és az erőszak közötti kapcsolat értékelésére. Többváltozós logisztikus regressziót alkalmaztak a parancshallucinációk és az erőszak közötti kapcsolat meghatározására, az erőszak egyéb korrelációinak egyidejű figyelembevétele mellett.
Eredmények
A vizsgálati csoport jellemzői
A vizsgálatban részt vevő 103 személy közül 61 (59,2 százalék) férfi volt. Hatvanegy (59,2 százalék) fehér, 22 (21,4 százalék) afroamerikai és 20 (19,4 százalék) egyéb etnikai hátterű volt. Az átlagéletkor ± SD 40,7 ± 13,6 év volt (18 és 84 év között). Ötvenhét beteg (55,3 százalék) soha nem volt házas; 30 (29,1 százalék) külön élt, elvált vagy özvegy volt; 16 (15,5 százalék) pedig házas volt vagy élettárssal élt együtt.
A DSM-IV kórlapi diagnózisok alapján 21 (20,4 százalék) betegnél volt szkizofrén zavar, 13 (12.6 százalék) egyéb pszichotikus zavarban, 11 (10,7 százalék) bipoláris zavarban (mániás epizód), 44 (42,7 százalék) egyéb hangulatzavarban, 30 (29,1 százalék) anyaggal kapcsolatos zavarban, 13 (12,6 százalék) személyiségzavarban, 11 (10,7 százalék) alkalmazkodási zavarban és hét (6,8 százalék) egyéb zavarban szenvedett. (Az összlétszám a komorbiditás miatt meghaladja a 103-at.) Negyvenhat beteg (44,7 százalék) számolt be arról, hogy a kórházi felvételt megelőző két hónapban erőszakos viselkedést tanúsított.
A parancshallucinációk aránya
A betegek közül harmincegy (30,1 százalék) számolt be arról, hogy az elmúlt egy év során hangokat hallott, amelyek azt mondták neki, hogy bántson másokat – négy beteg nagyon gyakran, hét gyakran, 12 néha, nyolc pedig szinte soha nem hallott ilyen hangokat. Huszonhárom beteg (22,3 százalék) mondta, hogy eleget tett a hangoknak, amelyek azt mondták, hogy bántsanak másokat – öt beteg azt mondta, hogy gyakran, kilenc néha és kilenc szinte soha. Azok a betegek, akik arról számoltak be, hogy hallucinációikban azt a parancsot kapták, hogy bántsanak másokat, a hallucináló betegek egy alcsoportját képezték. Ötvenhét beteg (55,3 százalék) számolt be arról, hogy olyan dolgokat hallott, amelyeket mások szerint nem hall, és 52 (50,4 százalék) mondta, hogy látomásai voltak, vagy olyan dolgokat látott, amelyeket mások szerint nem lát.
Parancshallucinációk és erőszak
A parancshallucinációk és az erőszak közötti kapcsolat értékeléséhez a vizsgálati csoportot azokra osztották, akik és akik nem számoltak be mások bántására irányuló parancshallucinációkról. Azok a betegek, akiknek mások bántalmazására irányuló parancshallucinációi voltak, szignifikánsan nagyobb valószínűséggel számoltak be erőszakról a kórházi felvételt megelőző két hónap során. A 31 betegből 21 (67,7 százalék), aki arról számolt be, hogy hangokat hallott, amelyek azt mondták neki, hogy bántson másokat, a közelmúltban erőszakos cselekményekről is beszámolt, szemben a 72 betegből 25-vel (34,7 százalék), akiknek nem voltak erőszakos parancshallucinációi (χ2=8,27, df=1, p=,004).
A parancshallucinációk és az erőszak közötti kapcsolat összefüggésbe helyezése érdekében kiegészítő elemzéseket végeztünk az erőszak és más olyan változók közötti kapcsolatról, amelyekről a korábbi kutatások szerint összefüggés van az erőszakkal. A Kendall tau korrelációk azt mutatták, hogy az erőszak összefüggött a PERI-vel mért pszichotikus tünetek magasabb szintjével (tau=.35, p<.001), az anyaggal kapcsolatos zavar jelenlétével (tau=.24, p<.02) és a férfi nemmel (tau=.23, p<.03), de nem az életkorral (tau=.15, ns). Azok a betegek, akik erőszakról számoltak be, általában alacsonyabb pontszámot értek el a Marlowe-Crowne szociális kívánatosság skálán (tau=-.24, p<.004).
Logisztikus regressziós elemzések
Multivariáns logisztikus regressziós elemzéssel határoztuk meg a parancshallucinációk és az erőszak közötti kapcsolatot, ha az erőszak egyéb korrelációit is figyelembe vesszük. Konkrétabban, kényszerített logisztikus regressziót végeztünk, amelyben az erőszak jelenlétét vagy hiányát a mások bántalmazására irányuló parancshallucinációk jelenléte, az anyaggal kapcsolatos zavar jelenléte, az életkor, a nem és a Marlowe-Crowne Social Desirability Scale pontszáma előre jelezte.
Amint az 1. táblázatban látható, a parancshallucinációk jelenléte szignifikáns előrejelzője volt az erőszaknak. Az esélyhányadosok kiszámítása azt mutatta, hogy azok a betegek, akiknél parancshallucinációkat tapasztaltak, több mint kétszer nagyobb valószínűséggel voltak erőszakosak. A kontrollváltozók közül a kábítószerrel kapcsolatos zavar jelenléte, valamint a férfi nem és a társadalmi kívánatosság alacsony szintű válaszadási torzítása jelezte előre az erőszakot.
Hogy meghatározzuk, hogy a parancshallucinációk hozzájárultak-e az erőszak előrejelzéséhez akkor is, amikor az elemzés kontrollálta a skizofrénia vagy a bipoláris zavar (mániás epizód) diagnózisát, kiegészítő logisztikus regressziós elemzéseket végeztünk, amelyekben figyelembe vettük e diagnózisok jelenlétét vagy hiányát. Ezekben a kiegészítő elemzésekben a parancshallucinációk továbbra is szignifikáns (p<.05) előrejelzője maradtak az erőszaknak, ami arra utal, hogy ennek a tünetnek az erőszak kockázatára gyakorolt jelentősége nem redundáns a diagnózissal.
Amikor azonban egy további logisztikus regressziós elemzést végeztünk, amely a PERI pszichotikus tünetek alskálájával mért pszichotikus tünetek mértékét is magában foglalta, a parancshallucinációk már nem járultak hozzá jelentősen az erőszak kockázatának meghatározásához a többi előrejelzőn felül. Ennélfogva, bár úgy tűnik, hogy a parancshallucinációk megbízhatóan összefüggnek az erőszakos viselkedéssel, ez az összefüggés abban az összefüggésben áll fenn, hogy más pozitív pszichotikus tünetek is összefüggésbe hozhatók az erőszakkal. Ez a kollinearitás az erőszak és egy olyan mögöttes betegségfolyamat közötti összefüggést jelenthet, amely mind a parancshallucinációkkal, mind más pozitív pszichotikus tünetekkel társul.
Diszkusszió
Mivel az egészségügy egyre nagyobb hangsúlyt fektet a bizonyítékokon alapuló gyakorlatra, a klinikusoktól egyre inkább elvárják, hogy véleményük és döntéseik tudományos alapokon nyugodjanak (23). Hasonlóképpen egyre inkább elvárják, hogy az igazságügyi szakértői környezetben tett mentálhigiénés vallomásoknak bizonyítható tudományos alapjuk legyen (24). A betegek erőszakkockázatának klinikai értékelése különböző demográfiai, anamnézisbeli, klinikai és szituációs változók figyelembevételét igényli (7,19,25). A parancshallucinációk az egyik olyan klinikai változó, amelyet a szakmai közgondolkodás széles körben elfogad az erőszak kockázati tényezőjeként, annak ellenére, hogy a tudományos adatbázis nem következetes. Ez a tanulmány ezzel a széles körben elterjedt hiedelemmel kapcsolatos adatokat szolgáltat.
Eredményeink arra utalnak, hogy egy olyan egységben, ahol a betegek többsége polgári elítéltek, amikor a betegeket kifejezetten a mások bántalmazására irányuló parancshallucinációkról kérdezik, meglehetősen gyakran számolnak be ilyen tapasztalatokról. A vizsgálati csoportunkba tartozó betegek nagyjából egynegyede ismerte el, hogy az elmúlt egy évben mások bántalmazására irányuló parancsoló hallucinációkat tapasztalt. A törvényszéki fekvőbetegekkel (14) és önkéntes ambuláns betegekkel (13) végzett korábbi kutatások azt sugallták, hogy amikor a kérdezőbiztosok kifejezetten a parancshallucinációkról kérdeznek, magasabb arányokról számolnak be, mint a rutinszerű klinikai felmérések során.
A vizsgálatunkban részt vevő betegek jelentős hányada számolt be mások bántására irányuló parancshallucinációkról, és a parancshallucinációkról beszámoló betegek magasabb arányban számoltak be erőszakról, mint a többi beteg. A parancshallucinációk és az erőszak közötti összefüggés még akkor is fennmaradt, amikor az elemzés kontrollálta a demográfiai változókat, a kábítószerrel való visszaélést és a szociális kívánatos válaszkészleteket. Vizsgálati csoportunkban mind a parancshallucinációk, mind más pszichotikus tünetek összefüggésbe hozhatók az erőszakkal, de a mások bántalmazására irányuló parancshallucinációk nem jelentek meg egyedüli összefüggésként az erőszakkal, amikor más pozitív pszichotikus tüneteket is figyelembe vettek egyidejűleg.
A korábbi kutatások szerint a betegek nagyobb valószínűséggel tesznek eleget a parancshallucinációknak, ha azok egyidejűleg fennálló téveszmékhez kapcsolódnak (26). Bár módszereink nem tették lehetővé ennek a lehetőségnek a közvetlen vizsgálatát, eredményeink összhangban voltak azzal, hogy az erőszak és a parancshallucinációk, valamint az egyéb pszichotikus tünetek közötti kapcsolat mögött közös folyamatok állnak.
A parancshallucinációkkal és az erőszakkal kapcsolatos korábbi kutatások vegyes eredményeinek egy része inkább a prediktor homályos meghatározásának (például bármilyen parancshallucináció versus semmilyen), mint a mások bántalmazására irányuló parancshallucinációkra való specifikus összpontosításnak tudható be. Az általunk megfigyelt parancsolási hallucinációk és az erőszak közötti összefüggés erőssége mellett bizonyos szempontból magától értetődő, hogy a klinikusoknak gondosan fel kell mérniük az ilyen tünetekről beszámoló páciensek erőszakossági potenciálját. Ha egy beteg arról számol be, hogy a hangok parancsokat adnak arra, hogy konkrét személyeket bántsanak, akkor a beteg ilyen élményekről szóló kommunikációja a fenyegetésekkel kapcsolatos kontinuumon lehet. Következésképpen, ha a beteg arról számol be, hogy a hallucinációk parancsot adnak más személyek megkárosítására, az arra késztetheti a klinikust, hogy mérlegeljen különböző intézkedéseket az áldozatok védelmére a fenyegető erőszakkal járó veszélytől (27).
Vizsgálatunkban a pszichopatológia jelzőjeként a diagnózisok helyett a tüneteket hangsúlyoztuk, mivel a kutatások szerint az akut tünetek specifikusabban kapcsolódnak az erőszakhoz, mint a diagnózisok (28). Ennek a kapcsolatnak az lehet az oka, hogy számos súlyos mentális zavar lefolyása váltakozik az exacerbációs epizódok és a remissziós időszakok között. A remissziós időszakokban a diagnózisnak kevés kapcsolata lehet az erőszakkal. Amikor olyan elemzéseket végeztünk, amelyek kontrollálták a diagnózist, a parancshallucinációk és az erőszak közötti összefüggések fennmaradtak.
Ezeken túlmenően a betegek parancshallucinációkról szóló önjelentései interakciós komponenssel rendelkeznek, amelyet befolyásolhat az a kontextus, amelyben a beteget értékelik. A parancshallucinációk szubjektív élmények, és ezért különösen érzékenyek lehetnek a pontatlan önbevallásra olyan motivációs hatások miatt, mint például a kórházi felvétel vagy elbocsátás vagy a büntetőjogi büntetés súlyosságának csökkentése iránti vágy. Eredményeink azt sugallják, hogy ha az elemzés kontrollálja a társadalmi kívánatosságra való hajlamot – azaz a kulturálisan elfogadott viselkedésmódok támogatására való általános hajlamot -, akkor a parancshallucinációk valóban korrelálnak az erőszakkal. A klinikusnak azonban még mindig figyelembe kell vennie azt a kontextust, amelyben a parancshallucinációkat jelentik, hogy megbecsülje az önjelentés valóságtartalmát (29).
Vizsgálatunk egyik lehetséges korlátja a retrospektív felépítés volt. A jövőbeni, prospektív tervezésű kutatások hasznosak lennének a parancshallucinációk prediktív jelentőségének értékeléséhez, bár az ilyen kutatásokat megnehezítené az a tény, hogy a klinikusok kötelesek kezelni az ilyen pszichotikus tüneteket. Amennyiben az ilyen kezelés hatékony, a parancshallucinációk nyilvánvaló prediktív jelentősége csökkenhet.
Vizsgálatunk másik lehetséges korlátja az volt, hogy kérdőíveket használtunk az erőszakos viselkedés és a tünetek mérésére. Az önbevallásokat azonban egyre gyakrabban használják a kutatásokban az erőszakos viselkedés mutatójaként (2,6,30), és lényegesen magasabb arányú erőszakot mutattak ki, mint az intézményi mutatók, például a letartóztatási arányok, valószínűleg azért, mert az erőszakos pszichiátriai betegeket gyakran kórházba szállítják a letartóztatás helyett. A MacArthur közösségi erőszak mérőeszközt eredetileg interjúformátumban fejlesztették ki. Az a megállapítás azonban, hogy a mi kérdőíves vizsgálatunkban a betegek mintegy fele számolt be a közelmúltban elkövetett erőszakról, hasonló ahhoz az arányhoz, amelyet mások találtak, akik ennek a mérőeszköznek az interjúkon alapuló formátumát használták a közelmúltban elbocsátott polgári betegek körében (6,31). Ezenkívül a konfliktustaktikai skálával, a MacArthur-eszköz széles körben használt elődjével végzett pszichometriai kutatások kimutatták az erőszakos viselkedést értékelő tételek interjú- és kérdőíves módszerének összehasonlíthatóságát (31,32).
Bár a PERI-t, a pszichotikus tünetek mérését interjú-alapú eszközként fejlesztették ki, hogy lehetővé tegye a tünetek értékelését analfabéta válaszadók esetében (33), valamennyi alanyunk bizonyította olvasási képességét. Más kutatások, mint például Graham (34), valamint McNiel és mások (35), kimutatták, hogy a kérdőíves módszerek a pszichiátriai betegek tüneteinek valid mérésére alkalmasak, beleértve sok pszichotikus tüneteket mutató beteget is. Elképzelhető, hogy az erőszakra és a tünetekre vonatkozó tételek felvétele a kérdőívekre, szemben az interjúkkal, befolyásolhatta az eredményeket. Azonban az eredményeink konzisztenciája a korábbi kutatásokon alapuló várakozásokkal, valamint a társadalmi kívánatossági válasz torzítás mérésének bevonása valószínűleg csökkentette ezt a lehetséges problémát.
Következtetések
A vizsgálat eredményei elég következetesek ahhoz, hogy a klinikusok klinikai hasznosságát sugallják annak, hogy a klinikusok más kockázati tényezők értékelése mellett a parancshallucinációkra is rákérdezzenek, amikor a súlyos mentális zavarokkal küzdő betegeknél felmérik az erőszak lehetőségét.
A köszönetnyilvánítás
A kutatást részben a Kaliforniai Egyetem (San Francisco) kutatási értékelési és elosztási bizottságának támogatása finanszírozta. A szerzők köszönetet mondanak Linda Trettinnek a segítségéért.
A szerzők a San Franciscó-i Kaliforniai Egyetem pszichiátriai osztályához tartoznak. Levelezési cím: Dr. McNiel, Langley Porter Pszichiátriai Intézet, Kaliforniai Egyetem, 401 Parnassus Avenue, San Francisco, Kalifornia 94143-0984. E tanulmány egyes részei az 1998. június 28. és július 3. között Párizsban (Franciaország) megrendezett Nemzetközi Jogi és Mentális Egészségügyi Kongresszuson hangzottak el.
1. táblázat. A 103 beteg által elkövetett erőszakot előrejelző változók logisztikus regressziós modellje1
1 Modell χ2=2487 , df=5, p<.001
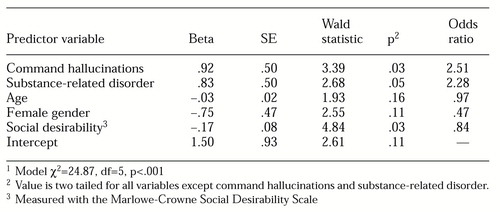
1. táblázat. A 103 beteg által elkövetett erőszakot előrejelző változók logisztikus regressziós modellje1
1 Modell χ2=2487 , df=5, p<.001
1. Link BG, Andrews H, Cullen FT: Az elmebetegek erőszakos és illegális viselkedésének újragondolása. American Sociological Review 57:275-292, 1992Crossref, Google Scholar
2. Swanson JW, Borum R, Schwartz MS, et al: Psychotic symptoms and disorders and the risk of violent behaviour in the community. Criminal Behavior and Mental Health 6:317-338, 1996Crossref, Google Scholar
3. Link BG, Monahan J, Steuve A, et al: Valós következményeikben: szociológiai megközelítés a pszichotikus tünetek és az erőszak közötti kapcsolat megértéséhez. American Sociological Review 64:316-332, 1999Crossref, Google Scholar
4. Swanson JW, Holzer CE, Ganju VK, et al: Violence and psychiatric disorder in the community: evidence from the Epidemiologic Catchment Area surveys. Hospital and Community Psychiatry 41:761-770, 1990Abstract, Google Scholar
5. Swartz MS, Swanson JW, Hiday VA, et al: Violence and severe mental illness: the effects of substance abuse and nonadherence to medication. American Journal of Psychiatry 155:226-231, 1998Abstract, Google Scholar
6. Steadman HJ, Mulvey EP, Monahan J, et al: Violence by people discharged from acute psychiatric inpatient facilities and by others in the same neighbourhoods. Archives of General Psychiatry 55:393-401, 1998Crossref, Medline, Google Scholar
7. McNiel DE: Correlates of violence in psychotic patients. Psychiatric Annals 27:683-690, 1997Crossref, Google Scholar
8. McNiel DE: Hallucinációk és erőszak, in Violence and Mental Disorder: Developments in Risk Assessment (Fejlemények a kockázatértékelésben). Szerkesztette: Monahan J, Steadman HJ. Chicago, University of Chicago Press, 1994Google Scholar
9. Volavka J, Laska E, Baker S, et al: History of violent behaviour and schizophrenia in different cultures: analyses based on the WHO study on Determinants of Outcome of Severe Mental Disorders. British Journal of Psychiatry 171:9-14, 1997Crossref, Medline, Google Scholar
10. Goodwin DW, Alderson P, Rosenthal R: A hallucinációk klinikai jelentősége pszichiátriai zavarokban: 116 hallucináló beteg vizsgálata. Archives of General Psychiatry 24:76-80, 1971Crossref, Medline, Google Scholar
11. Hellerstein D, Frosch W, Koenigsberg HW: A parancshallucinációk klinikai jelentősége. American Journal of Psychiatry 144:219-221, 1987Link, Google Scholar
12. Cheung P, Schweitzer I, Crowley K, et al: Erőszak a skizofréniában: a hallucinációk és téveszmék szerepe. Schizophrenia Research 26:181-190, 1997Crossref, Medline, Google Scholar
13. Zisook, S, Byrd D, Kuck J, et al: Command hallucinations in outpatients with schizophrenia. Journal of Clinical Psychiatry 56:462-465, 1995Medline, Google Scholar
14. Rogers R, Gilles JR, Turner RE, et al: A parancshallucinációk klinikai megjelenése egy törvényszéki populációban. American Journal of Psychiatry 147:1304-1307, 1990Link, Google Scholar
15. Rogers R, Nussbaum D, Gillis R: Parancshallucinációk és bűnözés: klinikai dilemma. Bulletin of the American Academy of Psychiatry and the Law 16:251-258, 1988Medline, Google Scholar
16. Thompson JS, Stuart GL, Holden CE: Parancsuralmi hallucinációk és jogi beszámíthatatlanság. Forensic Reports 5:462-465, 1992Google Scholar
17. Dohrenwend BP, Shrout PE, Egri G, et al: Nonspecific psychological distress and other dimensions of psychopathology: measures for use in the general population. Archives of General Psychiatry 37:1229-1236, 1980Crossref, Medline, Google Scholar
18. Link BG, Steuve A: Psychotic symptoms and the violent/illegal behavior of mental patients compared with community controls, in Violence and Mental Disorder: Developments in Risk Assessment (Fejlemények a kockázatértékelésben). Szerkesztette: Monahan J, Steadman HJ. Chicago, University of Chicago Press, 1994Google Scholar
19. Monahan J, Steadman HJ (szerk.): Violence and Mental Disorder: Developments in Risk Assessment. Chicago, University of Chicago Press, 1994Google Scholar
20. Steadman HJ, Monahan J, Appelbaum PS, et al: Designing a new generation of risk assessment research, ibidGoogle Scholar
21. Crowne DP, Marlowe D: A társadalmi kívánatosság új, a pszichopatológiától független skálája. Journal of Consulting and Clinical Psychology 24:349-354, 1960Crossref, Google Scholar
22. Reynolds WM: A Marlowe-Crowne Social Desirability Scale megbízható és érvényes formáinak fejlesztése. Journal of Clinical Psychology 38:119-125, 1982Crossref, Google Scholar
23. Bizonyítékalapú orvoslás munkacsoport: Bizonyítékalapú orvoslás: az orvosi gyakorlat oktatásának új megközelítése. JAMA 268:2420-2425, 1992Crossref, Medline, Google Scholar
24. Daubert v Merrell-Dow Pharmaceuticals, Inc, 113 US Sup Ct 2786, 1993Google Scholar
25. Tardiff K: Concise Guide to Assessment and Management of Violent Patients, 2nd ed. Washington, DC, American Psychiatric Press, 1996Google Scholar
26. Junginger J: Parancshallucinációk és a veszélyesség előrejelzése. Psychiatric Services 46:911-914, 1995Link, Google Scholar
27. McNiel DE, Binder RL, Fulton FM: Az erőszakkal való fenyegetés kezelése a kaliforniai védelmi kötelezettségről szóló törvény értelmében. American Journal of Psychiatry 155:1097-1101, 1998 (korrekció, American Journal of Psychiatry 155:1465, 1998)Google Scholar
28. McNiel DE, Binder RL: Az akut pszichiátriai tünetek, a diagnózis és az erőszak rövid távú kockázata közötti kapcsolat. Hospital and Community Psychiatry 45:133-137 1994Abstract, Google Scholar
29. Resnick PJ: Malingered psychosis, in Clinical Assessment of Malingering and Deception, 2nd ed. Edited by Rogers R. New York, Guilford, 1997Google Scholar
30. Lidz CW, Mulvey EP, Gardner W: A másokkal szembeni erőszakra vonatkozó előrejelzések pontossága. JAMA 269:1007-1011, 1993Crossref, Medline, Google Scholar
31. Straus MA: Kézikönyv a konfliktustaktikai skálákhoz. Durham, NH, University of New Hampshire, Family Violence Laboratory, 1995Google Scholar
32. Lawrence E, Heyman RE, O’Leary KD: A házasságon belüli fizikai erőszak telefonos és írásbeli értékelései közötti megfelelés. Behavior Therapy 26:671-680, 1995Crossref, Google Scholar
33. Shrout PE, Dohrenwend BP, Levav I: Egy diszkrimináns szabály a különböző diagnosztikai típusú esetek szűrésére: előzetes eredmények. Journal of Consulting and Clinical Psychology 54:314-319, 1986Crossref, Medline, Google Scholar
34. Graham JR: MMPI-2: Assessing Personality and Psychopathology, 3rd ed. New York, Oxford University Press, 1999Google Scholar
35. McNiel DE, Greenfield TK, Attkisson CC, et al: Factor structure of a brief symptom checklist for acute psychiatric inpatients. Journal of Clinical Psychology 45:66-72, 1989Crossref, Medline, Google Scholar
.