Bevezetés
A spontán koszorúér-vasospasmus a vegetatív idegrendszeri aktivitás1 (szimpatovagális egyensúlyhiány) és az endotheldiszfunkció2,3 (csökkent nitrogén-oxid biohasznosulása) változásaival jár együtt. Ezt tartják a variáns vagy Prinzmetal-angina patofiziológiai mechanizmusának, és a diagnosztikai eljárások és a perkután beavatkozások 1-5%-ában fordul elő, mivel ezek endothelsérülés vagy trauma révén kiválthatják vagy súlyosbíthatják a koszorúérgörcsöt.4 Elhelyezkedése, eloszlása és súlyossága határozza meg a klinikai helyzet súlyosságát, amely magában foglalhatja a szívinfarktust, súlyos ritmuszavarokat, kardiogén sokkot és akár halált is.5 Az akut fázisban a kezelés a koszorúér-ér tágítókon alapul.
Egy esetleírás
Egy 50 éves, dohányos, hipertóniás, krónikus vesebeteg, rendszeres dialízisre szoruló, de szívbetegség, kokainhasználat, syncope vagy kardiovaszkuláris esemény nem volt a kórtörténetében, rövid ideig tartó nyugalmi mellkasi fájdalom miatt vették fel, amely egy esti dialízis ülés alatt jelentkezett.
Az előző hónapokban hasonló epizódok miatt már beutalták invazív koronária-angiográfiára, bár a myocardialis perfúziós szcintigráfia nem mutatott ki jelentős ischaemiát.
A sürgősségi osztályra érkezéskor szinte teljesen tünetmentes volt (csak maradék fájdalom), és instabil angina pectoris miatt vették fel (nem volt jelentős EKG-változás és a myocardialis necrosis negatív markerei). Globális és szegmentális bal kamrai szisztolés funkciója megmaradt.
A miokardiális infarktus/halál kockázati rétegzése a következő volt: (a) GRACE-pontszám: 5% a kórházban és 13% 6 hónap múlva; (b) TIMI-pontszám: 5% 14 nap múlva.
A következő napon szívkatéterezést végeztek, amely a proximális bal elülső leszálló artéria (LAD) és a középső arteria circumflexa A típusú fokális lézióit mutatta ki (1. ábra).
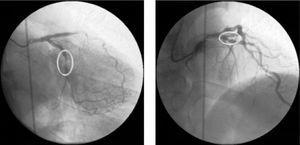
Diagnosztikai koszorúér-angiográfia jobb elülső ferde 20°-os, caudalis 20°-os és jobb elülső ferde 10°-os, cranialis 40°-os nézetben, a proximális bal elülső leszálló artéria kritikus szűkületének és a középső arteria circumflexa súlyos szűkületének megfelelő angiográfiás elváltozásokkal.
Ad-hoc angioplasztikát végeztünk mindkét érben közvetlen stenteléssel (2. ábra), standard intrakoronáriás eszközökkel (3,0mm×12mm a proximális LAD-ben és 3.0mm×15mm a circumflex artériában).
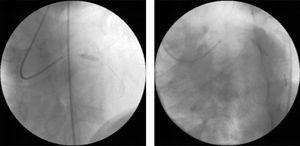
Perkutan koszorúér-beavatkozás a diagnosztikus angiográfián észlelt léziók közvetlen stentelésével: 3mm×12mm-es DRIVER stent a proximális bal elülső leszálló artériában (balra) és 3mm×15mm-es DRIVER stent a középső circumflex artériában (jobbra).
A legutóbb kezelt lézió (proximális LAD) angiográfiás ellenőrzése jó angiográfiás eredményt mutatott a sztent beültetésének helyén, de a proximális circumflex artériában már egy új, sztent előtti lézió volt látható (ábra.
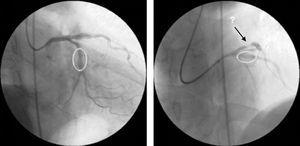
Kontrollkoronária-angiográfia a proximális bal elülső leszálló artéria és a középső circumflex artéria stentelését követően, jó angiográfiás eredményt mutat a beavatkozási helyeken, és új léziót a proximális circumflexben.
Közvetlenül ezután csökkent az artériás vérnyomás, és az angiogram további új léziókat és csökkent áramlást mutatott az egész koszorúérfában. A beteg kardiogén sokkot kapott, és a koszorúér-angiogram a bal koszorúér különböző pontjain kontrasztanyag-visszatartást mutatott, elsősorban intrastent, és TIMI 0 disztális áramlást (4A. ábra). Megkezdték az alapvető és fejlett életmentő manővereket, ideiglenes pacingvezetéket ültettek be (a teljes atrioventrikuláris blokk és az azt követő kamrai aszisztólia miatt), és intraaorta ballonpumpát helyeztek be.
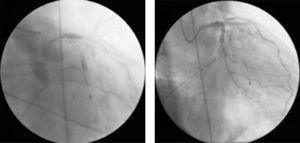
(A) A kontrasztanyag visszatartása a koszorúérfa különböző pontjain és a koszorúér-áramlás hirtelen csökkenése (TIMI 0/1); (B) a koszorúér-áramlás helyreállítása (TIMI 3) és a súlyos diffúz érgörcs feloldása a bal koszorúérfában intrakoronáriás verapamil adását követően.
A helyzetnek különböző lehetséges okai voltak, beleértve a koszorúér-dissectiót és a no-reflow jelenséget, de a klinikai és angiográfiás összefüggéseket figyelembe véve a legvalószínűbb a koszorúérfa súlyos diffúz vasospasmusa volt; ennek megfelelően intrakoronáris verapamilt adtak, miközben a beteg még újraélesztési manővereken és elektromechanikus disszociációban volt. Ez a többi farmakológiai arzenállal és az újraélesztési erőfeszítésekkel együtt sikeresen elérte a TIMI 3 áramlást (4B ábra), a szinuszritmust és a vérnyomás emelkedését.
48 órán keresztül invazív lélegeztetésre és intraaorta ballonpumpával történő hemodinamikai támogatásra volt szükség, ami fokozatos javulást és klinikai stabilizációt eredményezett.
A kórházi tartózkodás alatt a folyamatos EKG-monitorozás során többször jelentkezett átmeneti ST-szegment emelkedéssel járó angina epizód (5. ábra), amely a koronária értágítók adását követően megszűnt.
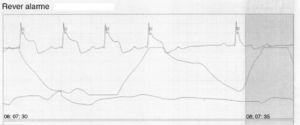
A folyamatos monitorozás során átmeneti ST-szegment emelkedéssel járó anginát mutató EKG nyomvonal.
A beteget hazaengedték, tünetmentes, kalciumcsatorna blokkolókkal és nitrátokkal gyógykezelték. Azóta kétszer újra felvették instabil angina pectoris miatt, az első felvételhez hasonló klinikai beállítottsággal. Mindkét esetben a beteg teljesen vagy részben abbahagyta az ajánlott terápiát.
A legutóbbi kórházi felvétel során megismételték az invazív koronária-angiográfiát, amely ismét olyan koszorúér-leleteket mutatott ki, amelyeket könnyen lehetett volna új lézióként értelmezni, de ezek az intrakoronáriás nitrátokkal végzett agresszív kezelés után megszűntek (ábra.
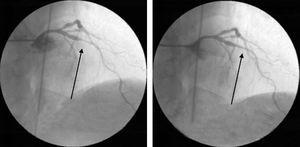
Invazív koszorúér-angiográfia a legutóbbi kórházi kezelés során, amely a középső bal elülső leszálló artéria súlyos koszorúérgörcsét mutatja, amely az intrakoronáriás nitrátok adását követően megszűnt.
Diszkusszió
A variáns anginában szenvedő betegek tipikus nyugalmi mellkasi fájdalmat mutatnak, amelyhez átmeneti ST-szegment emelkedés társul, főként éjszaka vagy kora reggel.6
A diagnosztikus koszorúér-angiográfia, intrakoronáriás nitrátok adásával és szükség esetén kontrasztanyag beadásával a nem szelektív katéterezéshez, a legtöbb esetben kizárja a koszorúér-vasospasmus lehetőségét, szemben az obstruktív ateroszklerotikus betegséggel.7
Betegünknél a felvételkor nem volt jelen a vasospasztikus koszorúér-betegség összes tipikus klinikai és képalkotó jellemzője. Bár nyugalomban több anginás epizódot tapasztalt, szinte mindegyik az esti dialízisek alatt történt, és az első kórházi felvételt megelőző hónapban végzett myocardialis perfúziós szcintigráfián nem volt bizonyíték jelentős ischaemiára. Ezek az eredmények úgy tekinthetők, mint amelyek alátámasztják a vasospasztikus angina hipotézisét. A felvételt követő első vizsgálat során azonban, amikor a beteg még mindig maradék anginát mutatott, a sorozatos elektrokardiogramok nem mutattak jelentős ST-T változásokat, és a diagnosztikus koszorúér-angiográfia során a nitrátok kezdeti adagolása nem változtatta meg a megfigyelt elváltozások angiográfiás megjelenését. Ez utóbbi két eredmény hozzájárult ahhoz, hogy az operátorok úgy döntöttek, hogy koronária-angioplasztikát végeznek, mivel úgy vélték, hogy fix koszorúér-elzáródásról van szó.
Noha a koronária-vasospasmus általában spontán megszűnik, a hosszan tartó epizódok szívinfarktushoz, aritmiához és hirtelen szívhalálhoz vezethetnek. A bemutatott esetben a koronária-beavatkozás jelentős szerepet játszott a koszorúérgörcs súlyosbodásában, ami kardiogén sokkot eredményezett,8 és a halált csak a gyors diagnózis és a megfelelő kezelés előzte meg.
Az intrakoronáriás verapamil adása előrelátó volt, mert bár elektromechanikai disszociációval járó kardiogén sokkban ellenjavallt, kulcsfontosságú volt a beteg súlyos vasospasmusának feloldásában és így túlélésében.
Amint azt betegünknél is láttuk, a vasospasmus a kezelt szegmenstől eltérő helyen, sőt több érben is kiújulhat.9
A koszorúér revaszkularizáció (akár perkután, akár sebészi) nem javallott izolált koszorúérgörcs esetén, fixált koszorúérszűkület nélkül.2 Betegünk koszorúér-anatómiáját a későbbi felvételek során újra megvizsgálták, kellő óvatossággal az első kórházi kezelés során történtek fényében, és nagy adag intrakoronáriás nitrátot adtak, hogy differenciáldiagnózist állítsanak fel az izolált vasospasmus (ami valójában be is igazolódott) és az obstruktív ateroszklerotikus betegség között.
Az intravaszkuláris ultrahang vagy az optikai koherencia tomográfia – bár ebben az esetben nem alkalmazták – értékes lehet az artériás fal ateroszklerózisának jellemzésében, és így fontos kiegészítő információkkal szolgálhat a követendő terápiás megközelítéssel kapcsolatban.
A vasospasztikus krízisek során gyakoriak a szívritmuszavarok, nevezetesen az atrioventricularis blokk és a súlyos kamrai aritmiák.
A legtöbb variáns angina esetén a megfelelő értágító kezeléssel megelőzhetők az újabb vasospasmus epizódok. Kardioverter-defibrillátor beültetése megfontolandó refrakter, szinkópával és/vagy súlyos kamrai aritmiával szövődményes vasospasztikus angina esetén.10
A variáns angina prognózisa jó, ha normális koszorúerekkel társul, és jól reagál a kalciumcsatorna-blokkolókkal vagy nitrátokkal történő kezelésre. A szívinfarktus, a rosszindulatú ritmuszavarok és a hirtelen halál előfordulása alacsony ezeknél a betegeknél.5
A tünetek fennmaradása általában aktív dohányzással11 vagy az anginaellenes gyógyszerek szuboptimális dózisával jár együtt, ami esetünkben ismét megfigyelhető volt.
Következtetések
A koszorúérgörcs nem jóindulatú entitás, és végzetes kimenetelű lehet. Ezért elengedhetetlen a hatékony koszorúér-vasodilatáció elérése, amelyre a verapamil jó választás lehet, még a legrosszabb hemodinamikai forgatókönyvek esetén is.
A hatásos koszorúér-vasodilatátorok (intrakoronáriás nitrátok vagy verapamil) adását szem előtt kell tartani az angiográfiás léziók súlyosságának pontos felmérése érdekében, mielőtt perkután beavatkozásra kerülne sor.
Érdekütközések
A szerzőknek nincs bejelenteni való érdekellentétük.
A szerzőknek nincs bejelenteni való érdekütközése.