Abstract
De antrochoanale poliep (ACP) is een unilaterale, solitaire, peervormige massa met een cysteuze steel, die zich van de inflammatoire poliepen onderscheidt door de vorming van een vernauwde zak, voor de helft in het maxillaire antrum en voor de andere helft in de neus, die zich in variabele mate uitbreidt naar de nasofarynx. De ACP heeft een klinische diagnose, met beeldstudies als de CT scan en de MRI voor de differentiële diagnose. Bij microscopie ontbreken bij ACP kleine slijmklieren en een goed ontwikkeld eosinofiel ontstekingsinfiltraat, het oppervlakte-epitheel gobletcellen zijn minder frequent dan bij sinunasale poliepen. Chirurgie is de enige bekende behandeling, volledige verwijdering door functionele endoscopische sinuschirurgie met behandeling van het verstopte ostiumcomplex als de huidige standaard.
Keywords
Antrochoanale poliep, Unilaterale poliep
Afkortingen
ACP: Antrochoanale Poliep; CT: Computer Tomografie; MRI: Magnetic Resonance Imaging; SNP: Sinunasal Polyp; FESS: Functionele Endoscopische Sinus Chirurgie; CWL: Caldwell- Luc Procedure; HPV: Humaan Papilloma Virus; IP: Inverted Papilloma
Introduction
De eerste bekende gepubliceerde beschrijving van poliepen die ontstaan uit het maxillaire antrum was in 1961, door de Nederlandse anatoom Fredyk Ruysch , in 1753 beschreef Palfyn een twee-sac poliep uit de maxillaire sinus , dan in 1891, Zuckerland beschreef een geval van een solitaire poliep die uit de maxillaire sinus . In 1906 was professor Gustav Killian de eerste die de term antrochoanale poliep (ACP) gebruikte, hij beschreef het als een eenzijdige, solitaire, peervormige massa met een cysteuze steel, die verschilt van de gewone poliepen door de vorming van een vernauwde zak, de helft in het maxillaire antrum en de andere helft in de neus en nasofarynx , deze definitie wordt nog steeds gebruikt, en gaf ACP de eponiem van Killian Polyp.
Bilaterale nasale polyposis is een klinische aandoening die voorkomt bij 1-4% van de Kaukasische bevolking . De ACP vertegenwoordigt 4-6% van alle neuspoliepen , oplopend tot 35% bij de kinderpopulatie . Er is geen duidelijk geslachtsverschil in de pediatrische leeftijd, komt het meest voor bij kinderen en jonge volwassenen . Bij volwassenen is een mannelijk overwicht gerapporteerd.
Fysiopathologie
Er is nog steeds geen bevestigde theorie over de fysiopathologie van de ACP, hoewel wordt aangenomen dat het zou kunnen ontstaan uit een antrale cyste, een veel voorkomende goedaardige tumor van het maxillaire antrum aanwezig in 8-10% van de bevolking, is gesuggereerd dat ze worden gevormd door acinaire slijmklier obstructie als gevolg van chronische phlogosis . De vorming van een antrale cyste is niet voldoende om van een ACP te spreken, in 2009 stelden Frosini, et al. de hypothese dat chronische ontstekingsfactoren, allergisch of infectieus, de ontwikkeling van een antral cyste veroorzaken die de accessoire ostium maxillaris en de natuurlijke ostium maxillaris gedeeltelijk afsluit, waardoor een klepachtige eigenschap ontstaat, die de ingang van lucht naar de sinus maxillaris mogelijk maakt, waardoor een drukval ontstaat loodrecht op de wand van de structuur, die de ostium blokkeert, dit zal bijdragen aan de toename van de druk waardoor de cyste gedwongen wordt om buiten de accessoire ostium te herniatureren, waardoor de ACP vorming mogelijk wordt . Een ander gesuggereerd mechanisme voor de vorming van de antrale cyste is dat lymfatische obstructie, primair of secundair aan chronische sinusitis, een rol speelt bij de vorming van ACP. Er is een relatie voorgesteld tussen het Humaan Papilloma Virus (HPV) en Sinu Nasale Poliepen (SNP), een Duitse studie van 257 weefselmonsters (166 NP, 39 ACP en 52 controle nasale turbinaten) vond HPV-DNA aanwezigheid gedetecteerd in 15.1% NP, 53,8% ACP en 5,8% van de controlegroep, hoewel met een statistisch verschil, de aanwezigheid in ACP was beperkt tot het epitheel, met lage transcriptie proteïnen, de auteurs suggereren dat er een associatie is, maar niet als een oorzakelijke factor voor hun ontwikkeling. Ook de expressie van basis fibroblast groeifactor en transformerende groeifactor-β is significant hoger in ACP dan in weefsel verwijderd van patiënten met chronische rhinosinusitis , ook niveaus van mucine genexpressie, met inbegrip van MUC5AC, MUC5B en MUC8, toont een hogere expressie dan chronische rhinosinusitis . Nasale deviatie en hogere maxillaire sinus volumes zijn geassocieerd met ACP, zonder oorzaak-gevolg relatie.
Histologie
ACP mist kleine mucosereuze klieren en een goed ontwikkeld eosinofiel ontstekingsinfiltraat, het oppervlakte-epitheel gobletcellen zijn minder frequent dan in een SNP, ook het basement membraan is onopvallend in de meeste gevallen van ACP. Oppervlaktesquameuze metaplasie wordt waargenomen in ACP maar niet zo vaak in een SNP. Wanneer uitgebreid tot de nasopharynx, wordt chronische ontsteking in een veel grotere mate vastgesteld . Het is niet ongewoon dat een ACP een cystische degeneratie van het stroma ondergaat, met een losjes reticulair patroon of “pseudoangiomateuze” groei als gevolg van een chronische of subacute vasculaire compromis, dit soort poliepen worden vaak beschreven als een eigen klinische entiteit .
Signs and Symptoms
ACP heeft een klinische diagnose met een histopathologische bevestiging, de klassieke ACP patiënt heeft unilaterale nasale obstructie en nasale afscheiding, met een gladde polypoïde massa die zijn oorsprong heeft in de middelste meatus en zich uitbreidt naar de choana, nasofarynx en uiteindelijk naar de mondholte (figuur 1). Er zijn enkele gevallen gemeld als een rode hyper gevasculariseerde massa, bilaterale ACP, hoewel zeer zeldzaam, zijn gemeld. Ook kan worden gepresenteerd met volwassen ademnood , dysfagie , en obstructieve slaapapneu .
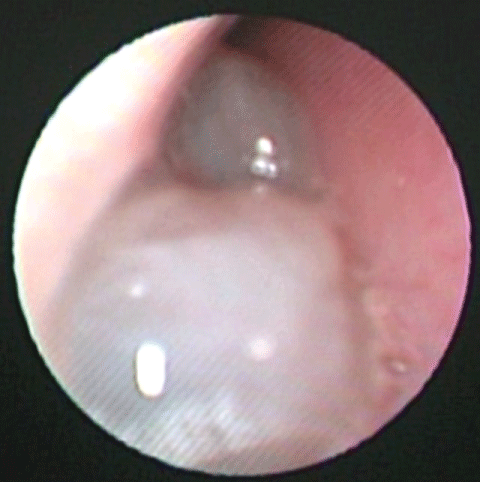 Figuur 1: Het beeld door nasale endoscopie van een ACP, een gladde niet brosse polypoïde massa die de rechter neusholte vult. Figuur 1
Figuur 1: Het beeld door nasale endoscopie van een ACP, een gladde niet brosse polypoïde massa die de rechter neusholte vult. Figuur 1
Imaging
De beeldvorming helpt om andere diagnoses uit te sluiten en het chirurgisch plan voor de verwijdering van de ACP te bepalen. De bevindingen van de Computerized Tomography (CT) scan zijn een homogene troebele, niet-vergrotende, hypo verzwakkende massa laesie in de sinus maxillaris die zich uitstrekt door een verbreed ostium, met een variabele uitbreiding naar de choana en nasopharynx, zonder bewijs van botvernietiging (Figuur 2) . Er zijn geen pathognomonische tekenen in de Magnetic Resonance imaging (MRI), maar toont vaak als T1 hypointense en hyperintense in T2 met een perifere versterking in het cystische deel wanneer intraveneus contrast wordt toegediend .
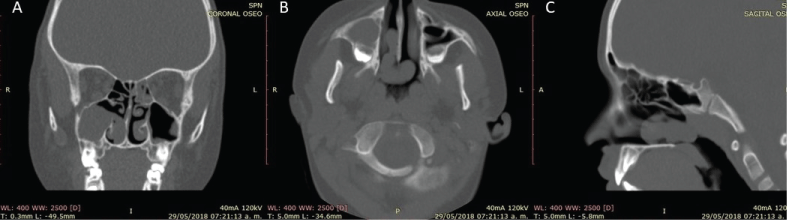 Figuur 2: Coronale CT-scan van een patiënt met een rechter ACP (Antrochoanale poliep); A) Toont een volledige rechter maxillaire sinus met een vrij hoofdostium met co-incidentie van linker posterieur ethmoïd opacificatie; B) Axiale CT-scan; C) Sagittale CT-scan toont de homogeen opacified massa die zich uitstrekt door de choana zonder enige infiltratie of botresorptie. Figuur 2
Figuur 2: Coronale CT-scan van een patiënt met een rechter ACP (Antrochoanale poliep); A) Toont een volledige rechter maxillaire sinus met een vrij hoofdostium met co-incidentie van linker posterieur ethmoïd opacificatie; B) Axiale CT-scan; C) Sagittale CT-scan toont de homogeen opacified massa die zich uitstrekt door de choana zonder enige infiltratie of botresorptie. Figuur 2
Differentiële diagnose
De differentiële diagnose voor een ACP moet het Juveniele nasofaryngeale angiofibroom omvatten, een ongewone vasculaire tumor, bijna uitsluitend aangetroffen bij jonge mannelijke patiënten (10-25 jaar) die begint met unilaterale neusobstructie en epistaxis. Beeldvormingsstudies tonen een sterk versterkte massa met weefselvernietiging en botopbouw. Een andere tumor die moet worden uitgesloten is het rhabdomyosarcoom, deze kwaadaardige tumor heeft een bimodale verspreiding tussen 2-4 jaar en 12-16 jaar, wanneer de nasofarynx is aangetast kunnen de tekenen en symptomen bestaan uit unilaterale neusobstructie met of zonder neusuitvloeiing, op MRI toont het als een isointense T1 en iso- tot hypointense signaal op T2 met variabele contrastversterking. Andere veel voorkomende differentiële diagnoses zijn de variaties van de ACP, de choanale poliepen die voortkomen uit de ethmoïd- of sinus sphenoïd en de gewone SNP.
Hoewel niet veel voorkomend in de pediatrische leeftijd zijn andere diagnoses die overwogen moeten worden het Inverted Papilloma (IP), een goedaardige tumor van de sinunasale holten die kan voortkomen uit de sinus maxillaris, meestal gediagnosticeerd in het vijfde en zesde decennium van het leven, IP kan worden gevonden als een roodachtig-grijze gelobuleerde tumor, steviger en brozer dan een inflammatoire poliep , IP kan worden geassocieerd met botlyse door CT-scan, in MRI is hypointense in T1, met homogene versterking en een cerebiform aspect in T2 . Andere zeldzame pathologieën zijn olfactorisch neuroblastoom, meningo- encefalocele, lymfoom of hemangioom.
Behandeling
De excisie van de poliep door functionele endoscopische sinuschirurgie (FESS) met gelijktijdige behandeling van het verstopte sinuscomplex, een veilige procedure met relatief kleine complicaties, zoals synechiae of epistaxis, is de hoeksteen voor de oplossing van ACP in alle leeftijden. De externe benaderingen zoals de Caldwell-Luc procedure (CWL), Mini Caldwell-Luc of transcanine sinuscopie zouden ook kunnen worden gebruikt voor de definitieve behandeling, maar worden momenteel gebruikt als de oorsprong van de ACP niet kan worden gevonden of bij revisiechirurgie in een gecombineerde benadering. In de pediatrische leeftijdsgroep was het recidief bij de gecombineerde benadering 0%, bij FESS alleen 17,7% met geen significant verschil voor CWL recidief van 9,1%.
Follow up
De voorgestelde follow-up voor patiënten met ACP is 2 jaar om 95% van het recidief op te sporen. Routine nasale endoscopie wordt aanbevolen, zoals bij elke FESS, om synechiën te voorkomen en te behandelen, om complicaties te minimaliseren. Recidieven zijn gemeld van 6 maanden tot 3 jaar na de operatie, met meldingen van een hoger recidief in de pediatrische leeftijdsgroep in vergelijking met de volwassen groep. Deze verschillen zouden kunnen worden verklaard door de moeilijkheid om de ACP oorsprong te vinden, FESS zonder schuine endoscopen en instrumenten, en de smalle nasale anatomie van de pediatrische groep.
Conclusies
De ACP is een goedaardige tumor van de sinus maxillaris die in variabele mate prolaps vertoont naar de neusholte, bijna altijd unilateraal, vaker voorkomend bij kinderen, zonder geslachtsverschil in deze leeftijdsgroep, met een mannelijke predispositie in de volwassen leeftijdsgroep. Hoewel er veel onderzoek is verricht naar de exacte fysiopathologie van de ACP is deze nog steeds onbekend, zodat er nog steeds geen manier van preventie is. Beeldonderzoek helpt bij de planning van de operatie en de differentiële diagnose, maar de standaarddiagnose is nog steeds klinisch. De enige behandeling is chirurgie, inclusief de totale verwijdering van de poliep, behandeling van het geassocieerde verstopte sinuscomplex, bij voorkeur door functionele endoscopische sinuschirurgie. De follow-up van de patiënt moet ten minste 2 jaar zijn, er is geen standaard in hoe de patiënt moet worden gevolgd.
Conflict of Interest
De auteurs verklaren dat zij geen belangenconflict hebben.
Funding Source
Er is geen funding source.
- Ruysch F (1691) Observation um anatomica chirurgicaram antur- ca.
- Palfyn J (1753) Anatomie chirurgicale. Paris.
- Zuckerkandl E (1892) Normale und pathologische Anatomie der Nasenholme. Vienna.
- Killian G (1906) The origin of choanal polypi. Lancet 2: 81-82.
- Montague ML, McGarry GW (2004) Famial antrochoanal polyposis – Een case report. Eur Arch Otorhinolaryngology 261: 507-508.
- Towbin R, Dunbar JS, Bove K (1979) Antochoanal polyps. AJR Am J Roentgenol 132: 27-31.
- Woolley Audie L, Clary Randall A, Lusk Rodney P (1996) Antrochoanal polyps in children. Am J Otolaryngol 17: 368-373.
- Schramm VL Jr, Efferon MZ (1980) Nasal polyps in children. Laryngoscope 90: 1488-1495.
- Maldonado M, MartÍnez A, Alobid I, Mullol J (2004) The antrochoanal polyp. Rhinology 42: 178-182.
- Orvidas LJ, Beatty CW, Weaver AL (2001) Antrochoanal polyps in children. Am J Rhinol 15: 321-325.
- Settipane GA, Chafee FII (1977) Nasal polyps in asthma and rhinitis. Een overzicht van 6037 patiënten. J Allergy Clin Immunol 59: 17-21.
- Berg O, Carenfelt C, Silfversward C, Sobin A (1988) Origin of the choanal polyp. Arch Otolaryngol Head Neck Surg 114: 1270-1271.
- Chen JK, Schloss MD, Azouz ME (1989) Antrochoanal polyps: 10- year retrospective study in the pediatric population with a review of the literature. J Otolaryngol 18: 168-172.
- Frosini P, Picarella G, De Campora (2009) Antrochoanale poliepen: Analyse van 200 gevallen. Acta Otorhinolaryngol Ital 29: 21-26.
- Mostafa HS, Fawzy TO, Jabri WR, Ayad E (2014) Lymfatische obstructie: Een nieuwe etiologische factor bij de vorming van antrochoanale poliepen. Ann Otol Rhinol Laryngol 123: 381-386.
- Piquet JJ, Chevalier D, Leger GP, Rouquette I, Leconte-Houcke M (1992) Endonasale microchirurgie van antro-choanale poliepen. Acta Otorhinolaryngol Belg 46: 267-271.
- Knör M, Tziridis K, Agaimy A, Zenk J, Wendler O (2015) Humaan Papillomavirus (HPV) prevalentie in nasale en antrochoanale poliepen en associatie met klinische gegevens. PLoS One 10: e0141722.
- Mahfouz ME, Elsheikh MN, Ghoname NF (2006) Moleculair profiel van de antrochoanale poliep: Up-regulatie van basic fibroblast growth factor en transforming growth factor beta in maxillary sinus mucosa. Am J Rhinol20: 466-470.
- Balikci HH, Ozkul MH, Uvacin O, Yasar H, Karakas M, et al. (2013) Antrochoanale polyposis: Analyse van 34 gevallen. Eur Arch Otorhinolaryngol 270: 1651-1654.
- Aydın S, Taskin U, Orhan I, Altas B, Oktay MF, et al. (2015) De analyse van de maxillaire sinus volumes en de nasale septale deviatie bij patiënten met antrochoanale poliepen. Eur Arch Otorhinolaryngology 272: 3347-3352.
- Ozcan C, Zeren H, Talas DU, Küçükoğlu M, Görür K (2005) Antrochoanale poliep: Een transmissie elektronen- en lichtmicroscopische studie. Eur Arch Otorhinolaryngol 262: 55-60.
- Chung SK, Chang BC, Dhong HJ (2002) Surgical, radiologic, and his- tologic findings of the antrochoanal polyp. Am J Rhinol 16: 71-76.
- Skladzien J, Litwin JA, Nowogrodzka-Zagorska M, Wierzchowski W (2001) Morfologische en klinische kenmerken van antrochoanale poliepen: Vergelijking met chronische ontsteking-geassocieerde poliepen van de maxillaire sinus. Auris Nasus Larynx 28: 137-141.
- Lee DH, Yoon TM, Lee JK, Lim SC (2016) Verschil van antrochoanale poliepen tussen kinderen en volwassenen. Int J Pediatr Otorhinolaryngol 84: 143-146.
- Sabino HAC, Faria FM, Tamashiro E, Lima WTA, Valera FCP (2014) Bilaterale antrochoanale poliep: Case report. Brazilian Journal of Otorhinolaryngology 80: 182-183.
- Yilmaz YF, Titiz A, Özcan M, Tezer MS, Ozlugedik S, et al. (2007) Bilaterale antrochoanale poliepen bij een volwassene: A case report. B-ENT 3: 97-99.
- Whittle TT, Benzie S, Graham D (2017) Prolapsed antrochoanal polyp: An unusual cause of acute adult respiratory distress. BMJ Case Rep.
- Swischuk LE, Hendrick EP (2000) Antrochoanal polyp originating from sphenoid sinus causing acute dysphagia. 358-360.
- Veerappan I, Ramar R, Navaneethan N, Dharmapuri Yaadhavakrishnan RP (2013) Antrochoanal polyp presenting as obstructive sleep apnea. Indian J Pediatr 80: 959-961.
- Weder S, Landis BN, Banz Y, Caversaccio M, Dubach P (2011) Pediatrisch verkeersongeval en obstructief slaapapneu door antrochoanale poliepen: Casusverslag en literatuuroverzicht. Int J Pediatr Otorhinolaryngol 75: 1359-1363.
- Pruna X, Iban˜ez JM, Serres X, Garriga V, Barber I, et al. (2000) Antrochoanale poliepen bij kinderen: CT-bevindingen en differentiële diagnose. Eur Radiol 10: 849-851.
- Yaman H, Yilmaz S, Karali E, Guclu E, Ozturk O (2010) Evaluation and management of antrochoanal polyps. Clin Exp Otorhinolaryngol 3: 110-114.
- Boghani Z, Husain Q, Kanumuri VV, Khan MN, Sangvhi S, et al. (2013) Juvenile nasopharyngeal angiofibroma: A systematic review and comparison of endoscopic, endoscopic-assisted, and open resection in 1047 cases. Laryngoscoop 123: 859-869.
- Íleri F, Köybaşioǧlu A, Uslu S (1998) Clinical presentation of a sphenochoanal polyp. Eur Arch Otorhinolaryngology 255: 138-139.
- İla K, Topdağ M, Öztürk M, İşeri M, Aydın Ö, et al. (2015) Retrospectieve analyse van chirurgische behandeling van choanale poliepen. Kulak Burun Bogaz Ihtis Derg 25: 144-151.
- Bugter O, Monserez DA, Van Zijl FVWJ, Baatenburg De Jong RJ, Hardillo JA (2017) Surgical management of inverted papilloma; A single-center analysis of 247 patients with long follow-up. J Otolaryngol Head Neck Surg 46: 67.
- Barnes L, Eveson JW, Reichart P, Sidransky D (2005) World Health Organization Classification of Tumours. Pathologie en genetica van hoofd-halstumoren. Lyon: IARC Press.
- Lisan Q, Laccourreye O, Bonfils P (2016) Sinonasaal inverted papilloma: Van diagnose tot behandeling. Eur Ann Otorhinolaryngol Head Neck Dis 133: 337-341.
- Grainger AJ, Zammit-Maempel I (2001) Antrochoanale poliepen bij kinderen. Eur Radiol 11: 347.
- Galluzzi F, Pignataro L, Maddalone M, Garavello W (2018) Recidieven van chirurgie voor antrochoanale poliepen bij kinderen: Een systematische review. Int J Pediatr Otorhinolaryngol 106: 26-30.
- Chaiyasate S, Roongrotwattanasiri K, Patumanond J, Fooanant S (2015) Antrochoanale poliepen: Hoe lang moet de follow-up na de operatie duren? International Journal of Otolaryngology 2015: 1-5.
Citation
Islas FAE, González JLT, Camarillo JMM (2018) Antrochoanal Polyp: A Literature Update. J Otolaryngol Rhinol 4:049. doi.org/10.23937/2572-4193.1510049