Wprowadzenie
Spontaniczny skurcz naczyń wieńcowych jest związany ze zmianami aktywności autonomicznego układu nerwowego1 (zaburzenie równowagi sympatykomimetycznej) i dysfunkcją śródbłonka2,3 (zmniejszona biodostępność tlenku azotu). Uważa się, że jest to mechanizm patofizjologiczny leżący u podłoża dławicy piersiowej wariantowej lub Prinzmetala i występuje w 1-5% przypadków zabiegów diagnostycznych i interwencji przezskórnych, ponieważ mogą one wywołać lub nasilić skurcz naczyń wieńcowych poprzez uszkodzenie śródbłonka lub uraz.4 Jego lokalizacja, rozmieszczenie i nasilenie decydują o powadze sytuacji klinicznej, która może obejmować zawał mięśnia sercowego, ciężkie zaburzenia rytmu serca, wstrząs kardiogenny, a nawet zgon.5 Leczenie w ostrej fazie opiera się na stosowaniu leków rozszerzających naczynia wieńcowe.
Raport przypadku
Pięćdziesięcioletni mężczyzna, palacz tytoniu, z nadciśnieniem tętniczym, z przewlekłą chorobą nerek, regularnie dializowany, ale bez chorób serca w wywiadzie, używania kokainy, omdleń lub zdarzeń sercowo-naczyniowych, został przyjęty z powodu bólu w klatce piersiowej w spoczynku o krótkim czasie trwania, który wystąpił podczas wieczornej sesji dializ.
Był już kierowany na inwazyjną angiografię wieńcową z powodu podobnych epizodów w ciągu poprzednich kilku miesięcy, chociaż w scyntygrafii perfuzyjnej mięśnia sercowego nie stwierdzono dowodów istotnego niedokrwienia.
Po przybyciu na oddział ratunkowy był prawie całkowicie bezobjawowy (tylko resztkowy ból) i został przyjęty z powodu niestabilnej dławicy piersiowej (bez istotnych zmian w EKG i negatywnych markerów martwicy mięśnia sercowego). Globalna i odcinkowa funkcja skurczowa lewej komory była zachowana.
Stratyfikacja ryzyka zawału serca/śmierci była następująca: (a) GRACE score: 5% in-hospital and 13% at 6 months; (b) TIMI score: 5% at 14 days.
Cewnikowanie serca wykonano następnego dnia, które ujawniło ogniskowe zmiany typu A w proksymalnej lewej tętnicy zstępującej przedniej (LAD) i tętnicy okalającej środkowej (ryc. 1).
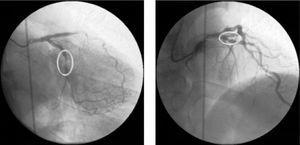
Diagnostyczna angiografia wieńcowa w prawym przednim skośnym 20°, ogonowym 20° i prawym przednim skośnym 10°, czaszkowym 40° widoku, pokazująca zmiany angiograficzne odpowiadające krytycznemu zwężeniu w proksymalnej lewej tętnicy przedniej zstępującej i ciężkiemu zwężeniu w tętnicy okalającej środkowej.
W obu naczyniach wykonano angioplastykę ad-hoc z bezpośrednim stentowaniem (ryc. 2), stosując standardowe urządzenia wewnątrzwieńcowe (3.0mm×12mm w proksymalnej LAD i 3.0mm×15mm w tętnicy okalającej).
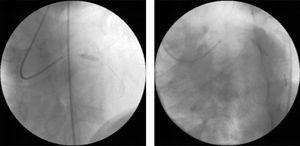
Przezskórna interwencja wieńcowa z bezpośrednim stentowaniem zmian stwierdzonych w angiografii diagnostycznej: 3mm×12mm stent DRIVER w proksymalnej lewej tętnicy zstępującej przedniej (po lewej) i 3mm×15mm stent DRIVER w tętnicy okalającej środkowej (po prawej).
Kontrola angiograficzna ostatniej leczonej zmiany (proksymalna LAD) wykazała dobry wynik angiograficzny w miejscu implantacji stentu, ale nowa zmiana przedstentowa była teraz widoczna w proksymalnej tętnicy okalającej (ryc. 3).
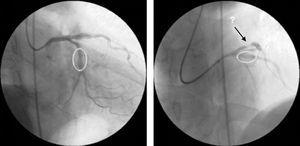
Kontrolna koronarografia po stentowaniu proksymalnej lewej tętnicy zstępującej przedniej i tętnicy okalającej środkowej, wykazująca dobry wynik angiograficzny w miejscach interwencji oraz nową zmianę w proksymalnym odcinku okalającym.
Natychmiast potem nastąpił spadek ciśnienia tętniczego krwi, a angiogram ujawnił inne nowe zmiany i zmniejszony przepływ w całym drzewie wieńcowym. Pacjentka wpadła we wstrząs kardiogenny, a koronarografia wykazała retencję kontrastu w różnych miejscach lewej tętnicy wieńcowej, głównie wewnątrznaczyniowo, oraz przepływ dystalny TIMI 0 (ryc. 4A). Rozpoczęto podstawowe i zaawansowane manewry podtrzymujące życie, wszczepiono czasową elektrodę stymulującą (z powodu całkowitego bloku przedsionkowo-komorowego, po którym nastąpiła asystolia komorowa) oraz założono wewnątrzaortalną pompę balonową.
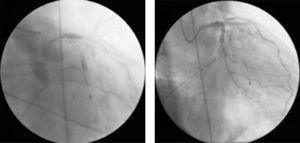
(A) Zatrzymanie kontrastu w różnych miejscach drzewa wieńcowego i nagłe zmniejszenie przepływu wieńcowego (TIMI 0/1); (B) przywrócenie przepływu wieńcowego (TIMI 3) i ustąpienie ciężkiego rozproszonego skurczu naczyń w lewym drzewie wieńcowym po podaniu wewnątrzwieńcowego werapamilu.
Możliwe przyczyny tej sytuacji były różne, w tym dyssekcja wieńcowa i zjawisko no-reflow, ale najbardziej prawdopodobne w świetle kontekstu klinicznego i angiograficznego był ciężki rozlany skurcz naczyniowy w drzewie wieńcowym; w związku z tym podano werapamil wewnątrzwieńcowy, gdy pacjent był nadal poddawany manewrom resuscytacyjnym i w stanie dysocjacji elektromechanicznej. Dzięki temu, wraz z pozostałym arsenałem farmakologicznym i wysiłkami resuscytacyjnymi, udało się uzyskać przepływ TIMI 3 (ryc. 4B), rytm zatokowy i wzrost ciśnienia tętniczego.
Wentylacja inwazyjna i wspomaganie hemodynamiczne za pomocą wewnątrzaortalnej pompy balonowej były wymagane przez 48 godzin i spowodowały stopniową poprawę i stabilizację kliniczną.
Podczas pobytu w szpitalu wystąpiły różne epizody dławicy piersiowej związanej z przejściowym uniesieniem odcinka ST w ciągłym monitorowaniu EKG (ryc. 5), które ustąpiły po podaniu leków rozszerzających naczynia wieńcowe.
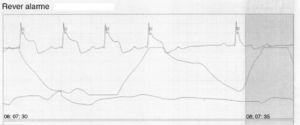
Ślad EKG przedstawiający dławicę piersiową związaną z przejściowym uniesieniem odcinka ST podczas ciągłego monitorowania.
Pacjent został wypisany do domu, bezobjawowy, leczony blokerami kanału wapniowego i azotanami. Od tego czasu był dwukrotnie ponownie przyjęty z powodu niestabilnej dławicy piersiowej, z podobnym obrazem klinicznym jak przy pierwszym przyjęciu. W obu przypadkach pacjent całkowicie lub częściowo odstawił zaleconą terapię.
Podczas ostatniej hospitalizacji powtórzono inwazyjną koronarografię, która ponownie ujawniła zmiany w naczyniach wieńcowych, które łatwo można było zinterpretować jako nowe zmiany, ale ustąpiły one po agresywnym leczeniu wewnątrzwieńcowym azotanami (ryc. 6). 6).
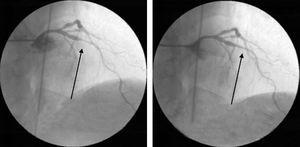
Inwazyjna angiografia wieńcowa podczas ostatniej hospitalizacji, ukazująca ciężki skurcz tętnicy środkowej lewej przedniej zstępującej, który ustąpił po podaniu azotanów wewnątrzwieńcowych.
Dyskusja
Pacjenci z dławicą piersiową wariantową prezentują typowy ból w klatce piersiowej w spoczynku związany z przemijającym uniesieniem odcinka ST, głównie w nocy lub wczesnym rankiem.6
Diagnostyczna angiografia wieńcowa, z podawaniem wewnątrzwieńcowych azotanów i w razie konieczności wstrzyknięciem kontrastu w celu wykonania nieselektywnego cewnikowania, w większości przypadków wyklucza możliwość skurczu naczyń wieńcowych w przeciwieństwie do obturacyjnej choroby miażdżycowej.7
Nie wszystkie typowe kliniczne i obrazowe cechy wazospastycznej choroby wieńcowej były obecne u naszego pacjenta przy przyjęciu. Chociaż doświadczył on kilku epizodów dławicowych w spoczynku, prawie wszystkie wystąpiły podczas wieczornych sesji dializacyjnych, a w scyntygrafii perfuzyjnej mięśnia sercowego wykonanej w miesiącu poprzedzającym pierwsze przyjęcie do szpitala nie było dowodów na istotne niedokrwienie. Wyniki te można było uznać za potwierdzające hipotezę dławicy naczyniopochodnej. Jednak przy wstępnej ocenie po przyjęciu, gdy pacjent nadal prezentował rezydualną dławicę piersiową, seryjne elektrokardiogramy nie wykazywały istotnych zmian ST-T, a początkowe podawanie azotanów podczas diagnostycznej koronarografii nie zmieniło angiograficznego wyglądu obserwowanych zmian. Te dwa ostatnie wyniki przyczyniły się do podjęcia przez operatorów decyzji o wykonaniu angioplastyki wieńcowej w przekonaniu, że jest to przypadek utrwalonej niedrożności wieńcowej.
Chociaż skurcz naczyń wieńcowych ma tendencję do samoistnego ustępowania, przedłużające się epizody mogą prowadzić do zawału mięśnia sercowego, zaburzeń rytmu i nagłego zgonu sercowego. W przedstawionym przypadku interwencja wieńcowa odegrała istotną rolę w nasileniu skurczu naczyń wieńcowych, co doprowadziło do wstrząsu kardiogennego,8 a zgonu można było uniknąć tylko dzięki szybkiemu rozpoznaniu i odpowiedniemu leczeniu.
Podanie wewnątrzwieńcowego werapamilu było opatrznościowe, ponieważ chociaż jest on przeciwwskazany we wstrząsie kardiogennym z dysocjacją elektromechaniczną, był kluczem do ustąpienia ciężkiego skurczu naczyniowego u tego pacjenta, a tym samym do jego przeżycia.
Jak również zaobserwowano u naszego pacjenta, skurcz naczyniowy może nawracać w innych lokalizacjach niż leczony segment, a nawet w wielu naczyniach.9
Rewaskularyzacja wieńcowa (zarówno przezskórna, jak i chirurgiczna) nie jest wskazana w przypadkach izolowanego skurczu naczyń wieńcowych bez utrwalonego zwężenia naczyń wieńcowych.2 Anatomia naczyń wieńcowych naszego pacjenta została ponownie oceniona podczas kolejnych przyjęć, z zachowaniem należytej ostrożności w świetle tego, co wydarzyło się podczas pierwszej hospitalizacji, oraz z zastosowaniem obfitych dawek azotanów wewnątrzwieńcowych w celu ustalenia rozpoznania różnicowego między izolowanym skurczem naczyń (który w rzeczywistości został potwierdzony) a obturacyjną chorobą miażdżycową.
Ale nie zastosowano w tym przypadku, ultrasonografia wewnątrznaczyniowa lub optyczna koherentna tomografia mogą być cenne w charakterystyce miażdżycy ściany tętnicy, a tym samym dostarczyć ważnych dodatkowych informacji na temat podejścia terapeutycznego, które należy przyjąć.
Zaburzenia rytmu serca są częste podczas kryzysów wazospastycznych, zwłaszcza blok przedsionkowo-komorowy i ciężkie komorowe zaburzenia rytmu.
W większości przypadków wariantu dławicy piersiowej odpowiednie leczenie lekami rozszerzającymi naczynia zapobiega nowym epizodom skurczu naczyń. Implantację kardiowertera-defibrylatora należy rozważyć w opornej na leczenie wazospastycznej dławicy piersiowej powikłanej omdleniami i/lub ciężkimi komorowymi zaburzeniami rytmu.10
Prognoza w przypadku wariantu dławicy piersiowej jest dobra, jeśli jest ona związana z prawidłowymi tętnicami wieńcowymi i dobrze reaguje na leczenie blokerami kanału wapniowego lub azotanami. Częstość występowania zawału serca, złośliwych zaburzeń rytmu serca i nagłego zgonu jest u tych pacjentów niewielka.5
Utrzymywanie się objawów jest zwykle związane z aktywnym paleniem tytoniu11 lub suboptymalnymi dawkami leków przeciwdławicowych, co ponownie zaobserwowano w naszym przypadku.
Wnioski
Skurcz naczyń wieńcowych nie jest łagodną jednostką chorobową i może mieć fatalne następstwa. Dlatego konieczne jest uzyskanie skutecznej wazodylatacji naczyń wieńcowych, do czego werapamil może być dobrym wyborem, nawet w najgorszych scenariuszach hemodynamicznych.
Podanie silnych leków rozszerzających naczynia wieńcowe (azotanów wewnątrzwieńcowych lub werapamilu) powinno być pamiętane w celu dokładnej oceny stopnia zaawansowania zmian angiograficznych przed przystąpieniem do interwencji przezskórnej.
Konflikt interesów
Autorzy nie mają konfliktu interesów do zgłoszenia.
Wnioski
Przypisy