Introduktion
BCS är en heterogen grupp av sjukdomar som kännetecknas av att det hepatiska venösa utflödet blockeras på olika nivåer, från de små hepatiska venerna (HV) till korsningen mellan den nedre vena cava (IVC) och det högra förmaket.1 Det är en sällsynt sjukdom, med en rapporterad prevalens i Kina på 0,0065 %.2 BCS kan klassificeras i primära och sekundära typer beroende på dess orsak: Den primära typen avser medfödd obstruktion av hepatiska vener eller den hepatiska delen av IVC. Den sekundära typen avser obstruktion av samma anatomiska strukturer genom en tumör eller, vanligare, trombus eller tromber hos patienter med systemisk sjukdom, vanligen myeloproliferativa sjukdomar.3 Den primära typen av BCS är vanligast i orientaliska länder och Afrika, medan den sekundära typen är vanligast i västerländska länder.
Abernethy-malformationen är en sällsynt medfödd onormal portosystemisk shunt, som först beskrevs av John Abernethy år 1793. Den utgör en avledning av portalblod bort från levern genom antingen end-to-side eller side-to-side shunt.4 Morgan och Superina klassificerade medfödd extrahepatisk portosystemisk shunt i två typer:5 Typ I, där portalblodet leds helt och hållet till IVC med avsaknad av portalvenen (PV) och är förknippad med leverinsufficiens och levertumörer, och typ II, där PV är intakt och därmed har bättre prognos. Fram till 2016 hade endast 101 fall av Abernethy-malformation rapporterats,6 och inget av dem kombinerades med BCS. Här presenterar vi ett fall av kombinerad BCS och Abernethy-malformation av typ II som diagnostiserades med hjälp av duplexultraljud och datortomografi (CT) angiografi.
Fallrapport
Denna studie godkändes av etikkommittén vid First Affiliated Hospital of Zhengzhou University. En 60-årig kvinna togs in på interventionsavdelningen med en 10-årig historia av framträdande vener i bukväggen, bukspänning och lätt svullnad i båda benen. Fysisk undersökning visade många framträdande dilaterade subkutana vener med uppåtriktat flöde i bukväggen, palpabel lever och mjälte samt milda ödem i benen utan varicer, pigmentering eller sår. Hepatisk encefalopati var inte uppenbar. Blodets ammoniakvärden och index för lever- och njurfunktion var inom normalområdet, med undantag för trombocytantalet (33 x 109/L) som överensstämde med mild hypersplenism.
Preoperativ kontrastförstärkt datortomografi avslöjade en markant atrofi av höger leverlob och en kompensatorisk förstoring av vänsterlob, ingen levermassa och splenomegali. Vaskulära fynd var en membranös obstruktion av IVC med dilatation av de övre lumbala tributärerna och hemiazygous/azygous venerna (figur 1A); en helgångsobstruktion av den högra HV; en membranös obstruktion av den mellersta HV och den vänstra HV vid mynningen av HV (figur 1B); och en dilaterad frenikusvena och perikardial ven, som dränerar blod från den mellersta HV och den vänstra HV till den övre vena cava. Portalvenösa fasbilder visade en anastomos från sida till sida med en diameter på 2 mm mellan PV och IVC (figur 1C). Venerna från mjälten och den övre mesenteriska venen var normalt orienterade och förenades för att bilda den huvudsakliga PV. Dessa resultat stämde överens med resultaten från det abdominella dopplerultraljudet (figur 2). Diagnosen typ II Abernethy-malformation och BCS ställdes.
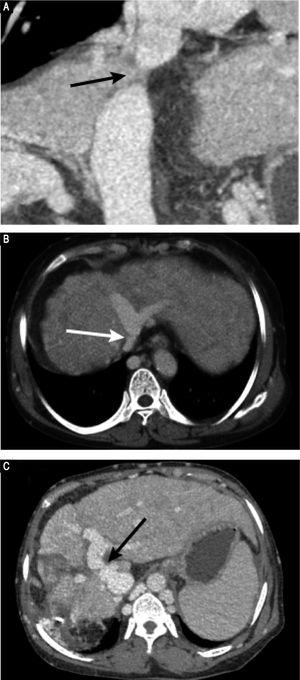
Preoperativa CT-bilder. A. CT-angiografi visar en membranös obstruktion av den intrahepatiska IVC (pil). B. Axial porta venös fas CT-skanning avslöjar att höger HV inte kan visualiseras; den mellersta HV:s och vänstra HV:s samöppning har en membranös obstruktion; och azygos- och hemiazygos-venerna är markant dilaterade (pil). C. Axial porta venös fas CT-skanning visar en sida till sida anastomos (pil) mellan portalvenen och IVC, ett fynd som är förenligt med Abernethy-missbildning av typ II.
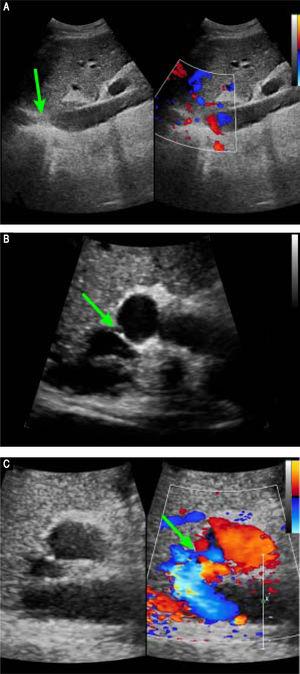
Preoperativa Doppler ultraljudsbilder. A. Abdominellt tvådimensionellt ultraljud och tredimensionella Doppler-ultraljudsbilder visar en membranös obstruktion av den intrahepatiska IVC utan blodflöde (pil). B. Abdominellt tvådimensionellt ultraljud och Doppler-ultraljudsbilder visar att den mellersta HV:s och den vänstra HV:s gemensamma öppning har en membranobstruktion utan blodflöde. C. Abdominellt tvådimensionellt ultraljud och Doppler-ultraljudsbilder visar en onormal förbindelse (pil) mellan portavenen och IVC.
Baserat på dessa fynd utförde vi perkutan ballongangioplastik (PTBA) för den obstruerade IVC. För Abernethy-malformationen valde vi konservativ behandling eftersom patienten var symptomfri och shuntdiametern var liten. För PTBA-förfarandet utförde vi först en inferior vena cavagrafi genom den högra lårbensvenen för att identifiera anatomin och läget för den blockerade delen av IVC:n (figur 3A). Därefter fördes en egentillverkad, trubbig ståltrådsnål in transfemoralt i den distala delen av obstruktionen för att bryta det obstruerande membranet i IVC. En superstyv utbytestråd fördes sedan in och placerades i den övre vena cava genom den obstruerade IVC. PTBA av IVC-membranobstruktionen utfördes med en ballongkateter med 25 mm diameter (Cook Medical, Bloomington, IN, USA) (figur 3B). Efter PTBA hade trycket i IVC minskat från 19 till 10 cm H2O, och inferior vena cavagraphy visade adekvat blodflöde i IVC och ingen stenos (figur 3C).
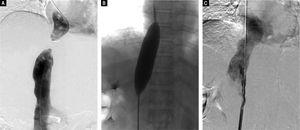
Digitala subtraktionsangiografibilder. A. Inferior vena cavogram via både jugulära ingången och den femorala ingången avslöjar fullständig obstruktion av den intrahepatiska IVC, vilket bekräftade resultaten av Doppler ultraljud och CT-angiografi. B. Dilatation av den obstruerade IVC med en ballong med en diameter på 25 mm efter framgångsrik ruptur av membranet, C. Inferior vena cavogram omedelbart efter ballongangioplastik visar att IVC är öppen utan rester av stenos.
Lågmolekylärt heparin (4 100 U/12 h, subkutant) gavs omedelbart efter ingreppet och fortsatte i fem dagar. Warfarin (5 mg/dag, oralt) administrerades från den andra dagen till ett år efter ingreppet med en internationell normaliserad kvot på 2-3. Subkutana åderbråck i bukväggen hade minskat anmärkningsvärt redan andra dagen efter ingreppet. Hepatisk encefalopati har inte inträffat vid något tillfälle sedan ingreppet gjordes, och vid uppföljningen efter 6 månader visade Doppler ultraljudet att IVC var patenterad.
Diskussion
I vår patient hade både HV och IVC membranös obstruktion. HV-obstruktionen kompenserades av dilaterade freniska och perikardiella vener, så patienten hade inga tecken eller symtom på portal hypertension, såsom ascites och esofageal och gastrisk variceblödning. Eftersom IVC-hypertension var patientens huvudsakliga kliniska manifestation behandlades endast obstruerad IVC, och varken HV-rekanalisering eller transjugulär intrahepatisk portosystemisk shunt användes.
Då vår patients obstruerade IVC var av membranös typ var PTBA den mest lämpliga behandlingen. Vi utförde den och den var framgångsrik. PTBA är den vanligaste behandlingen av BCS i asiatiska och afrikanska länder och har visat sig vara effektiv hos de flesta patienter, med lindring av symtomatisk venös obstruktion och återupprättande av normalt venöst flöde samt förebyggande av progressiv leversjukdom7. När det finns kvarstående stenos eller återförslutning av kärlen kort efter PTBA kan stentplacering vara en framgångsrik behandling.8
I allmänhet beror behandlingen av medfödda missbildningar av portalsystemet på typen av shunt, de presenterade symtomen, samexisterande medfödda anomalier, leverinsjuknande, komplikationer och komorbiditet. Den viktigaste faktorn tycks vara skadans typ.5 För barn med en shunt av typ I bör kirurgisk stängning övervägas, men om detta inte är möjligt är noggrann uppföljning indicerad. Med klinisk erfarenhet och tekniska framsteg blir fler patienter kirurgiska kandidater. Ingen kirurgisk strategi har dock beskrivits för vuxna patienter med en shunt av typ II. När dessa patienter har allvarliga symtom, t.ex. hepatisk encefalopati eller kollaterala blödningar, bör shunten stängas snart, vilket kan bidra till att undvika utveckling av mesenterisk venös kongestion.4,9,10
Rapporterade behandlingar av Abernathy-malformationer inkluderar operationer, såsom stängning av shunt, resektion av leverknölar, levertransplantation, och interventionell behandling, såsom perkutan ballong-okluderad obliteration, perkutan transkateterembolisering med metallspiraler eller pluggar, stentplacering och stentgraftplacering.11,12 Under de senaste åren har det funnits en trend mot användning av interventionell behandling. Av ovan angivna skäl valde vi att inte behandla vår patients Abernathy-malformation, utan att noga övervaka patientens kliniska, biokemiska och bildgivande fynd.
Sammanfattningsvis har vi presenterat det första fallet som vi känner till med kombinerad BCS och Abernathy-malformation av typ II i Kina. Den membranösa ocklusionen av IVC behandlades med PTBA; Abernathy-malformationen behandlades inte på grund av dess lilla diameter och patientens asymtomatiska status.
Abkortningar
- –
BCS: Budd-Chiari syndrom.
- –
CT: datortomografi.
- –
HV: hepatisk ven.
- –
IVC: inferior vena cava.
- –
PTBA: perkutan ballongangioplastik.
- –
PV: portalvenen
Intressekonflikt
Författarna förklarar att det inte finns någon intressekonflikt i samband med publiceringen av denna fallrapport.
Acknowledgements
Vi är tacksamma mot Dr Yan Zhang från avdelningen för ultraljud och First Affiliated Hospital of Zhengzhou University för hjälp med patientuppföljning och förberedelse av ultraljudsbilder.