Määritelmä
Primäärinen adhesiivinen kapselitulehdus tai jäätynyt olkapää on prosessi, jolle on ominaista aktiivisen ja passiivisen glenohumeraaliliikkuvuuden asteittainen häviäminen ja siihen liittyvä olkapään kipu. Sen jälkeen, kun hän kuvasi sen vuonna 1872 nimellä ”scapulohumeraalinen periartriitti” ja katsoi sen johtuvan subacromiaalisen bursan tulehduksesta, tauti on saanut useita nimityksiä, ja siihen on liittynyt eri anatomisten rakenteiden vaurioita:
- Codman keksi termin ”jäätynyt olkapää” vuonna 1934 kuvaamaan degeneratiivisia muutoksia kiertäjäkalvosimen tasolla ja subacromiaalisen bursa-alueen tulehdusta/adheesiota ja erottamaan prosessin kalkkeutuvasta jännetulehduksesta.
- Lippmann (1943) piti periartriittia tai jäätynyttä olkapäätä seurauksena hauislihaksen pitkän osan tulehduksesta, jossa jänteeseen on muodostunut tartuntoja sen liukuun, ja kutsui sitä bicipitaaliseksi tenosynoviitiksi
- Neviaser (1945) käytti termiä ”adhesiivinen kapselitulehdus”, kun hän tunnisti patologisia muutoksia nivelkapselissa ja oletti, että nivelkapseli oli ”liimautunut” olkaluuhun – siksi termi ”adhesiivinen” – ehdottaen manipulaatioita ja rotaatioita, joilla nivelkapseli saataisiin ”irrotettua” olkaluusta.
- Neer tunnisti korakohumeraaliligamentin kontraktuuran ulkoisen rotaatiovajeen syyksi.
Adheesiokapselitulehduksen perimmäinen syy on tuntematon, vaikka sen uskotaan johtuvan synoviaalisen tulehduksen ja kapselin fibroosin yhdistelmästä. American Shoulder and Elbow Surgeons -järjestön jäsenten vuonna 2011 laatimassa konsensusmääritelmässä (2) adheesiokapselitulehdus luokitellaan primaariseen ja sekundaariseen muotoon. Primaarista adheesiokapselitulehdusta pidetään idiopaattisena (syy tuntematon), kun taas sekundaarinen adheesiokapselitulehdus johtuu muista tunnetuista prosesseista.
Esiintyvyys
Hartiaseudun kipu on yleistä väestössä, ja sitä kokee vuosittain jopa 40 %:lla ihmisistä (3). Subakromiaalinen oireyhtymä ja adheesiokapselitulehdus ovat yleisimmät diagnoosit 40-60-vuotiailla. Idiopaattista adheesiokapseliittia esiintyy jopa 5 prosentilla väestöstä(4). Tästä suuresta esiintyvyydestä huolimatta sen etiologiasta on vain vähän tietoa.
Se vaikuttaa useammin keski-ikäisiin potilaisiin, ja se on yleisempää naisilla (70 %) kuin miehillä (5). 20-30 prosentilla potilaista, joilla on kapselitulehdus toisessa olkapäässä, sama prosessi kehittyy lopulta myös vastakkaiseen olkapäähän, vaikka se harvoin esiintyy samassa olkapäässä kahdesti(6). Liitännäissairaudet, kuten diabetes(7) , kilpirauhasen vajaatoiminta ja Parkinsonin tauti, on yhdistetty kapselitulehdukseen, ja diabeteksella on voimakkain yhteys.
Etiologia
Enemmistön yksimielisyys adheesiokapselitulehduksesta on se, että se on suurelta osin tuntematon, erityisesti sen etiologian osalta. Seuraavat riskitekijät on yhdistetty idiopaattiseen adheesiokapselitulehdukseen: diabetes, kilpirauhasen vajaatoiminta, sydän- ja verisuonisairaudet, metabolinen oireyhtymä, immobilisaatio trauman tai leikkauksen jälkeen, aivohalvaus, autoimmuunisairaus, rintasyöpähoito(8), alhainen painoindeksi (BMI)(9), kapselitulehdus suvussa (9) tai proteaasin estäjien käyttö HIV-potilailla(10).
Diabetesta sairastavilla potilailla on viisi kertaa suurempi riski sairastua adheesiokapselitulehdukseen kuin väestöllä yleensä. Kapselitulehduksen esiintyvyys diabeetikoilla on 13,4 %. Kapselitulehduksen esiintyvyydessä ei ole merkittävää eroa insuliinia saavien diabeetikkojen ja muita diabeteksen hoitoja saavien diabeetikkojen välillä. Sitä vastoin adhesiivista kapselitulehdusta sairastavien potilaiden keskuudessa diabeteksen esiintyvyys on 30 prosenttia(11).
Kilpirauhasen vajaatoiminnan esiintyvyys on jäätynyttä olkapäätä sairastavilla potilailla merkitsevästi korkeampi kuin kontrolliryhmillä. Lisäksi seerumin kohonnut kilpirauhasta stimuloiva hormoni (TSH) liittyy molemminpuoliseen jäätyneeseen olkapäähän ja vaikeampiin jäätyneen olkapään tapauksiin(12).
Näyttää siltä, että adheesiokapselitulehdukselle on jonkinlainen geneettinen alttius(13). Joissakin kaksostutkimuksissa on havaittu, että homotsygoottisten kaksosten kapseliitin riski on kaksi- tai kolminkertainen odotettuun riskiin verrattuna (14).
Joidenkin tutkimusten mukaan kapseliitin ja Dupuytrenin taudin välillä on yhteys; molemmilla on tiettyjä yhteisiä piirteitä: nodulaariset kollageenikerrostumat, fibroosikaistaleiden muodostuminen ja nivelen supistuminen (15).
Kapselitulehdukseen on yhdistetty myös kaularangan välilevypatologiaa, erityisesti kaularangan välilevytyrä (16, 17).
Sekundaarisen adheesiokapselitulehduksen syyt
Sekundaarisen adheesiokapselitulehduksen synnyttämistä prosesseista osa on sisäisiä (olkapäälle ominaisia tauteja) ja osa ekstrinsisiä (olkapään ulkopuolisia paikallisia tauteja) tai systeemisiä (koko elimistöön vaikuttavia sairauksia).
Esimerkkejä sekundaarisen adheesiokapselitulehduksen sisäisistä syistä olisivat:
- Kalvotauti
- Rotaattorimansetin patologia
- Hauislihaksen patologia
Esimerkkejä ekstrinsisistä syistä ovat olkapään ulkopuoliset, mutta olkapäähän heijastuvat nociceptiset ärsykkeet, kuten esim:
- Kaularangan radikulopatiat (kuva 1),
- Kolmanneksen tai solisluun murtumat, rinta- tai rintakehän syöpä
- Aivohalvausonnettomuudet.
Systeemisiä syitä olisivat sairaudet kuten:
- diabetes
- kilpirauhasen häiriöt
- sydänsairaudet.
Patofysiologia
On tunnistettu useita anatomisia rakenteita, jotka näyttävät osallistuvan adheesiokapselitulehduksen laukaisemiseen: subakromiaalinen bursa, nivelkapseli, rotaattoriväli, hauislihaksen pitkä osa ja korakoakromiaalinen ligamentti. Näissä rakenteissa on osoitettu tulehdus- tai arpeutumisprosesseja, ja tulehduksen ja fibroosin merkkiaineita on tunnistettu:
- rotaattorivälin paksuuntuminen ja fibroosi
- subscapulariksen syvennyksen (hauislihaksen ja subscapulariksen välinen tila) paksuuntuminen ja fibroosi neovaskularisaatio
- sytokiinien lisääntyneet pitoisuudet
- kontraktio anteriorisen ja inferiorisen kapselin (aksiaalinen syvennys)
- kapselin tilavuuden väheneminen
- korakohumeraaliligamentin supistuminen ja fibroosi
- fibroblastien ja myofibroblastien proliferaatio
- kontraktioproteiinien esiintyminen.
Suurin osa tulehdusprosesseista sijaitsee olkapään etupuolella, mikä korreloi ulkokierron menetyksen kliinisten piirteiden kanssa. Nivelkapselin fibroosimuutokset vähentävät nivelkapselin normaalia tilavuutta (28-35 ml:sta normaalitilanteessa 5-10 ml:aan jäätyneessä olkapäässä). Tarttuvaa kapselitulehdusta sairastavien potilaiden kudosbiopsioiden histologinen analyysi paljastaa nivelkapselin kroonisen tulehdusprosessin. Kapselin tulehdus ja fibroosi tarttuvaa kapselitulehdusta sairastavilla potilailla voivat olla seurausta siihen liittyvästä kroonisesta matala-asteisesta tulehdusprosessista. Neovaskularisaatiota esiintyy taudin varhaisvaiheessa, yleensä rotaattorivälialueella.
Taudin alkuvaiheessa olkapää on hiljattain yhdistetty Propionibaterium Acnes -bakteeriin, joka on vaikeasti viljeltävä anaerobinen grampositiivinen gram-positiivinen bakteeri, joka on tavallinen vieraslaji olkapään ja rintakehän alueen iholla. Se voi aiheuttaa ihoinfektioita, kuten akne vulgaris, ja sen merkitys olkaproteesitulehduksissa on äskettäin dokumentoitu. Kahdeksassa kymmenestä biopsiasta, jotka otettiin II-vaiheen idiopaattista jäätynyttä olkapäätä sairastavien potilaiden artroskopioista, oli todisteita P. Acnes -bakteerista(20).
Kliiniset ilmenemismuodot
Codman kuvasi vuonna 1934 neljän jäätynyttä olkapäätä sairastavan potilaan alkuperäisessä kuvauksessaan prosessin oireet ja kliiniset ilmenemismuodot: hidas ja salakavalasti alkava – vaikkakin jokin trauma tai ylikuormitus voi edesauttaa prosessin puhkeamista – kipu deltalihaksen insertiokohdan läheisyydessä, kyvyttömyys nukkua olkapäällään, kivulias ja epätäydellinen olkapään kohoasento ja ulkoisen rotaation rajoittaminen, ja normaalit röntgenkuvaukset lukuun ottamatta kenties lieväoireista osteopenista muutosta (kuva 2). Hän lisäsi, että vaikka etiologia on edelleen epävarma ja prosessi on vaikeasti hoidettavissa, se todennäköisesti korjaantuu lopulta. Codman suositteli, että potilaat otetaan sairaalahoitoon jäätyneen olkapään hoitamiseksi, pidetään käsivarsi koholla yhden tai kahden viikon ajan ja suositellaan heiluriharjoituksia kerran päivässä.
Adhesiivinen kapselitulehdus tai jäätynyt olkapää etenee yleensä kolmessa vaiheessa:
– Alkuvaiheessa oleva tulehdusvaihe (2-9 kuukautta): diffuusi, kova kipu – erityisesti öisin. Enemmän kipua kuin jäykkyyttä
– Väli- tai sulamisvaihe (4-12 kuukautta): jäykkyys ja merkittävä nivelen liikelaajuuden rajoittuminen ja vähentynyt kipu (enemmän jäykkyyttä kuin kipua)
– Sulamisvaihe tai resoluutiovaihe: nivelen liikelaajuuden asteittainen palautuminen ja kivun häviäminen; kokonaisprosessin keskimääräinen kesto on 30 kuukautta.
Kliinisessä anamneesissa potilaat kertovat tavallisesti etenevästä olkapään kiputilasta, jolla ei ole selkeää traumaattista laukaisevaa tekijää eikä kipu ole puhjennut salakavalasti. Kipu ilmenee olkapään liikkeiden yhteydessä ja myös yöllä. Kipu on yleensä voimakasta ja rajoittavaa(21). Shaffer raportoi, että 50 %:lla potilaista, joilla oli diagnosoitu adheesiokapselitulehdus, oli edelleen kipua ja/tai jäykkyyttä keskimäärin seitsemän vuoden kuluttua oireiden alkamisesta.
Tutkimuksessa on tärkeää arvioida kaularangan selkäranka, jotta voidaan sulkea pois kivun aiheuttajat. Olkapään nivelten aktiivinen ja passiivinen liikelaajuus on arvioitava – adhesiivista kapselitulehdusta sairastavilla potilailla molemmat nivelten liikelaajuudet ovat rajoittuneet. Voima yleensä säilyy, vaikka kivun esiintyessä voiman arviointi ei ole aina luotettavaa. Distaalinen neurovaskulaaritutkimus säilyy.
Diagnoosi
Adhesive capsuliitti voi olla sekä ali- että ylidiagnosoitu. Vaikka diagnostisia kriteerejä ei ole selkeästi vahvistettu, prosessin paradigma on nivelten aktiivisen ja passiivisen liikelaajuuden merkittävä heikkeneminen, erityisesti ulkokierto ja kohoasento. Prosessin tunnistamisesta sen varhaisessa tulehdusvaiheessa kohdennetun kliinisen tutkimuksen avulla (23) saatava hyöty käy yhä ilmeisemmäksi, kun fibroosi vakiintuu ajan myötä ja taudin kulku pitkittyy hoidosta huolimatta.

Periaatteessa normaali anteroposteriorinen röntgenkuva lukuun ottamatta minimaalisia osteopeniamuutoksia potilaalla, jolla on oikean olkapään adhesiivinen kapseliitti; vaikka tavallinen röntgenkuvaus on normaali useimmilla potilailla, joilla on adheesiokapselitulehdus, on tärkeää tehdä tavallinen röntgenkuvaus luisten muutosten, kuten sijoiltaanmenojen, kalkkeutumisten tai metastaattisten prosessien, poissulkemiseksi
Vaikka adheesiokapselitulehdus tai jäätynyt olkapää on ensisijaisesti oireisiin perustuva kliininen diagnoosi, Anamneesin ja tutkimusten perusteella on tärkeää sulkea pois muut olkapään kivun ja jäykkyyden syyt, kuten kiertäjäkalvosimen repeämät, niveltulehdus, nestevajaus, salaiset murtumat, kasvaimet, nivelkalvon vauriot tai nivelrikko, jotta diagnoosi voidaan vahvistaa.
Yksinkertaisella radiologialla (olkapään anteroposterioriset röntgenkuvat sisä- ja ulkokierrossa ja akseliprojektiossa) voidaan sulkea pois luiset poikkeavuudet, kuten olkapään sijoiltaanmeno taaksepäin (kuten ne, joita voi esiintyä sähköiskujen tai kouristusten jälkeen), kalkkeutumat tai metastaattiset prosessit. Ultraäänitutkimuksella voidaan havaita muutoksia rotaattorivälin tasolla, kuten neovaskularisaatio proksimaalisesti hauislihaksen alkuvaiheessa tai korakohumeraaliligamentin paksuuntuminen – jälkimmäinen voidaan havaita myös ultraäänielastografialla (24).
Magneettikuvausta pidetään olkapään kuvantamistekniikoiden kultaisena standardina erinomaisen erottelukykynsä, pehmytkudosarviointinsa, multiplanaarisen erottelukykynsä ja ei-invasiivisen luonteensa vuoksi. Magneettikuvauksessa on todettu useita muutoksia adheesiokapselitulehduspotilailla: nivelkapselin paksuuntuminen kainalosyvennyksen tasolla (kuva 3), subcoracoidaalisen rasvakudoksen häviäminen, kiertäjäkalvosimen väliosan lyheneminen, bursa subscapulariksen paisuminen, coracohumeraaliligamentin paksuuntuminen. Kontrastia vahvistava magneettikuvaus voi parantaa rotaattorivälin arviointia (25). Magneettikuvaus korreloi kliinisen tilanteen kanssa: etukapselin turvotus liittyy ulkorotaation heikkenemiseen, ja nivelkapselin paksuus kainalosyvennyksessä ja kainalosyvennyksen korkeus korreloivat kivun voimakkuuden kanssa (26).
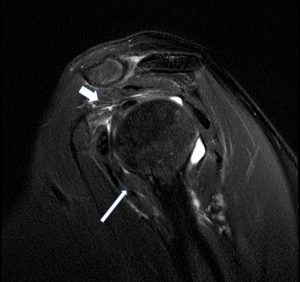
Vasemman olkapään magneettikuvaus 54-vuotiaalta naiselta, jolla oli adhesiivinen kapselitulehdus. Pitkä nuoli: paksuuntunut anteroinferiorinen nivelkapseli. Lyhyt nuoli: fibroosi kiertäjäkalvosimen tasolla
18 Fluorodeoksiglukoosipositroniemissiotomografia/tietokonetomografia (PET/CT) (18F-FDG PET/CT) mahdollistaa luustolihaskudoksen tulehduksellisten muutosten visualisoinnin; liimakapselitulehdusta sairastavilla potilailla on osoitettu lisääntynyttä hyväksikäyttöä olkavarren kainalo- ja kiertäjäkalvosimen alueella (27).
Analyyttisiä tutkimuksia suositellaan kilpirauhashäiriöiden tai diabeteksen poissulkemiseksi. Erotusdiagnooseihin kuuluvat subakromiaalinen oireyhtymä, glenohumeraalinen tai akromioklavikulaarinen artroosi, kiertäjäkalvosimen patologia, kasvaimet tai kaularangan välilevyn patologia.
Luonnollinen taudinkuva
1940-luvulla jäätyneen olkapään sanottiin etenevän itsestään rajoittuvalla tavalla kolmessa vaiheessa: tulehdusvaiheessa, jäykkyysvaiheessa ja resoluutio- eli korjaantumisvaiheessa, joka on täydellinen ilman hoitoa. Uudemmissa julkaisuissa(28) on kuitenkin epäilty tätä teoriaa, jonka mukaan toipumisvaiheet johtavat täydelliseen paranemiseen ilman jäätyneen olkapään hoitoa.
Vaikka spontaani toipuminen normaaliin toimintakykyyn on mahdollista ja tavanomaiset ei-kirurgiset hoito-ohjelmat ovat useimmissa tapauksissa tehokas vaihtoehto leikkaukselle, oireiden keskimääräinen kesto on jopa 30 kuukautta, ja potilaat, joilla on riskitekijöitä, kuten diabetes mellitus, tai potilaat, joilla on krooniset oireet tai molemminpuolinen osallistuminen, ovat vastustuskykyisempiä; he voivat hyötyä varhaisesta leikkauksesta.
Hoito
Vaikka adheesiokapselitulehdusta pidetään itsestään paranevana prosessina, monet potilaat eivät palauta nivelen täyttä liikelaajuutta tai se voi kestää kauan, joten on tärkeää selittää potilaalle nykyiset tiedot prosessista ja sen luonnollisesta kulusta. Optimaalisesta hoidosta ei ole päästy yksimielisyyteen, vaikka eri hoitomuotoja käytetään usein yhdistelmänä.
Fysioterapian ja osteopatian tavoitteena on venyttää tai rikkoa nivelkapselia venytysliikkeiden avulla. Fysioterapeutin tekemiä harjoituksia voidaan täydentää kotiharjoitteilla, joilla nivelkapselia venytetään abduktio-, ulko- ja sisärotaatio- ja fleksioharjoitteilla.
Nivelen mobilisointitekniikoilla on suotuisia vaikutuksia kapselitulehdusta sairastavilla potilailla (29), vaikkakin joissakin tapauksissa potilaat eivät siedä niitä hyvin kivun vuoksi erityisesti tulehdusvaiheessa. Kivunhallintatoimenpiteet kipulääkkeillä, tulehduskipulääkkeillä tai jopa suprascapulaarihermon salpauksilla (30) voivat helpottaa fysioterapiaa. Jatkuva passiivinen mobilisaatio on osoittautunut hyödylliseksi diabeetikkojen adheesiokapselitulehduksessa (31)
Jäätyneessä olkapäässä havaittujen patologisten muutosten perusteella monet hoitostrategiat tähtäävät tulehduksen vähentämiseen ja kiinnikkeiden vähentämiseen. Varhainen hoito alkuvaiheessa näyttää lyhentävän toipumisaikaa. Kortikosteroidi-injektioita on käytetty jo pitkään, vaikka tietyt haittavaikutukset, kuten kipu, vasovagaaliset reaktiot, veren glukoosipitoisuuden nousu tai punktion invasiivinen luonne saattavat rajoittaa niiden käyttöä.

Kuvantamisohjattu glenohumeraalinen nivelsisäinen infiltraatio: tässä tapauksessa skopian valvonnassa. Nivelensisäiset infiltraatiot voivat olla myös ultraääniohjattuja.
Nivelensisäiset (glenohumeraaliset) kortikosteroidi-infiltraatiot, riippumatta siitä, liittyykö niihin hydrodilataatiotekniikka (lisävolyymin ruiskuttaminen nivelkapselin laajentamiseksi (32, 33)) tai ei, lievittävät oireita merkittävästi useiden viikkojen ajan (34-36). Kortikosteroidit eivät ole yhtä tehokkaita diabeetikoilla ja voivat muuttaa merkittävästi verensokeriarvoja, joita on seurattava ensimmäisten tuntien aikana. Kortikosteroidit voivat myös aiheuttaa lääkeaineinteraktioita antiretroviraalisten lääkkeiden kanssa, eikä niitä tulisi käyttää proteaasinestäjillä hoidetuilla potilailla.
Kuvantamismenetelmien, kuten skopian (kuva 4) tai ultraäänen (ultraääni) avulla ohjatut infiltraatiot ovat tarkempia (37, 38). Potilailla, joita on hoidettu eristetyillä tai ajoittaisilla kortikosteroidi-infiltraatioilla paikallispuudutteen kanssa, ei ole todettu merkittäviä haittavaikutuksia, kuten kondrolyysiä (39). Nivelensisäiset hyaluronihappoinjektiot yksinään tai yhdessä muiden nivelensisäisten injektioiden kanssa eivät näytä tuovan lisähyötyä (40). Nivelensisäisistä injektioista saatava hyöty lisääntyy, kun infiltraation jälkeen seuraa fysioterapiahoito.
Puudutuksessa tehtävät manipulaatiot voivat venyttää tai rikkoa nivelkapselia (41). Toimenpide on suoritettava huolellisesti ja peräkkäin, sillä on olemassa riski, että olkaluu murtuu tai jänne vahingoittuu, erityisesti jos jäykkyys on liiallinen tai kestää pitkään. Suositellaan potilaan riittävää rauhoittamista sekä paikallista (interskaleeniplexus) salpausta analgeettisen vaikutuksen ylläpitämiseksi ensimmäisten tuntien aikana toimenpiteen jälkeen. Potilaan ollessa selinmakuulla ja lapaluun ollessa stabiloituna jommallakummalla operaattorin kädellä suoritetaan asteittainen mobilisaatio ensin fleksio – kohoasennossa ja adduktiossa, jota seuraa varovainen ja asteittainen abduktiorotaatio (kuva 5). Nivelkapselin repeämä tai repeämä voidaan tuntea ja kuulla. On dokumentoitu iatrogeenisten vammojen mahdollisuus nukutuksessa tehtyjen mobilisaatioiden jälkeen, mukaan lukien hemartroosi, läppävammat, subscapularisjänteen osittaispaksuiset repeämät, osteokondraaliset defektit ja labraaliset vauriot (42).
Kirurginen toimenpide varataan potilaille, joilla on vaikeat oireet ja joiden oireiden kesto on yli 10-12 kuukautta. Artroskopinen artrolyysi koostuu kiertäjäkalvosimen fibroosin poistamisesta (kuva 6) ja nivelkapselin kontrolloidusta leikkaamisesta ympäriinsä (360°) tai kapselin tietyistä kohdista riippuen fyysisessä tutkimuksessa havaituista nivelvaurioista (kuva 6). havaittu fyysisessä tutkimuksessa (kuva 7) (43)
Muita vaihtoehtoja, kuten kollagenaasien injektio nivelkapselin lyysin aikaansaamiseksi, tutkitaan parhaillaan (44)
BIBLIOGRAFIA
-
Neer CS, 2., Satterlee CC, Dalsey RM, Flatow EL. Korakohumeraaliligamentin supistumisen anatomia ja mahdolliset vaikutukset. Clin Orthop Relat Res. 1992(280):182-5.
-
Zuckerman JD, Rokito A. Frozen shoulder: a consensus definition. J Shoulder Elbow Surg. 2011;20(2):322-5.
-
Juel NG, Natvig B. Olkapäädiagnoosit toissijaisessa terveydenhuollossa, yhden vuoden kohortti. BMC Musculoskelet Disord. 2014;15:89.
-
Hsu JE, Anakwenze OA, Warrender WJ, Abboud JA. Nykyinen katsaus adheesiokapselitulehdukseen. J Shoulder Elbow Surg. 2011;20(3):502-14.
-
Hand C, Clipsham K, Rees JL, Carr AJ. Jäätyneen olkapään pitkäaikaistulokset. J Shoulder Elbow Surg. 2008;17(2):231-6.
-
Binder A, Hazleman BL, Parr G, Roberts S. A controlled study of oral prednisolone in frozen shoulder. Br J Rheumatol. 1986;25(3):288-92.
-
Thomas SJ, McDougall C, Brown ID, Jaberoo MC, Stearns A, Ashraf R ym. olkapäävaivojen oireiden ja merkkien esiintyvyys diabeetikoilla. J Shoulder Elbow Surg. 2007;16(6):748-51.
-
Yang S, Park DH, Ahn SH, Kim J, Lee JW, Han JY, et al. Prevalence and risk factors of adhesive capsulitis of the shoulder after breast cancer treatment. Support Care Cancer. 2016.
-
Wang K, Ho V, Hunter-Smith DJ, Beh PS, Smith KM, Weber AB. Idiopaattisen adheesiokapselitulehduksen riskitekijät: tapauskontrollitutkimus. J Shoulder Elbow Surg. 2013;22(7):e24-9.
-
De Ponti A, Vigano MG, Taverna E, Sansone V. Adhesive capsulitis of the shoulder in human immunodeficiency virus-positive patients during highly active antiretroviral therapy. J Shoulder Elbow Surg. 2006;15(2):188-90.
-
Zreik NH, Malik RA, Charalambous CP. Olkapään adhesiivinen kapseliitti ja diabetes: meta-analyysi esiintyvyydestä. Muscles Ligaments Tendons J. 2016;6(1):26-34.
-
Schiefer M, Teixeira PF, Fontenelle C, Carminatti T, Santos DA, Righi LD, et al. Prevalence of hypothyroidism in patients with frozen shoulder. J Shoulder Elbow Surg. 2017;26(1):49-55.
-
Prodromidis AD, Charalambous CP. Is There a Genetic Predisposition to Frozen Shoulder?: A Systematic Review and Meta-Analysis. JBJS Rev. 2016;4(2).
-
Hakim AJ, Cherkas LF, Spector TD, MacGregor AJ. Jäätyneen olkapään ja tenniskyynärpään geneettiset yhteydet: naispuolinen kaksostutkimus. Rheumatology (Oxford). 2003;42(6):739-42.
-
Bunker TD, Anthony PP. Jäätyneen olkapään patologia. Dupuytrenin kaltainen sairaus. J Bone Joint Surg Br. 1995;77(5):677-83.
-
Benini A, Wagenhauser FJ. Periarthropathia humeroscapularis and cervical disc herniation. Neurochirurgia (Stuttg). 1989;32(2):47-9.
-
Kang JH, Lin HC, Tsai MC, Chung SD. Lisääntynyt olkapään adhesiivisen kapselitulehduksen riski kaularangan välilevyleikkauksen jälkeen. Sci Rep. 2016;6:26898.
-
Ryan V, Brown H, Minns Lowe CJ, Lewis JS. Primaariseen (idiopaattiseen) jäätyneeseen olkapäähän liittyvä patofysiologia: Systemaattinen katsaus. BMC Musculoskelet Disord. 2016;17(1):340.
-
Pietrzak M. Adhesive capsulitis: An age related symptom of metabolic syndrome and chronic low-grade inflammation? Med Hypotheses. 2016;88:12-7.
-
Bunker TD, Boyd M, Gallacher S, Auckland CR, Kitson J, Smith CD. Propionibacterium acnesin ja jäätyneen olkapään välinen yhteys: pilottitutkimus. Shoulder Elbow. 2014;6(4):257-61.
-
Bagheri F, Ebrahimzadeh MH, Moradi A, Bidgoli HF. Kipuun, työkyvyttömyyteen ja elämänlaatuun liittyvät tekijät jäätyneestä olkapäästä kärsivillä potilailla. Arch Bone Jt Surg. 2016;4(3):243-7.
-
Farnikova K, Krobot A, Kanovsky P. Musculoskeletal problems as an initial manifestation of Parkinson’s disease: a retrospective study. J Neurol Sci. 2012;319(1-2):102-4.
-
Noboa E, Lopez-Grana G, Barco R, Antuna S. Distension test in passive external rotation: Validation of a new clinical test for the early diagnosis of shoulder adhesive capsulitis. Rev Esp Cir Ortop Traumatol. 2015;59(5):354-9.
-
Wu CH, Chen WS, Wang TG. Coracohumeraaliligamentin elastisuus potilailla, joilla on olkapään adhesiivinen kapselitulehdus. Radiology. 2016;278(2):458-64.
-
Ahn KS, Kang CH, Kim Y, Jeong WK. Adheesiokapselitulehduksen diagnostiikka: kontrastia vahvistavan magneettikuvauksen vertailu ei-kontrastia vahvistavaan magneettikuvaukseen. Clin Imaging. 2015;39(6):1061-7.
-
Park S, Lee DH, Yoon SH, Lee HY, Kwack KS. Olkapään adhesiivisen kapselitulehduksen arviointi rasvapainotteisella T2-painotteisella magneettikuvauksella: kliinisten piirteiden ja magneettikuvauslöydösten välinen yhteys. AJR Am J Roentgenol. 2016;207(1):135-41.
-
Won KS, Kim DH, Sung DH, Song BI, Kim HW, Song KS, et al. Clinical correlation of metabolic parameters on 18F-FDG PET/CT in idiopathic frozen shoulder. Ann Nucl Med. 2017.
-
Wong CK, Levine WN, Deo K, Kesting RS, Mercer EA, Schram GA, et al. Natural history of frozen shoulder: fact or fiction? Systemaattinen katsaus. Physiotherapy. 2017;103(1):40-7.
-
Noten S, Meeus M, Stassijns G, Van Glabbeek F, Verborgt O, Struyf F. Efficacy of Different Types of Mobilisointitekniikoiden tehokkuus potilailla, joilla on primaarinen olkapään adhesiivinen kapselitulehdus: A Systematic Review. Arch Phys Med Rehabil. 2016;97(5):815-25.
-
Klc Z, Filiz MB, Cakr T, Toraman NF. Suprascapulaarisen hermoblokin lisääminen fysioterapiaohjelmaan tuottaa lisähyötyä adhesiiviseen kapselitulehdukseen: Satunnaistettu kontrolloitu tutkimus. Am J Phys Med Rehabil. 2015;94(10 Suppl 1):912-20.
-
Ekim AA, Inal EE, Gonullu E, Hamarat H, Yorulmaz G, Mumcu G, et al. Continuous passive motion in adhesive capsulitis patients with diabetes mellitus: A randomized controlled trial. J Back Musculoskelet Rehabil. 2016;29(4):779-86.
-
Yoon JP, Chung SW, Kim JE, Kim HS, Lee HJ, Jeong WJ, et al. Intra-artikulaarinen injektio, subakromiaalinen injektio ja hydrodilataatio primaarisen jäätyneen olkapään hoidossa: satunnaistettu kliininen tutkimus. J Shoulder Elbow Surg. 2016;25(3):376-83.
-
Lee JH, Kim SB, Lee KW, Lee SJ, Lee JU. Hypertonisen keittosuolaliuoksen vaikutus nivelensisäisessä hydraulisessa venytyksessä adhesiivisen kapselitulehduksen hoidossa. PM R. 2015;7(7):721-6.
-
Xiao RC, Walley KC, DeAngelis JP, Ramappa AJ. Kortikosteroidi-injektiot adhesiivisen kapselitulehduksen hoidossa: Katsaus. Clin J Sport Med. 2016.
-
Ranalletta M, Rossi LA, Bongiovanni SL, Tanoira I, Elizondo CM, Maignon GD. Kortikosteroidi-injektiot nopeuttavat kivunlievitystä ja toimintakyvyn palautumista verrattuna suun kautta otettaviin NSAID-lääkkeisiin potilailla, joilla on adheesiokapselitulehdus: satunnaistettu kontrolloitu tutkimus. Am J Sports Med. 2016;44(2):474-81.
-
Lebrun CM. Ultraääniohjatut kortikosteroidi-injektiot adheesiokapselitulehdukseen tehokkaampia kuin lumelääke. Evid Based Med. 2016;21(2):71.
-
Kim DY, Lee SS, Nomkhondorj O, Cho MG, Lee JJ, Hwang JT, et al. Comparison Between Anterior and Posterior Approaches for Ultrasound-Guided Glenohumeral Steroid Injection in Primary Adhesive Capsulitis: A Randomized Controlled Trial. J Clin Rheumatol. 2017;23(1):51-7.
-
Sharma SP, Baerheim A, Moe-Nilssen R, Kvale A. Olkapään adhesiivinen kapselitulehdus, hoito kortikosteroidilla, kortikosteroidilla ja venytyksellä vai hoito kuten tavallisesti; satunnaistettu kontrolloitu tutkimus perusterveydenhuollossa. BMC Musculoskelet Disord. 2016;17:232.
-
Baumgarten KM, Helsper E. Does chondrolysis occur after corticosteroid-analgesic injections? Analyysi olkapään adhesiivisen kapseliitin vuoksi hoidetuista potilaista. J Shoulder Elbow Surg. 2016;25(6):890-7.
-
Lee LC, Lieu FK, Lee HL, Tung TH. Hyaluronihapon annostelun tehokkuus olkapään adheesiokapselitulehduksen hoidossa: satunnaistettujen kontrolloitujen tutkimusten systemaattinen katsaus. Biomed Res Int. 2015;2015:314120.
-
Sasanuma H, Sugimoto H, Kanaya Y, Iijima Y, Saito T, Saito T, ym. magneettikuvaus ja lyhytaikaiset kliiniset tulokset vakavasta jäätyneestä olkapäästä, jota hoidettiin manipulaatiolla ultraääniohjatun kaulan hermojuuriblokin alla. J Shoulder Elbow Surg. 2016;25(1):e13-20.
-
Loew M, Heichel TO, Lehner B. Nivelensisäiset vauriot primaarisesti jäätyneessä olkapäässä manipulaation jälkeen yleisanestesiassa. J Shoulder Elbow Surg. 2005;14(1):16-21.
-
Dattani R, Ramasamy V, Parker R, Patel VR. Elämänlaadun paraneminen olkapään kontraktuuran artroskooppisen kapselin vapautuksen jälkeen. Bone Joint J. 2013;95-B(7):942-6.
-
Badalamente MA, Wang ED. CORR(R) ORS Richard A. Brand Award: Clinical Trials of a New Treatment Method for Adhesive Capsulitis. Clin Orthop Relat Res. 2016;474(11):2327-36.
.