はじめに
急性胆管炎(別名:上行性胆管炎)は胆道流出障害と胆道感染症が併発して起こる胆道系の炎症です1。
まれな疾患ですが(胆石症患者の1%)、死亡率は17~40%と生命を脅かす疾患です。 胆管炎は男女均等に分布し、発症年齢の中央値は50~60歳です2。
病態
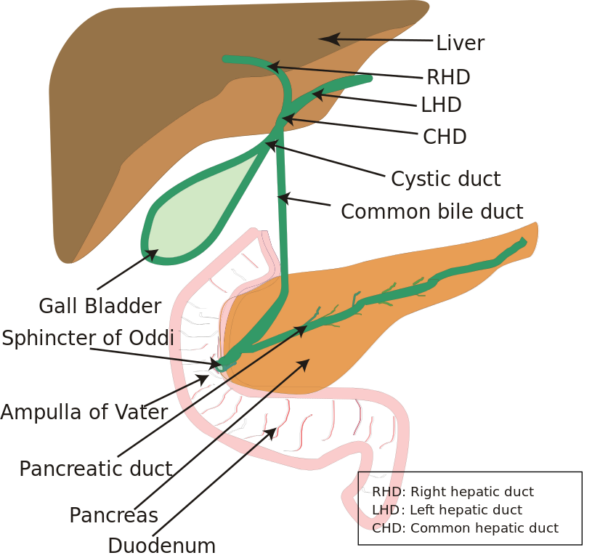
胆道系の解剖 3
胆嚢は右季肋部(右上腹部)にある洋ナシ型の腹腔内臓器で、主な機能は胆汁を貯蔵することである。
胆道は、肝細胞で合成された胆汁を胆嚢に貯蔵し、十二指腸に送る管系である。
管は肝実質で始まり、右および左肝管(肝左葉と右葉から胆汁を排出)が形成される。 この2つの管は吻合して総肝管を形成する。
胆嚢から発生する管は膀胱管と呼ばれる。 膵頭部では、総胆管と膵管が合流してヴァーター膨大部(Ampulla of Vater)を形成し、大十二指腸乳頭(筋肉弁であるオディ括約筋によって制御されている)を介して十二指腸の下降部分に排出される。
Pathophysiology
胆管炎は、胆汁流出閉塞と胆汁感染の両方の組み合わせによって引き起こされる。
胆道系が閉塞すると、胆汁の動きが鈍くなったり、止まったりします。 胆汁が胆嚢内に長く留まると、胆汁中の微粒子が沈殿し始め、胆汁が濃くなる(胆汁性スラッジと呼ばれる)が、このスラッジが胆嚢内に長く留まると、胆汁が濃くなる(胆汁性スラッジと呼ばれる)。 胆汁性汚泥は、細菌(大腸菌、クレブシエラ菌、腸球菌など)にとって理想的な増殖媒体となる。
閉塞の結果、胆道系の圧力も上昇し、血液中に細菌が移行して胆道敗血症を引き起こすリスクが高まります。
危険因子
胆管炎発症の危険因子には以下のものがあります。Mirizzi症候群:石を含んだ胆嚢が総胆管を外挿する場合、胆石症:総胆管内の胆石)、
臨床的特徴
歴史1、8
胆管炎の典型的な症状には以下のものがある。
- 発熱
- 右上腹部痛
- 黄疸
その他、そう痒、淡便、暗色尿、吐き気・嘔吐などの症状があります。
また、胆石症の既往や最近の胆道系処置(ERCPなど)についても聞いておくことが大切です。
Charcot’s triad
発熱、右上腹部痛、黄疸の組み合わせはCharcotのtriadとして知られている。
臨床検査1、8
腹部検査を十分に行う必要がある。 基本的な観察のセットも用意する。
胆管炎の典型的な臨床所見は以下の通り:
- 発熱
- 黄疸
- 右上腹部圧痛
全身性感染の兆候も含めて存在することがある。
- 疼痛
- 低血圧
- 錯乱
- 頻脈
レイノー五徴
シャルコー三徴の特徴に加えて低血圧と錯乱がある場合はレイノー五徴と呼ばれることがあります。
全身性感染の徴候がある患者は、一般的に予後不良です。
腹膜炎の徴候は胆管炎の典型的なものではありません。 したがって、腹膜炎が存在する場合は、別の診断を検討する必要がある。 また、胆管炎を発症させた根本的な原因(例:胆石)を検討し、適切に対処することが重要です。
鑑別診断
黄疸と発熱を伴う右上肢・上腹部痛は、以下のように幅広い鑑別診断がある。1,2,8
- 肝炎
- 肝膿瘍
- 膵炎
- Mirizzi症候群
- Gilbert症候群
- 消化性潰瘍疾患
胆嚢炎も他の胆嚢疾患に似た臨床像で発症することがあります。 下の表は、胆道疝痛、胆嚢炎、胆管炎の典型的な特徴を区別したものです。 胆汁性大腸炎、胆嚢炎、胆管炎の違い。
| 胆道疝痛 | 胆嚢炎 | 胆管炎 | |
|
RUQ痛 |
✔ |
✔ |
|
|
発熱 |
❌ |
✔ ✔ |
|
|
黄疸 |
❌ |
胆道結石症は、胆嚢頚部に結石が嵌頓することにより発症し、通常、感染性の特徴(例えば、胆嚢頚部)はなく、けいれん性の腹痛を呈する。発熱や炎症マーカーの上昇など)がない場合に、けいれん性の腹痛を呈する。
胆嚢炎では、一定のRUQ痛、発熱、炎症マーカーの上昇が典型的な症状である。 しかし、胆道閉塞を伴わないため、黄疸はほとんどの症例でみられない(Mirizzi症候群のように、胆嚢が総胆管を圧迫している場合を除く)。
検査
ベッドサイド検査
ベッドサイドでの関連検査は以下の通り:
- ECG:すべての急性疾患患者に実施すること
- 血液ガス:血液ガス。 乳酸値上昇や代謝性アシドーシスを示すことがある
臨床検査1,2,8
関連する臨床検査は以下の通り:
- FBC: 白血球数上昇は感染を示唆する
- U&Es: 尿素とクレアチニン上昇は全身性器官障害
- LFTs.LFTs: 異常値、ビリルビン上昇、ALPおよび/またはGGT上昇(閉塞性パターン)
- CRP: 炎症過程を示唆する上昇
- 血液培養:抗生物質治療開始前に理想的には採取すべきである
- 凝固プロファイル:抗凝固作用があり、抗凝固作用がある。 凝固プロファイル:肝疾患および閉塞性胆道疾患では異常値を示すことがあり、介入前に補正が必要
- アミラーゼ:結石による膵炎の可能性がある
画像診断1,8
経腹超音波検査(US)
経腹超音波検査は胆石/CBD結石および総胆管の拡張を確認できる場合があります。
CT abdomen
造影CT abdomenは、超音波検査が陰性で臨床的に胆管炎が強く疑われる場合に通常使用されるものである。 石灰化されていない胆石はCTでは確認できないことに注意が必要である(胆道拡張など他の胆管炎の特徴は確認できるが)
悪性腫瘍に続発する胆管炎(e.g.
磁気共鳴胆道膵管造影(MRCP)
MRCPは胆道専用のMRIで、胆道の非常に詳しい2/3次元再構成を行い、診断(例:胆道拡張)を支援することが可能です。
内視鏡的逆行性胆管造影(ERCP)
ERCPは急性胆管炎に対するゴールドスタンダードな検査と介入です。 ERCPは胆管炎の根本的な原因を特定することができ、また結石除去やステント留置による治療も可能です。 ERCPの合併症としては、急性膵炎や重度の出血が挙げられます。 ERCPの合併症率は約2-3%である。
経皮経肝胆道造影(PTC)
PTCは通常胆道ドレーン留置と併用され、管理の項で説明する。
内視鏡超音波(EUS)
EUSは経腹腔超音波、CT、MRCP、ERCPよりも一般的に入手が困難なものである。 他の検査が陰性の小さな胆石(微小石症)や胆道スラッジの検出に有用である
診断
急性胆管炎の東京ガイドライン(2018)は、急性胆管炎を疑う患者さんに診断と管理の両方の指針として使用します(e.g. 胆道ドレナージのタイミングと必要性、支持療法)4
管理
Immediate1,8
敗血症を呈する患者は、ABCDEアプローチで管理する必要がある。 これは通常、酸素補給、点滴、広域抗生物質の点滴(地域のガイドラインによる)を含む。
敗血症6バンドルはできるだけ早く開始し、発症から1時間以内に抗生物質を投与すべきである5。
非外科的胆道減圧術1,8
ERCP ±括約筋切開術 ±排液ステント留置
これはすべての胆管炎患者における第一線の治療である。 括約筋切開術では、胆道系が十二指腸と合流するOddi括約筋を切開する。 これにより、胆道結石の排出と通過が促進されます。
経皮経肝胆道造影術(PTC)と経皮経肝ドレナージ(PTBD)
PTCは、患者がERCPに耐えられないほど重症である場合やERCPがうまくいかない場合に考慮される。 これは、皮膚から胆管に針を刺して行います。 肝内胆管が十分に拡張していれば成功する可能性が高い。 造影剤を注入し、胆道の構造を確認する。
外科的胆道減圧術1,8
緊急外科的胆道減圧術は胆管炎患者の最後の手段として用いられる。
非外科的介入法はリスク・ベネフィット比に優れているので好ましい6
手術法を使用しなければならない場合、通常腹腔鏡下で行われる。 選択肢としては、
- 腹腔鏡下胆管切開術(Tチューブ留置術):CBDを切開し、ドレナージチューブを挿入してそのままにしておく。
- 胆嚢摘出術およびCBD探査
閉塞性腫瘍に対する最終手術が必要な場合、急性胆管炎を管理し患者が安定するまで(例:黄疸が改善し血行動態的に安定)通常延期されます。
合併症
胆管炎の合併症には以下のものがあります:1
- 急性膵炎。 胆管炎の原因となる遠位総胆管の結石は、膵管の閉塞にもつながることがある
- 内視鏡検査、放射線検査、手術後の胆道ドレナージの不備
- 肝膿瘍形成
外科的介入による合併症には次のようなものが含まれる。
- 感染症
- 出血
- 他の局所構造(例.予後
ほとんどの患者において、十分な胆道ドレナージが達成されると、通常、顕著な臨床的改善が見られる1。
死亡率は年齢や他の併存疾患により17-40%程度である2。
予後を悪化させる要因としては、以下のようなものがある:
- 重大な合併症(例 慢性腎臓病、肝臓病)
- 胆道減圧の遅延
- 高齢
Key points
- 急性・上行性胆管炎は胆汁流出障害と胆汁感染の両方の複合による胆道の感染症であり、胆管炎は、胆汁系疾患である。
- 胆管炎の原因としては、胆石症、異所性胆道損傷、腫瘍、狭窄、寄生虫感染などがあります。
- 胆管炎の典型的な症状としては発熱、右上腹部痛、黄疸(シャルコーの三徴)
- 全身感染の兆候としては硬直、血圧低下、混乱、頻脈などがみられます。
- 低血圧と錯乱に加え、Charcotの3徴候が見られる場合、これはReynaudの5徴候として知られています。
- 経腹超音波検査では、拡張したCBDで胆石の証拠を示すことができます。
- 胆管炎の患者さんでは、外科的合併症のリスクが高いため、最後の手段として緊急外科的手術が行われます。
- 死亡率は年齢や他の併存疾患によって17~40%程度です。
査読者
Mr Christopher Hadjittofi
General Surgery Registrar
編集
Dr Chris Jefferies
- BMJ Best Practiceです。 急性胆管炎-症状、診断、治療|BMJベストプラクティス. Available from:
- Knott, D., Cholangitis. 胆管炎とは何ですか? 胆嚢の病気。 Patient.info。
- Drake, R., Vogl, A. and Mitchell, A., 2010.より入手可能。 Gray’s Anatomy For Students. 第2版. London: Elsevier, pp.319, 323.
- Mdcalc.com. n.d. Tokyo Guidelines For Acute Cholangitis 2018 – Mdcalc. 入手先:
- 2014. 敗血症. ロイヤル・カレッジ・オブ・エマージェンシー・メディスン、The UK Sepsis Trust. Available from:
- Mukai S, Itoi T, Baron TH, et al. 東京ガイドライン2018年更新版 急性胆管炎に対する胆道ドレナージの適応と手技. J Hepatobiliary Pancreat Sci. 2017 Oct;24(10):537-49.
- Vishnu2011. 胆道系の解剖学。 ライセンス:. Available from:
- Kumar, P. and Clark, M., 2009. クマール・アンド・クラークの臨床医学。 第7版. Saunders Elsevier, pp.326-327, 368-372.
.