はじめに
自発性冠血管攣縮は、自律神経活動の変化1(交感神経のアンバランス)、内皮機能障害2,3(一酸化窒素の生体利用性の低下)に関連しています。 変型狭心症やプリンツメタル狭心症の病態生理学的メカニズムであると考えられており、診断的処置や経皮的介入により、内皮障害や外傷を介して冠攣縮を誘発または悪化させるため、1~5%で発生する4。その部位、分布、重症度は、心筋梗塞、重度の不整脈、心源性ショック、さらには死亡を含む臨床環境の深刻さを決定する5。 急性期の治療は、冠動脈血管拡張薬に基づく。症例報告
50歳男性、喫煙者、高血圧、慢性腎臓病で定期透析を受けているが、心臓病、コカイン使用、失神、心血管イベントの既往はなく、夕方の透析セッション中に発生した短時間の胸痛で入院となりました。
過去数ヶ月に同様のエピソードがあったため、すでに侵襲的冠動脈造影を紹介されていたが、心筋灌流シンチグラフィーでは有意な虚血の証拠は認められなかった。
救急部到着時には、ほとんど無症状(残存痛のみ)で、不安定狭心症(著しいECG変化なし、心筋壊死のマーカー陰性)で入院となった。 全体およびセグメントの左室収縮機能は保たれていた。
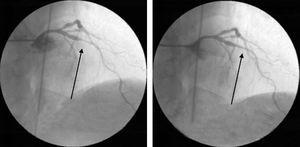
心筋梗塞/死亡のリスク層別化は次の通り。 (a) GRACEスコア:院内5%、6ヶ月後13% (b) TIMIスコア:14日後5%翌日に心臓カテーテル検査を行い、左前下行動脈(LAD)近位部と中円胸動脈に限局したA型病変を発見した(図1)。
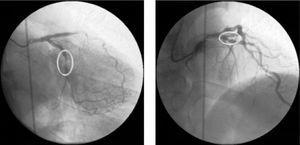
右前斜め20°、尾側20°および右前斜め10°、頭側40°ビューでの診断用冠動脈造影で、近位の左前下行動脈における重大な狭窄と中回旋動脈における重度の狭窄に対応する血管病変を示す
両血管に標準的な冠動脈内デバイス(LAD近位部3.0mm×12mm、中回旋動脈3.0mm)を用いてアドホック血管形成を行い、ダイレクトステントを行った(図2)。5025>
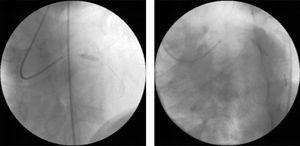
診断用血管造影で観察された病変に直接ステントを留置して経皮的冠動脈インターベンションを行う。 左前下行動脈近位部に3mm×12mmのDRIVERステント(左)、中回旋動脈に3mm×15mmのDRIVERステント(右)。
最後に治療した病変(LAD近位部)の血管造影コントロールでは、ステント留置部位は良好な結果でしたが、近位回旋動脈に新たにステント前病変が認められました(Fig.1)。 5025>
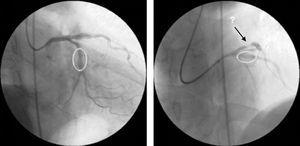
左前下行動脈近位部と中回旋動脈にステント留置後のコントロール冠動脈造影で、インターベンション部位の血管造影結果は良好で、近位回旋部に新たな病変を認める。
直後に動脈血圧の低下があり、血管造影で他の新しい病変と冠動脈全体の流れの低下が確認されました。 患者は心原性ショックに陥り,冠動脈造影では左冠動脈の各所(主に内膜)に造影剤が滞留し,遠位流はTIMI 0であった(図4A)。 一次救命処置と二次救命処置が開始され、一時的なペーシングリードが植え込まれ(完全房室ブロックと心室細動のため)、大動脈内バルーンポンプが挿入された。
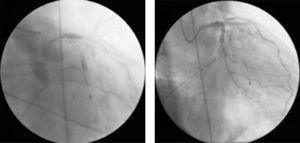
(A) 冠状動脈のさまざまなポイントでの造影剤の保持と冠状動脈の流れの急激な減少(TIMI 0/1);(B)冠状動脈内ベラパミル投与後の左冠状動脈の流れ(TIMI 3)の回復と重度の拡散性血管攣縮の解消
この状況には冠動脈解離や無流動現象など様々な原因が考えられるが、臨床的・血管造影的状況から見て最も可能性が高いのは冠動脈の重度のびまん性血管攣縮で、患者がまだ蘇生操作を受けていて電気機械的解離を起こしている間に、それに応じて冠内ベラパミルの投与が行われた。 5025>
48時間、侵襲的換気と大動脈内バルーンポンプによる血行動態のサポートが必要であったが、徐々に改善し、臨床的に安定した状態になった。
入院中、連続心電図モニターで一過性のST上昇を伴う狭心症の様々なエピソード(図5)があったが、冠血管拡張薬の投与により消失した。
ECG trace showing angina associated with transient ST-segment elevation during continuous monitoring.
The patient was discharge home, asymptomatic, medicated with calcium channel blockers and nitrates.
連続モニタリング中に一過性のST上昇に伴う狭心を示したECTトレース。 その後,不安定狭心症で2回再入院しているが,最初の入院時と同様の臨床状況であった。 いずれの場合も,推奨された治療を完全に,あるいは部分的に中止していた。
最新の入院中に侵襲的冠動脈造影が繰り返され,新病変と容易に解釈できる冠動脈所見が再び認められたが,積極的に冠動脈内硝酸薬を投与すると消失した(Fig. 5025>
直近の入院中の侵襲的冠動脈造影で、左前下行動脈中部の重度の冠動脈攣縮を示し、硝酸塩内服投与後に消失した
考察
変型狭心症の患者は、主に夜間や早朝に一過性のST上昇を伴う典型的な安静時胸痛を呈する6。
診断的冠動脈造影では、冠動脈内に硝酸塩を投与し、必要であれば非選択的カテーテル治療のために造影剤を注入し、閉塞性動脈硬化症ではなく冠動脈血管攣縮の可能性をほとんどのケースで除外する7
我々の患者では、入院時に血管拡張性冠動脈疾患の典型的な臨床および画像の特徴がすべて存在しているわけではありません。 安静時の狭心症は何度か経験したが、ほぼすべて夜間の透析中に発症しており、最初の入院の前月に行われた心筋灌流シンチグラフィーでは、著しい虚血の証拠はなかった。 これらの所見は、血管攣縮性狭心症の仮説を支持するものであると考えられる。 しかし、入院後の最初の評価では、患者はまだ狭心症を残存しており、連続心電図は有意なST-T変化を示さず、診断用冠状動脈造影中に硝酸塩を最初に投与しても、観察された病変の血管造影上の外観は変わらなかった。 5025>
冠血管攣縮は自然治癒する傾向があるが,長期化すると心筋梗塞,不整脈,心臓突然死などを引き起こす可能性がある。 本症例では、冠動脈インターベンションが冠攣縮の増悪に大きな役割を果たし、心原性ショック8を引き起こし、迅速な診断と適切な治療によってのみ死を防ぐことができた。
ベラパミルの冠動脈内投与は、電気機械解離を伴う心原性ショックでは禁忌であるが、この患者の重度の血管攣縮を解消し、結果として彼の生存につながる鍵となったため、僥倖であった。
冠動脈血行再建術(経皮的または外科的)は、固定冠動脈狭窄のない孤立性冠動脈けいれんの場合には適応されません2。 この患者の冠動脈の解剖学的構造は、最初の入院で起こったことに照らして十分に注意し、孤立性血管痙攣(これは実際に確認された)と閉塞性アテローム性疾患の鑑別診断を確立するために、多量の硝酸塩を冠動脈内に投与して、その後の入院で再確認された。
この症例では使用しなかったが、血管内超音波検査や光コヒーレンス・トモグラフィーは動脈壁の動脈硬化の特徴を把握する上で有用であり、採用すべき治療法について重要な追加情報を提供する。
心調律障害は血管攣縮性危機の際によく見られ、特に房室ブロックと重度の心室性不整脈がある。
変型狭心症のほとんどの症例において、血管拡張薬による適切な治療が血管攣縮の新しいエピソードを防ぐことができる。 10
変型狭心症の予後は、それが正常な冠動脈に関連しており、カルシウム拮抗薬または硝酸塩による治療によく反応する場合、心臓除細動器の移植を考慮するべきである。 心筋梗塞、悪性不整脈、突然死の発生率は低い5
症状の持続は、通常、活発な喫煙11や抗狭心症薬の最適な投与量に関連しており、このことは我々のケースでも見られた。
結論
冠血管痙攣は良性ではなく、致死の結果をもたらすことがある。 5025><2884>強力な冠血管拡張薬(硝酸塩またはベラパミル)の投与は、経皮的インターベンションに進む前に血管造影病変の重症度を正確に評価するために留意すべきである<5025>利益相反<2884>著者は申告すべき利益相反はない<5025><5025>。