Original Editor – Roelie Wolting come parte di Enablement Project
Top Contributors – Michelle Lee, Naomi O’Reilly, Laura Ritchie, Simisola Ajeyalemi e Kim Jackson
Definizione
La paralisi cerebrale (CP) è un disturbo del movimento e della postura che appare durante l’infanzia o la prima infanzia a causa di danni al cervello. Il danno al cervello è permanente e non può essere curato, ma prima si inizia con l’intervento e più miglioramenti si possono ottenere. Qualsiasi lesione non progressiva del sistema nervoso centrale (SNC) che si verifica durante i primi 2 (alcuni dicono 5) anni di vita è considerata CP. Ci sono diverse definizioni di paralisi cerebrale all’interno della letteratura, anche se questi possono variare leggermente nel modo in cui sono formulati sono tutti simili e possono essere riassunti a:
La paralisi cerebrale è un gruppo di disturbi permanenti, ma non immutabili, del movimento e/o della postura e della funzione motoria, che sono dovuti a un’interferenza non progressiva, a una lesione o a un’anomalia del cervello in sviluppo/immaturo.
Questa definizione esclude specificamente i disturbi progressivi della funzione motoria, definiti come perdita di abilità precedentemente acquisite nei primi 5 anni di vita.
Tempo della lesione cerebrale
Si parla di paralisi cerebrale solo se il danno cerebrale insorge durante uno dei seguenti periodi:
- Periodo prenatale – Dal concepimento all’inizio del travaglio
- Periodo perinatale – Da 28 settimane intrauterine a 7 giorni
- Periodo postnatale – Primi due (e alcuni dicono cinque) anni di vita
Dopo i 5 anni si parla di ictus o lesione cerebrale traumatica.
Epidemiologia ed eziologia
Purtroppo, è difficile accedere e chiarire la prevalenza e il tasso di incidenza delle disabilità in contesti poveri di risorse (Gladstone, 2010). Non solo la prevalenza della disabilità infantile è in aumento e la paralisi cerebrale è una delle condizioni croniche più costose, ma anche le aspettative di vita stanno migliorando, il che aumenta il peso della paralisi cerebrale (Papavasiliou, 2009). Per confronto, negli Stati Uniti, ci sono circa 700.000 bambini con paralisi cerebrale, 2-5/ 1000 nati.
La paralisi cerebrale è la disabilità motoria più comune nell’infanzia. L’eziologia della paralisi cerebrale è molto varia e multifattoriale. Le cause sono congenite, genetiche, infiammatorie, infettive, anossiche, traumatiche e metaboliche. La lesione al cervello in via di sviluppo può essere prenatale, natale o postnatale. Fino al 75%-80% dei casi sono dovuti a lesioni prenatali e meno del 10% sono dovuti a traumi significativi alla nascita o asfissia. Il fattore di rischio più importante sembra essere la prematurità e il basso peso alla nascita con il rischio di paralisi cerebrale che aumenta con la diminuzione dell’età gestazionale e del peso alla nascita.
Studi basati sulla popolazione di tutto il mondo riportano stime di prevalenza della Paralisi Cerebrale che vanno da 1,5 a più di 4 su 1.000 nati vivi o bambini di una fascia di età definita. I recenti progressi nella gestione neonatale e nelle cure ostetriche non hanno mostrato una diminuzione dell’incidenza della Paralisi Cerebrale. Con un calo del tasso di mortalità infantile, c’è stato in realtà un aumento dell’incidenza e della gravità della Paralisi Cerebrale. L’incidenza nei bambini prematuri è molto più alta che nei bambini a termine. La paralisi cerebrale è più comune tra i ragazzi che tra le ragazze e più comune tra i bambini neri che tra i bambini bianchi.
La maggior parte dei bambini identificati con la paralisi cerebrale hanno la paralisi cerebrale spastica (77, 4%). Più della metà dei bambini identificati con paralisi cerebrale (58,2%) può camminare autonomamente, l’11,3% cammina usando un dispositivo di mobilità portatile e il 30,6% ha una capacità di camminare limitata o nulla. Molti bambini con paralisi cerebrale hanno anche almeno una condizione co-occorrente (ad esempio il 41% di epilessia).
L’incidenza della paralisi cerebrale non è diminuita nonostante il miglioramento delle cure perinatali e ostetriche. Anche nei centri in cui esistono condizioni ottimali per le cure perinatali e l’asfissia alla nascita è relativamente rara, l’incidenza della paralisi cerebrale nei bambini a termine è rimasta la stessa.
La prevalenza globale in tutto il mondo è aumentata negli ultimi decenni a causa dell’aumento dei tassi di sopravvivenza. Ecco alcuni fatti sull’epidemiologia della Paralisi Cerebrale:
- L’incidenza è di 2-2,5/1000 nati vivi nei paesi occidentali
- La prevalenza varia tra 1-5/1000 bambini in diversi paesi.
- Non ci sono statistiche affidabili dai paesi asiatici.
- Alcuni bambini affetti non sopravvivono
- Eziologia
Il miglioramento delle cure mediche ha diminuito l’incidenza della paralisi cerebrale tra alcuni bambini. I progressi medici hanno anche portato alla sopravvivenza di bambini che prima sarebbero morti in giovane età.
Anche il tipo di paralisi cerebrale è cambiato:
- Negli anni ’60 la paralisi cerebrale atea / discinetica rappresentava circa il 20% dei bambini con paralisi cerebrale.
- Oggi solo il 5-10% ha questo tipo, mentre la paralisi cerebrale spastica rappresenta ora l’80-90% dei bambini con paralisi cerebrale.
- Questa diminuzione è dovuta principalmente ai progressi nel trattamento dell’iperbilirubinemia (la bilirubina è tossica per le cellule del cervello. Se un bambino ha un grave ittero, c’è il rischio che la bilirubina passi nel cervello, cioè nell’encefalopatia bilirubinica acuta. Il trattamento tempestivo può prevenire danni significativi e duraturi).
- L’aumento della paralisi cerebrale spastica è principalmente il risultato di tassi di sopravvivenza più elevati per i bambini (prematuri molto piccoli).
- La causa più comune della Paralisi Cerebrale è idiopatica, il che significa che la causa del danno al cervello durante la gravidanza non è nota.
Fattori di rischio
Ci sono diversi fattori di rischio per ogni stadio in cui un bambino potrebbe sviluppare la Paralisi Cerebrale. Questi possono essere suddivisi in Prenatale, Perinatale e Postnatale.
Prenatale
- Prematurità (età gestazionale inferiore a 36 settimane)
- Basso peso alla nascita (meno di 2500 g), che potrebbe essere dovuto al cattivo stato nutrizionale della madre
- Epilessia materna
- Ipertiroidismo
Infezioni (TORCH = Toxoplasmosi, Altre (Sifilide, Varicella-Zoster, Parvovirus B19,) Rosolia, Cytomegalovirus (CMV), Herpes Simplex Virus)
- Tossiemia grave, Eclampsia
- Abuso di droghe
- Trauma
- Gravidanze multiple
- Insufficienza placentare
Perinatale
- Rottura prematura Rottura delle membrane
- Lavoro prolungato e difficile
- Sanguinamento vaginale al momento del ricovero per il travaglio
- Bradicardia
Postnatale (0-2 anni)
- Infezione del sistema nervoso centrale (encefalite,meningite)
- Ipossia
- Seize
- Coagulopatie
- Iperbilirubinemia neonatale
- Trauma cranico
Non c’è modo di prevedere quale cervello del bambino sarà danneggiato da uno di questi fattori o in quale misura il danno sarà. Nessuno di questi fattori si traduce sempre in un danno cerebrale e anche quando si verifica un danno cerebrale, il danno non si traduce sempre in paralisi cerebrale.
Per esempio: Alcuni bambini possono avere una perdita isolata dell’udito a causa della meningite, altri avranno una grave disabilità intellettuale e alcuni avranno la Paralisi Cerebrale.
Classificazione della Paralisi Cerebrale
La pratica della classificazione categorizza insieme quelle presentazioni con caratteristiche simili e distingue quei casi con caratteristiche diverse a parte o separate. Il vantaggio di usare un sistema di classificazione per i bambini con paralisi cerebrale è che fornisce un linguaggio comune per trasmettere rapidamente un’istantanea clinica della presentazione di un bambino. Ci sono stati molti tentativi di sviluppare un sistema di classificazione affidabile, ripetibile e valido per i bambini con paralisi cerebrale. Tuttavia, pochi hanno avuto successo a causa della natura eterogenea della paralisi cerebrale che rende la classificazione un processo complesso. Già nel 1862, il chirurgo ortopedico William Little raggruppò per la prima volta le presentazioni cliniche di 47 casi come:
- Rigidità emiplegica che colpisce un solo lato, anche se una minore compromissione dell’arto apparentemente non coinvolto è stata spesso osservata;
- Paraplegia che colpisce entrambe le gambe più delle braccia; e
- Rigidità generalizzata
La ricerca e lo sviluppo di sistemi di classificazione per i bambini con paralisi cerebrale si sono concentrati sull’eziologia, l’imaging cerebrale, il sottotipo e la distribuzione topografica del disturbo del movimento predominante, l’andatura e la funzione motoria lorda. La classificazione svedese (SC) dei sottotipi di paralisi cerebrale impiega un metodo descrittivo topografico. Descrive il tipo di tono muscolare (spastico, discinetico, atassico o misto) e il numero e la distribuzione degli arti colpiti (monoplegia, emiplegia, diplegia, tetraplegia e tetraplegia). La Surveillance of Cerebral Palsy in Europe (SCPE) ha sviluppato ulteriormente questo concetto e ha proposto una nuova classificazione dei sottotipi di paralisi cerebrale nel 2000. (FIGURA 1) Il sistema di classificazione SCPE fornisce un diagramma di flusso decisionale per aiutare la classificazione in categorie neurologiche e topografiche, con sintomi e requisiti chiaramente definiti per ogni categoria neurologica. In contrasto con la SC, il sistema SCPE separa la paralisi cerebrale spastica in divisioni degli arti superiori o inferiori, con coinvolgimento bilaterale o unilaterale.
Le classificazioni SC e SCPE del sottotipo di paralisi cerebrale richiedono al clinico di identificare il disturbo motorio predominante. C’è qualche preoccupazione relativa alla validità e all’affidabilità degli strumenti SC e SCPE, con solo un livello moderato di accordo raggiunto per l’affidabilità intra-osservatore dei sottotipi di Paralisi Cerebrale. Le differenze sorgono quando l’opinione clinica è divisa su quale modello motorio sia predominante. Tuttavia
Rosenbaum et al. hanno proposto che i bambini con Paralisi Cerebrale continuino ad essere classificati in base al tipo predominante di anomalia del tono o del movimento (classificati come spasticità, distonia, coreoatetosi o atassia) e che qualsiasi ulteriore anomalia del tono o del movimento presente sia elencata come tipo secondario e che venga registrata la distribuzione anatomica delle caratteristiche.
Mentre gli strumenti SC e SCPE possono aiutare a descrivere la presentazione di un bambino, essi non definiscono alcun criterio per registrare le capacità funzionali del bambino. Identificare, descrivere e classificare le abilità funzionali di un bambino può anche aumentare l’affidabilità della diagnosi di bambini con paralisi cerebrale. Ulteriori ricerche si sono concentrate sullo sviluppo di sistemi di classificazione funzionale e dell’andatura per i bambini deambulanti con paralisi cerebrale.
Sottotipi di Paralisi Cerebrale
Molti bambini con Paralisi Cerebrale hanno una forma mista di Paralisi Cerebrale. Qui la definizione e la classificazione usata come concordato in Europa. Ulteriori informazioni sulle definizioni, i risultati di alcuni studi, lo scambio di informazioni sulla pratica clinica sulla Paralisi Cerebrale in Europa si possono trovare, dopo la registrazione qui. La Sorveglianza della Paralisi Cerebrale in Europa è stata istituita nel 1998.

Classificazioni anatomiche
La classificazione anatomica è la seguente:
- Unilaterale: Un lato del corpo è colpito
- Bilaterale: Entrambi i lati del corpo sono colpiti
Paralisi cerebrale spastica: sono usati per distinguere tra tetraplegia, diplegia ed emiplegia. La paralisi cerebrale spastica è bilaterale o unilaterale.
Palisi cerebrale discinetica e paralisi cerebrale atassica: coinvolgono sempre tutto il corpo (bilaterale).
Spasticità
La spasticità è definita come un aumento della resistenza fisiologica dei muscoli al movimento passivo. Fa parte della sindrome del motoneurone superiore caratterizzata da iperreflessia, clono, risposte plantare estensoria e riflessi primitivi. La paralisi cerebrale spastica è la forma più comune di paralisi cerebrale. Circa l’80% al 90% dei bambini con paralisi cerebrale hanno la paralisi cerebrale spastica.
La paralisi cerebrale spastica è caratterizzata da almeno due dei seguenti sintomi, che possono essere unilaterali (emiplegia) o bilaterali:
- Un modello anormale di postura e/o movimento
- Un aumento del tono (non necessariamente costante)
- Riflessi patologici (iperreflessia o segni piramidali come la risposta di Babinski)
Tradizionalmente abbiamo riconosciuto tre tipi di paralisi cerebrale spastica:
- Emiplegia
- Diplegia
- Quadriplegia.
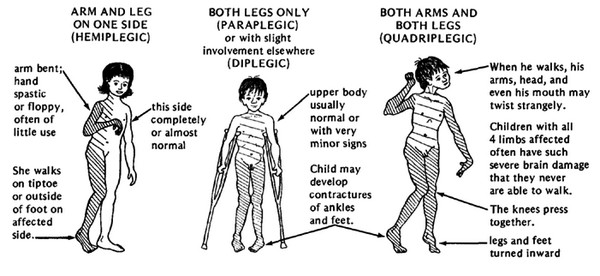
Emiplegia (Unilaterale)
Con l’emiplegia, un lato del corpo è coinvolto con l’estremità superiore generalmente più colpita di quella inferiore. Sono probabili disturbi convulsivi, deficit del campo visivo, agnosia tattile e perdita propriocettiva. Il 20% dei bambini con paralisi cerebrale spastica hanno l’emiplegia. Una lesione focale traumatica, vascolare o infettiva è la causa in molti casi. Un infarto cerebrale unilaterale con porencefalia post-emorragica (cisti o cavità all’interno dell’emisfero cerebrale) può essere visto sulla risonanza magnetica (MRI).
Diplegia (bilaterale)
Con la diplegia, gli arti inferiori sono gravemente coinvolti e le braccia sono leggermente coinvolte. L’intelligenza di solito è normale e l’epilessia è meno comune. Il 50% dei bambini con paralisi cerebrale spastica ha la diplegia. Una storia di prematurità è normale. La diplegia sta diventando più comune man mano che sopravvivono più bambini di basso peso alla nascita. La risonanza magnetica rivela una lieve leucomalacia periventricolare (PVL).
Quadriplegia (bilaterale)
Con la quadriplegia, sono coinvolti tutti e quattro gli arti, il tronco e i muscoli che controllano la bocca, la lingua e la faringe. Il trenta per cento dei bambini con paralisi cerebrale spastica hanno la tetraplegia. Un coinvolgimento più grave degli arti inferiori è comune nei bambini prematuri. Alcuni hanno un’encefalopatia ischemica ipossica perinatale. La risonanza magnetica rivela la leucomalacia periventricolare (PVL).
PC discinetica
I movimenti anomali che si verificano quando il bambino inizia il movimento sono chiamati discinesie. La disartria, la disfagia e la bava accompagnano il problema del movimento. Lo sviluppo intellettuale è generalmente normale, tuttavia una grave disartria rende difficile la comunicazione e porta l’estraneo a pensare che il bambino abbia un deficit intellettuale. Anche la disfunzione dell’udito neurosensoriale compromette la comunicazione. La paralisi cerebrale discinetica rappresenta circa il 10%-15% di tutti i casi di paralisi cerebrale. L’iperbilirubinemia o l’anossia grave causano una disfunzione dei gangli della base e portano alla paralisi cerebrale discinetica.
La paralisi cerebrale discinetica è caratterizzata dai seguenti sintomi:
- Modello anomalo di postura e/o movimento, e
- Movimenti involontari, incontrollati, ricorrenti, occasionalmente stereotipati delle parti del corpo interessate
La Paralisi Cerebrale Discinetica può essere sia:
- Palisi cerebrale distonica, dominata da ipocinesia e ipertonia, o
- Palisi cerebrale coreoatetica, dominata da ipercinesia e ipotonia
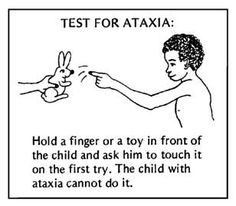
Palisi cerebrale atassica
L’atassia è perdita di equilibrio, coordinazione e controllo motorio fine. I bambini atassici non possono coordinare i loro movimenti. Sono ipotonici durante i primi 2 anni di vita. Il tono muscolare diventa normale e l’atassia diventa evidente verso l’età di 2 o 3 anni. I bambini che possono camminare hanno un’andatura ampia e un lieve tremore intenzionale (Dismetria). La destrezza e il controllo motorio fine sono scarsi. L’atassia è associata a lesioni cerebellari. L’atassia è spesso combinata con la diplegia spastica. La maggior parte dei bambini atassici può camminare, ma alcuni hanno bisogno di deambulatori.
La paralisi cerebrale atassica è caratterizzata dai seguenti sintomi:
- Modello anormale di postura e/o movimento
- Perdita di coordinazione muscolare ordinata, in modo che i movimenti siano eseguiti con forza, ritmo e precisione anormali

|
 |
Paralisi cerebrale mista
I bambini con un tipo misto di paralisi cerebrale hanno comunemente spasticità lieve, distonia e/o movimenti atetoidi. L’atassia può essere una componente della disfunzione motoria nei bambini di questo gruppo. Atassia e spasticità spesso si presentano insieme. La diplegia atassica spastica è un tipo misto comune che spesso è associato all’idrocefalo.
|
|
|
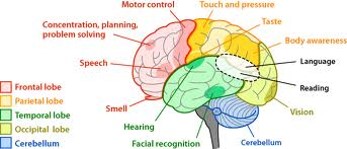
Il cervello
Qui c’è una parte della terminologia clinica usata quando si parla di Paralisi Cerebrale:

- Tonus
- Sito di lesione
- Spastico
- Corteccia
- Discinetico
- Gangli Basali – Sistema extrapiramidale
- Ipotonico / Atassico
- Cervelletto
- Misto
- Diffuso
Sapere dove il danno potrebbe essere localizzato non influenzerà i vostri interventi. Guardate le seguenti immagini del cervello per capire la relazione tra la localizzazione del danno e i sintomi.
 |
 |
Problemi Regolarmente Visti con Bambini con Paralisi Cerebrale
Questa tabella evidenzia i problemi che i bambini con Paralisi Cerebrale hanno in diverse aree.
| Neurologico | Muscoloscheletrico | Problemi associati |
|---|---|---|
|
|
|
Questa immagine dà una bella panoramica pittorica dei problemi vissuti dai bambini con Paralisi Cerebrale.
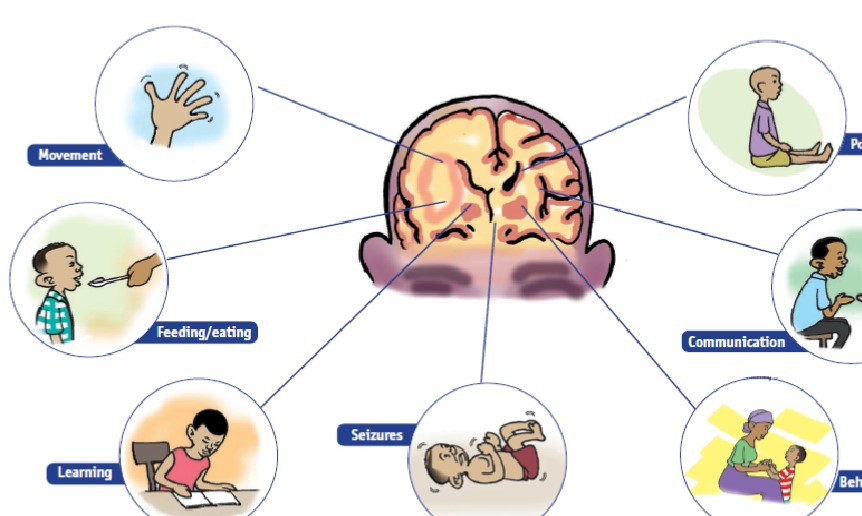
Problemi associati
La paralisi cerebrale in sé può avere un impatto significativo sul bambino. Anche molte condizioni associate devono essere gestite. Come operatore sanitario, è essenziale capire anche queste condizioni associate e pensare a come queste possano avere un impatto o influenzare le vostre strategie di gestione quando lavorate con il bambino.
Diagnosi
La paralisi cerebrale è una delle principali cause di disabilità infantile, con molti diversi segni, sintomi e sfide. Non esiste un test per confermare se un bambino ha una paralisi cerebrale o qualcos’altro. Non esiste un programma di interventi per un bambino con paralisi cerebrale e ogni bambino è diverso e unico. La classificazione della lordomotricità, della motricità fine e della comunicazione aiuterà i professionisti medici e la famiglia a capire meglio le capacità del bambino e su cosa concentrarsi per gli interventi.
La diagnosi di paralisi cerebrale è basata su una descrizione clinica. La diagnosi non si basa sul risultato di un test (biologico) o su risultati di imaging. Di conseguenza, la diagnosi può essere soggetta a un certo grado di variabilità. Questo significa che due pediatri possono essere in disaccordo sulla diagnosi di Paralisi Cerebrale per lo stesso bambino. A volte è difficile anche per i professionisti distinguere tra paralisi cerebrale spastica bilaterale e paralisi cerebrale discinetica.
In genere, un pediatra o un neurologo darà la diagnosi, ma alcuni bambini con paralisi cerebrale nei paesi in via di sviluppo non hanno mai visto un medico. Ci sono anche molti bambini nei paesi in via di sviluppo con paralisi cerebrale che hanno visto molti medici in precedenza, ma senza una buona spiegazione del significato e delle conseguenze delle diagnosi.
Aspettativa di vita
La mortalità nella paralisi cerebrale è estremamente variabile. L’aspettativa di vita è normale nella maggior parte dei bambini diplegici ed emiplegici che ricevono cure mediche adeguate e hanno un forte sostegno familiare. Alcuni tetraplegici gravemente colpiti muoiono di malnutrizione, infezioni o problemi respiratori prima di raggiungere l’adolescenza. In alcune aree molto povere e con scarse risorse i bambini con paralisi cerebrale possono non raggiungere l’età di 5 anni.
Interventi con la Paralisi Cerebrale
Lo scopo e i tipi di interventi sono unici per ogni bambino con Paralisi Cerebrale perché i loro bisogni sono tutti diversi a seconda del livello di disabilità. Questa tabella fornisce una grande panoramica degli obiettivi del trattamento/interventi per ogni livello di disabilità.
| Lieve | Moderato | Grave |
|---|---|---|
| L’intervento si concentrerà su aspetto e integrazione | L’intervento si concentrerà su indipendenza e abilità di autoL’intervento si concentrerà sul comfort e sul miglioramento delle cure |
Comunicazione
La comunicazione è necessaria per esprimere pensieri, sentimenti e bisogni. Ogni individuo con paralisi cerebrale ha bisogno di un modo per comunicare per essere parte della famiglia e della comunità. Se il bambino è in grado di produrre suoni e sillabe comprensibili entro i 2 anni di età, probabilmente avrà una normale comunicazione verbale, ma è necessario fare delle considerazioni per coloro le cui capacità di comunicazione sono gravemente compromesse. Metodi alternativi come metodi di comunicazione come semplici tavole di comunicazione nei bambini che hanno difficoltà a parlare.
Attività della vita quotidiana (ADL)
Le attività della vita quotidiana sono attività di auto-cura come l’alimentazione, la toilette, il bagno, la vestizione e la pulizia oltre alla preparazione dei pasti e la manutenzione della casa. I bambini discinetici e total body coinvolti hanno problemi di destrezza e controllo motorio fine che impediscono l’indipendenza nelle attività della vita quotidiana. I bambini emiplegici e diplegici possono diventare funzionali in queste aree. A volte hanno bisogno dell’aiuto della terapia (occupazionale). L’atteggiamento della famiglia è un fattore critico che determina il livello di indipendenza di un bambino. L’iperprotezione si traduce in un individuo timido e passivo che non ha acquisito capacità di auto-cura.
Mobilità
I bambini devono esplorare il loro ambiente per migliorare le loro capacità cognitive. La mobilitazione è cruciale per il bambino piccolo con una disabilità per prevenire la deprivazione mentale secondaria. L’uso di sedie a rotelle o di altri dispositivi meccanici assertivi può aiutare a promuovere la mobilità indipendente nella comunità se il bambino non può mobilitarsi camminando. La mobilità è importante per funzionare nelle società a ritmo veloce e le persone che hanno difficoltà a muoversi sono sempre in svantaggio. Nell’adulto, diventare un membro indipendente della società e guadagnarsi da vivere dipende dalla mobilità indipendente. Le famiglie considerano la deambulazione come il problema più importante durante l’infanzia. Ogni sforzo deve essere fatto per aumentare la capacità del bambino di camminare; tuttavia, la deambulazione dipende più dall’entità del danno neurologico del bambino che dalla quantità di terapia fisica, chirurgia o tutori che riceve. Il bambino può raggiungere il suo massimo potenziale con la pratica.
L’attenzione alla deambulazione non deve portare a trascurare la comunicazione e lo sviluppo cognitivo. Le priorità cambiano nell’adolescenza quando hanno bisogno di istruzione, indipendenza e vita sociale attiva. Anche se la deambulazione è ancora importante, è meno necessaria per funzionare. Imparare a usare il computer può beneficiare l’adolescente a lungo termine piuttosto che essere in grado di fare qualche passo assistito.
La mobilità è importante per il bambino, mentre l’identità sociale e l’indipendenza sono più importanti per l’adolescente. Un protocollo di sperimentazione mira a stimare la fattibilità di un intervento di PaRticipazione della danza per bambini in età prescolare (3 anni corretti) nati estremamente pretermine (EP)/peso alla nascita estremamente basso (EBLW) con problemi motori.
La classificazione internazionale del funzionamento, della disabilità e della salute (ICF) può essere usata per descrivere l’approccio di trattamento nel CP. Si prega di vedere il link qui sotto per capire meglio.
Risorse aggiuntive
- Sviluppo del bambino e ritardo dello sviluppo
- Paralisi Cerebrale
- Hambisela_Module_1_Introduzione in: Conoscere la Paralisi Cerebrale: A learning resource for facilitators, parents, caregivers, and persons with cerebral palsy
- SCPE. Dev Med Child Neurol 42 (2000) 816-824
- Mayo clinic Ittero infantile Disponibile da: https://www.mayoclinic.org/diseases-conditions/infant-jaundice/symptoms-causes/syc-20373865 (ultimo accesso 1.11.2019)
- 3.0 3.1 Morris C. Definizione e classificazione della paralisi cerebrale: una prospettiva storica. Dev Med Child Neurol Suppl. . 2007 Feb;109:3-
- Love SC, Novak I, Kentish M, Desloovere K, Heinen F, Molenaers G, et al. Botulinum toxin assessment, intervention and aftercare for lower limb spasticity in children with cerebral palsy: international consensus statement. Eur J Neurol. . 2010 Aug;17 Suppl 2:9-37
- 5.0 5.1 Hagberg B HG, Olow I. Il panorama in evoluzione della paralisi cerebrale in Svezia 1954-1970. I. Analisi dei cambiamenti generali. Acta Paediatr Scand 1975;64(2):187-92
- Johnson A. Surveillance of cerebral palsy in Europe: a collaboration of cerebral palsy surveys and registers. Sorveglianza della paralisi cerebrale in Europa (SCPE). Dev Med Child Neurol. . 2000 Dec;42(12):816-24
- Lenski M, Bishai SK, Paneth N. Le informazioni sulla disabilità migliorano l’affidabilità della classificazione della paralisi cerebrale. Dev Med Child Neurol. . 2001 Aug;43(8):574-5
- Gainsborough M, Surman G, Maestri G, Colver A, Cans C. Validità e affidabilità delle linee guida della sorveglianza della paralisi cerebrale in Europa per la classificazione della paralisi cerebrale. Dev Med Child Neurol. . 2008 Nov;50(11):828-31
- Rosenbaum P, Paneth N, Leviton A, Goldstein M, Bax M, Damiano D, et al. A report: the definition and classification of cerebral palsy April 2006. Dev Med Child Neurol Suppl. 2007 Feb;109:8-14
- Bax M, Goldstein M, Rosenbaum P, Leviton A, Paneth N, Dan B, et al. Proposta di definizione e classificazione della paralisi cerebrale, aprile 2005. Dev Med Child Neurol. . 2005 Aug;47(8):571-6
- Emma Giles. Khan Academy – Tipi di paralisi cerebrale Parte 1: Spastica. Disponibile da: http://www.youtube.com/watch?v=cR_pX8RE95E
- Emma Giles. Khan Academy – Tipi di paralisi cerebrale Parte 2: Discinetico & Atassico. Disponibile da: http://www.youtube.com/watch?v=Z7TwzSHnmCk
- Cameron KL, McGinley JL, Allison K, Fini NA, Cheong JL, Spittle AJ. Dance PREEMIE, un intervento di PaRticipation danza per i bambini estremamente pretermine con compromissione motoria in età prEschool: un protocollo australiano studio di fattibilità. BMJ aperto. 2020 Jan 1;10(1).