Introducere
Vasospasmul coronarian spontan este asociat cu modificări ale activității sistemului nervos autonom1 (dezechilibru simpatovagal) și disfuncție endotelială2,3 (biodisponibilitate redusă a oxidului nitric). Este considerat a fi mecanismul fiziopatologic din spatele anginei variante sau Prinzmetal și apare în 1-5% din procedurile de diagnostic și intervențiile percutane, deoarece acestea pot declanșa sau agrava spasmul coronarian prin leziuni endoteliale sau traume.4 Localizarea, distribuția și severitatea sa determină gravitatea contextului clinic, care poate include infarct miocardic, aritmii severe, șoc cardiogen și chiar deces.5 Tratamentul în faza acută se bazează pe vasodilatatoare coronariene.
Raport de caz
Un bărbat în vârstă de 50 de ani, fumător, hipertensiv, cu boală renală cronică, aflat în dializă regulată, dar fără antecedente de boli cardiace, consum de cocaină, sincope sau evenimente cardiovasculare, a fost internat pentru durere toracică în repaus de scurtă durată apărută în timpul unei ședințe de dializă de seară.
A fost deja referit pentru coronarografie invazivă pentru episoade similare în lunile anterioare, deși la scintigrafia de perfuzie miocardică nu se găsise nicio dovadă de ischemie semnificativă.
La sosirea în serviciul de urgență, era aproape complet asimptomatic (doar durere reziduală) și a fost internat pentru angină instabilă (fără modificări semnificative la ECG și markeri negativi de necroză miocardică). Funcția sistolică globală și segmentară a ventriculului stâng a fost păstrată.
Stratificarea riscului pentru infarct miocardic/deces a fost: (a) scor GRACE: 5% în timpul spitalizării și 13% la 6 luni; (b) scor TIMI: 5% la 14 zile.
Cateterizarea cardiacă a fost efectuată în ziua următoare, care a evidențiat leziuni focale de tip A în artera descendentă anterioară stângă proximală (LAD) și artera circumflexă medie (Fig. 1).
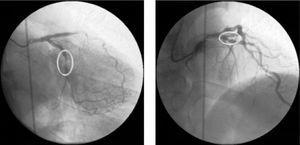
Coronarografie coronariană de diagnostic în vedere oblică anterioară dreaptă 20°, 20° caudal și oblică anterioară dreaptă 10°, 40° cranial, care prezintă leziuni angiografice corespunzătoare stenozei critice în artera descendentă anterioară stângă proximală și stenozei severe în artera circumflexă medie.
Angioplastia ad-hoc a fost efectuată pe ambele vase cu stenting direct (Fig. 2), folosind dispozitive intracoronariene standard (3,0mm×12mm în LAD proximală și 3.0mm×15mm în artera circumflexă).
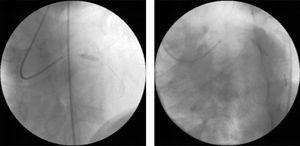
Intervenție coronariană percutanată cu stenting direct al leziunilor observate la angiografia diagnostică: Stent DRIVER de 3mm×12mm în artera descendentă anterioară stângă proximală (stânga) și stent DRIVER de 3mm×15mm în artera circumflexă medie (dreapta).
Controlul angiografic al ultimei leziuni tratate (LAD proximală) a arătat un rezultat angiografic bun la locul de implantare a stentului, dar o nouă leziune pre-stent era acum vizibilă în artera circumflexă proximală (Fig. 3).
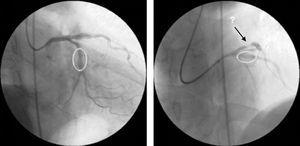
Coronarografia coronariană de control în urma stentării arterei descendente anterioare stângi proximale și a arterei circumflexe medii, care arată un rezultat angiografic bun la locurile de intervenție și o nouă leziune în circumflexa proximală.
Imediat după aceea a avut loc o scădere a tensiunii arteriale, iar angiograma a evidențiat alte noi leziuni și un flux redus în tot arborele coronarian. Pacientul a intrat în șoc cardiogen, iar coronarografia a evidențiat retenție de contrast în diferite puncte ale arterei coronare stângi, în principal intrastent, și flux distal TIMI 0 (Fig. 4A). Au fost începute manevrele de suport vital de bază și avansat, a fost implantat un fir de stimulare temporar (din cauza blocului atrioventricular complet urmat de asistolă ventriculară) și a fost introdusă o pompă cu balon intraaortic.
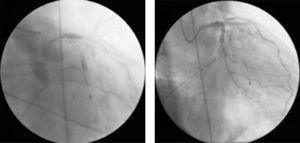
(A) Retenția contrastului în diferite puncte ale arborelui coronarian și reducerea bruscă a fluxului coronarian (TIMI 0/1); (B) restabilirea fluxului coronarian (TIMI 3) și rezolvarea vasospasmului difuz sever în arborele coronarian stâng după administrarea de verapamil intracoronarian.
Au existat diverse cauze posibile pentru această situație, inclusiv disecția coronariană și fenomenul no-reflow, dar cea mai probabilă, având în vedere contextul clinic și angiografic, a fost vasospasmul difuz sever al arborelui coronarian; în consecință, verapamilul intracoronarian a fost administrat în timp ce pacientul se afla încă în manevre de resuscitare și în disociere electromecanică. Aceasta, împreună cu restul arsenalului farmacologic și eforturile de resuscitare, a reușit să obțină un flux TIMI 3 (Fig. 4B), ritm sinusal și o creștere a tensiunii arteriale.
Ventilația invazivă și suportul hemodinamic cu pompă cu balon intraaortic au fost necesare timp de 48 de ore și au dus la o ameliorare progresivă și stabilizare clinică.
În timpul spitalizării, au existat diverse episoade de angină pectorală asociate cu supradenivelare tranzitorie a segmentului ST în timpul monitorizării ECG continue (Fig. 5), care s-au rezolvat după administrarea de vasodilatatoare coronariene.
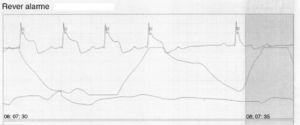
Traiect ECG care arată angina pectorală asociată cu supradenivelare tranzitorie a segmentului ST în timpul monitorizării continue.
Pacientul a fost externat la domiciliu, asimptomatic, medicat cu blocante ale canalelor de calciu și nitrați. De atunci a fost reinternat de două ori pentru angină instabilă, cu un context clinic similar cu prima internare. În ambele cazuri, pacientul a întrerupt complet sau parțial terapia recomandată.
În timpul ultimei spitalizări, a fost repetată coronarografia invazivă, care a evidențiat din nou constatări coronariene care ar fi putut fi ușor interpretate ca leziuni noi, dar acestea s-au rezolvat după un tratament agresiv cu nitrați intracoronari (Fig. 6).
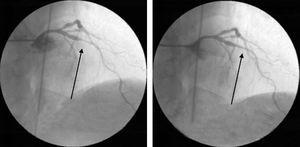
Coronarografie coronariană invazivă în timpul ultimei spitalizări, care arată spasmul coronarian sever al arterei descendente anterioare medii stângi, care s-a rezolvat după administrarea de nitrați intracoronari.
Discuție
Pacienții cu angină pectorală variantă prezintă durere toracică tipică în repaus asociată cu supradenivelare tranzitorie a segmentului ST, în principal noaptea sau dimineața devreme.6
Coronarografia coronariană de diagnostic, cu administrarea de nitrați intracoronari și, dacă este necesar, injectarea de substanță de contrast pentru cateterismul neselectiv, exclude posibilitatea unui vasospasm coronarian, spre deosebire de boala aterosclerotică obstructivă, în majoritatea cazurilor.7
Nu toate caracteristicile clinice și imagistice tipice ale bolii coronariene vasospastice au fost prezente la pacientul nostru la internare. În timp ce el avusese mai multe episoade anginale în repaus, aproape toate avuseseră loc în timpul ședințelor de dializă de seară și nu existau dovezi de ischemie semnificativă la scintigrafia de perfuzie miocardică efectuată în luna anterioară primei internări în spital. Aceste constatări ar putea fi considerate ca susținând ipoteza anginei vasospastice. Cu toate acestea, la evaluarea inițială după internare, cu pacientul prezentând încă angină reziduală, electrocardiogramele seriale nu au arătat modificări semnificative ale ST-T, iar administrarea inițială de nitrați în timpul coronarografiei diagnostice nu a modificat aspectul angiografic al leziunilor observate. Ultimele două constatări au contribuit la decizia operatorilor de a proceda la angioplastie coronariană, în convingerea că era vorba de un caz de obstrucție coronariană fixă.
Deși vasospasmul coronarian tinde să se rezolve spontan, episoadele prelungite pot duce la infarct miocardic, aritmii și moarte subită cardiacă. În cazul prezentat, intervenția coronariană a jucat un rol major în exacerbarea spasmului coronarian, ducând la șoc cardiogen,8 iar decesul a fost prevenit doar prin diagnosticarea rapidă și tratamentul adecvat.
Administrarea de verapamil intracoronarian a fost providențială, deoarece, deși este contraindicat în șocul cardiogen cu disociere electromecanică, a fost cheia rezolvării vasospasmului sever al acestui pacient și, astfel, a supraviețuirii sale.
Așa cum s-a văzut și la pacientul nostru, vasospasmul poate recidiva în locații diferite față de segmentul tratat, și chiar în mai multe vase.9
Revascularizarea coronariană (fie ea percutanată sau chirurgicală) nu este indicată în cazurile de spasm coronarian izolat fără stenoză coronariană fixă.2 Anatomia coronariană a pacientului nostru a fost reevaluată în timpul internărilor ulterioare, cu precauția cuvenită având în vedere cele întâmplate în timpul primei spitalizări, și cu doze generoase de nitrați intracoronari pentru a stabili un diagnostic diferențial între vasospasmul izolat (care a fost de fapt confirmat) și boala aterosclerotică obstructivă.
Deși nu au fost utilizate în acest caz, ecografia intravasculară sau tomografia în coerență optică pot fi valoroase în caracterizarea aterosclerozei peretelui arterial și, astfel, oferă informații suplimentare importante privind abordarea terapeutică ce trebuie adoptată.
Dezordinele ritmului cardiac sunt frecvente în timpul crizelor vasospastice, în special blocul atrioventricular și aritmiile ventriculare severe.
În majoritatea cazurilor de angină variantă, tratamentul adecvat cu vasodilatatoare previne noi episoade de vasospasm. Implantarea unui defibrilator cardioverter trebuie luată în considerare în angina vasospastică refractară complicată de sincopă și/sau aritmii ventriculare severe.10
Prognosticul anginei variante este bun dacă este asociată cu artere coronare normale și răspunde bine la tratamentul cu blocante ale canalelor de calciu sau nitrați. Incidența infarctului miocardic, a aritmiilor maligne și a morții subite este scăzută la acești pacienți.5
Persistența simptomelor este în mod normal asociată cu fumatul activ11 sau cu doze suboptime de medicamente antianginoase, ceea ce s-a văzut din nou în cazul nostru.
Concluzii
Vasospasmul coronarian nu este o entitate benignă și poate avea un rezultat fatal. Prin urmare, este imperativ să se obțină o vasodilatație coronariană eficientă, pentru care verapamilul poate fi o alegere bună, chiar și în cele mai proaste scenarii hemodinamice.
Administrarea de vasodilatatoare coronariene puternice (nitrați intracoronari sau verapamil) trebuie avută în vedere pentru o evaluare precisă a severității leziunilor angiografice înainte de a se trece la intervenția percutană.
Conflicte de interese
Autorii nu au conflicte de interese de declarat.
.