The Cost Of Ignoring Carnett’s Sign: A Case Report and Literature Review
William Otero Regino MD (1), Erika Martínez Rodríguez MD (2), Â Adán Lúquez Mindiola MD. (3)
(1) Professore di Medicina e Coordinatore di Gastroenterologia presso l’Università Nazionale della Colombia e l’Ospedale Universitario Nazionale della Colombia a Bogotà, Colombia. Mail: [email protected]
(2) Specializzando in Medicina Interna presso l’Università Nazionale della Colombia e l’Ospedale Universitario Nazionale della Colombia a Bogotá, Colombia.
(3) Internista e Gastroenterologo presso l’Università Nazionale della Colombia e l’Ospedale Universitario Nazionale della Colombia a Bogotá, Colombia.
Ricevuto:Â Â 18-07-16Â Â Accettato:Â Â 16-12-16
Abstract
Il dolore addominale cronico è una causa frequente di visite ambulatoriali e di emergenza. I medici considerano tradizionalmente che la sua origine sia nelle strutture intra-addominali, compreso il tratto gastrointestinale. Raramente prendono in considerazione la parete addominale come causa del disagio e sottopongono i pazienti a numerose e interminabili procedure diagnostiche, tra cui la laparoscopia e la chirurgia. Almeno il 50% di questi pazienti ha un dolore alla parete addominale dovuto a lesioni della vena cutanea anteriore la cui diagnosi viene fatta identificando il segno di Carnett. Un caso tipico di questa patologia è qui. L’approccio iniziale illustra gli errori e gli alti costi che possono essere coinvolti nell’approccio a questa patologia.
Parole chiave
Dolore addominale cronico, nervo cutaneo anteriore, segno di Carnett, costi.
INTRODUZIONE
Il dolore addominale cronico ha molteplici cause e rappresenta una sfida per i medici di base, gli specialisti e i professionisti degli ospedali di riferimento. (1-3). In gastroenterologia, il 50% dei pazienti ha un dolore idiopatico, ed è stato osservato che nel 10%-90% di questi casi il dolore ha origine nelle strutture della parete addominale. Tra questi casi, una lesione o compressione che colpisce il nervo cutaneo anteriore è l’eziologia più frequente. (2-5) Tuttavia, i medici di solito ritengono che la causa sia localizzata nei visceri addominali e raramente pensano alla possibilità di studiare la parete addominale. (1, 3, 5) Dopo aver indagato le cause viscerali, i pazienti finiscono per ricevere la diagnosi di malattie psicosomatiche, sindrome del colon irritabile (IBS), gastrite e altri disturbi e vengono trattati con analgesici, ansiolitici, antidepressivi o benzodiazepine. Non è raro che vengano indirizzati alla psichiatria. In questo articolo, riportiamo un caso tipico di come questo sintomo viene affrontato dai medici di assistenza primaria e dai centri di riferimento.
Caso clinico
Il paziente era un uomo di 58 anni che era venuto al dipartimento di emergenza numerose volte durante l’anno precedente a causa di dolore addominale localizzato nell’ipocondrio e nel fianco sinistro. Non aveva altri sintomi associati, né aveva segni di compromissione organica. Il paziente aveva una storia di dislipidemia e uno zio che aveva avuto un cancro al colon. Dopo essere stato ricoverato per la seconda volta a causa di un dolore addominale persistente, gli esami ematochimici, l’analisi delle urine, l’ecografia addominale e una TAC erano tutti normali. Il servizio di chirurgia generale aveva escluso l’addome acuto e aveva indirizzato il paziente a un’endoscopia digestiva superiore che ha rivelato una gastrite cronica. A causa del dolore addominale persistente, hanno richiesto un’ecografia della parete addominale, che era normale. Hanno continuato lo studio con una colonscopia, anch’essa normale. Il quarto giorno, hanno chiesto una valutazione gastroenterologica. All’esame fisico, i segni A e B di Carnett (indicativi di dolore alla parete addominale) erano evidenti. L’esame fisico gastroenterologico dell’addome non ha trovato altre anomalie. I siti dolorosi sono stati infiltrati con lidocaina e il dolore è scomparso immediatamente. Tre ore dopo, il paziente è stato dimesso.
I costi approssimativi dell’ultima visita di questo paziente al dipartimento di emergenza sono riportati nella tabella 1. I costi sono basati sulle tariffe SOAT del 2015 (Ministero della protezione sociale della Colombia, Manuale delle tariffe SOAT, decreto 2423 del 2006 – aggiornato nel 2015) e non includono i farmaci.
DISCUSSIONE
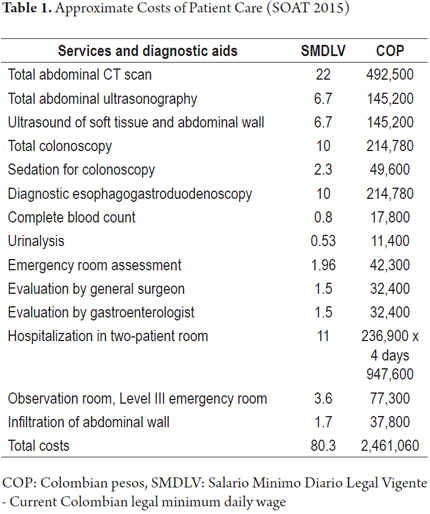
Con l’avvento di apparecchiature e test diagnostici sempre più moderni ed efficienti, si è gradualmente perso l’interesse per l’esame fisico dei pazienti nei vari ambienti della medicina clinica. Questa disattenzione sta producendo un aumento eccessivo delle richieste di aiuto diagnostico che, come in questo caso, non sarebbero state necessarie se fosse stato fatto un adeguato esame fisico. Il dolore addominale cronico può avere origine nelle strutture della parete addominale, tra cui la pelle, il tessuto cellulare sottocutaneo, il peritoneo parietale, i muscoli e i nervi cutanei anteriori dalle radici dorsali di T7 a T12 che è la causa più frequente di questo dolore. (4, 5)
I nervi sensitivi cutanei emergono dalle radici nervose T7-T12. Sono inclinati di 90 gradi quando passano attraverso l’anello fibroso del bordo laterale dei muscoli retti anteriori e hanno un’angolazione simile quando raggiungono la pelle. (2, 4) Queste angolazioni li rendono particolarmente vulnerabili al trauma o all’intrappolamento.
Nel 1977, Thompson e colleghi conclusero che l’identificazione del segno di Carnett può differenziare tra l’irritazione del peritoneo viscerale e il dolore causato da compressione o intrappolamento del nervo cutaneo anteriore che è la causa principale del dolore cronico della parete addominale (CAWP). (1, 2) Esami inutili e costosi, procedure invasive e altri elementi che hanno un impatto economico sui servizi sanitari possono essere evitati con questo breve esame fisico. (1, 2) Il dolore addominale è uno dei tre motivi più comuni per le frequenti consultazioni di emergenza e ambulatoriali e ha un’incidenza di circa l’8% negli studi della letteratura. (3) Di questi, il 30% corrisponde al dolore cronico della parete addominale. (3, 4) Nel nostro ambiente, un altro studio di uno degli autori, William Otero, e un gruppo di colleghi ha trovato che quasi il 50% dei pazienti con dolore addominale cronico di più di quattro settimane avevano CAWP identificato attraverso il segno di Carnett. (2) Questi pazienti si erano anche sottoposti a diversi esami, avevano preso diversi farmaci e avevano anche subito un intervento chirurgico ed erano stati ricoverati. A un terzo di loro era stata diagnosticata la IBS.
Dopo aver scartato una causa chirurgica del dolore addominale, ci sono molteplici possibilità eziologiche. Recentemente, si è scoperto che l’applicazione di un questionario molto semplice identifica il dolore cronico della parete addominale in un gran numero di pazienti che erano stati precedentemente diagnosticati con IBS. (5) Uno studio di cinque anni di Constanza et al. su pazienti con dolore addominale cronico ricorrente ha trovato IBS nel 16,3% e CAWP nel 7,8%. (6)
Il segno di Carnett fu descritto nel 1927 da J.B. Carnett, un ostetrico inglese. (7, 8) Subito dopo averne riconosciuto l’importanza, lui e i suoi colleghi iniziarono a usarlo per diagnosticare quella che chiamavano nevralgia intercostale. Il nome si riferiva all’irritazione radicolare delle ultime sette radici dorsali e/o della prima radice lombare, dove inizia l’innervazione della parete addominale anteriore. Questo provoca un dolore addominale capace di simulare malattie come l’appendicite, alterazioni renali o della cistifellea e alterazioni dell’utero e dei suoi annessi, ma che in realtà corrisponde ad una ipersensibilità della parete addominale. Nella stragrande maggioranza dei casi si risolve con l’infiltrazione della sede del dolore con anestetici locali. (8, 9)
Pubblicazioni colombiane e internazionali hanno dimostrato che la mancata identificazione di questo segno ritarda la diagnosi e aumenta notevolmente i costi a causa di richieste di esami inutili e di interventi chirurgici non realmente indicati. (2, 5, 6, 9, 10)
Esami multipli, tra cui ecografie addominali e TAC, vengono eseguiti di routine su pazienti con questo quadro clinico e troppo spesso vengono eseguite anche procedure chirurgiche non necessarie come appendicectomie, colecistectomie e laparoscopie diagnostiche. Tutte queste procedure rappresentano spese inutili per il sistema sanitario, poiché non arrivano a una diagnosi corretta e la qualità della vita del paziente continua a peggiorare. (1, 3, 5). Thompson et al. hanno confrontato il costo medio della valutazione dei pazienti con dolore addominale cronico, in cui il dolore alla parete addominale era una diagnosi di esclusione, e hanno trovato costi superiori a 6.000 dollari per paziente. Questi pazienti hanno infine ottenuto un notevole miglioramento dopo aver infiltrato la parete addominale con anestetici locali. (11) Inoltre, Constanza et al. hanno documentato che il costo annuale di ogni paziente con dolore addominale cronico era di circa 11.000 dollari, rispetto a 540 dollari all’anno quando una diagnosi di dolore cronico della parete addominale (CAWP) veniva fatta usando il segno di Carnett. (6)
Lo studio sopra menzionato di Otero e colleghi ha riportato un totale di 1.168 consultazioni pre-diagnosi per CAWP, 278 procedure e 14 ricoveri in un gruppo di 91 pazienti. Il costo totale stimato è stato di 18.000 dollari (54 milioni di COP) in base alle tariffe della previdenza sociale colombiana per il 2001, con un costo medio di 200 dollari (COP 594.500) per paziente, senza includere i farmaci, gli esami di laboratorio o il tempo di lavoro perso. (2) Un altro studio ha trovato che solo il 4% dei medici intervistati ha considerato la parete addominale come fonte di dolore addominale cronico. (6)
In questo articolo abbiamo riportato il caso di un paziente che ha sofferto di CAWP per circa due anni prima di essere ricoverato durante la sua più recente valutazione del dolore addominale. Il costo del ricovero è stato di circa $ 1.000 (COP 3.000.000) che equivale a 80 giorni di stipendio di un lavoratore con il reddito minimo mensile consentito dalla legislazione colombiana. Il dolore è stato risolto con una procedura che ha richiesto meno di 10 minuti e non è costato più di 15 dollari!
Quando i medici imparano a identificare questo importante segno e diventano familiari con esso, i benefici sono evidenti. (2, 6, 10)
I seguenti passi possono essere usati per identificare il segno di Carnett:
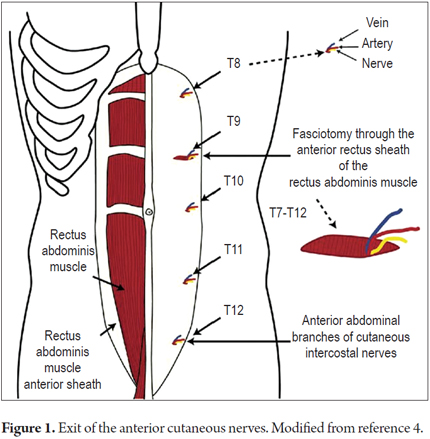
1. Con il paziente in posizione di decubito dorsale premere vari punti sono lungo il bordo esterno dei muscoli retti anteriori alla ricerca di un punto doloroso.
2. L’area del dolore non deve essere maggiore di 1,5 cm2 (Figure 1 e 2).
3. Occasionalmente, ci sarà allodinia (sensazione dolorosa anormale quando si tocca. Il tatto è uno stimolo che normalmente non produce dolore). (1, 2, 8)
4. Una volta identificato il sito del dolore, si mantiene la pressione con il dito (noi preferiamo farlo con il pollice della mano destra).
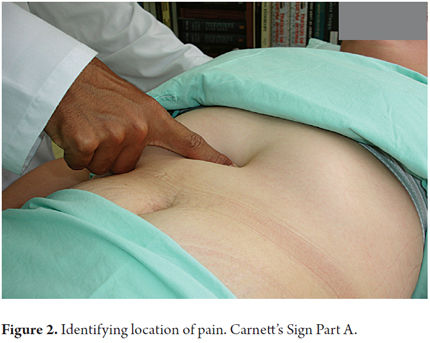
5. Al paziente viene chiesto di sedersi lentamente, il che stringerà i muscoli addominali. Quando i muscoli addominali si irrigidiscono, il dolore rimane invariato o la sua intensità aumenta.
6. Questa è la seconda parte del segno di Carnett che indica che il dolore ha origine nel nervo cutaneo anteriore (Figura 3).
7. Se il dolore scompare quando il paziente si siede, si ritiene che abbia origine nelle strutture viscerali.
Il meccanismo che fa sì che il dolore che ha origine nella parete aumenti con la pressione delle dita nella sede del dolore è una contrazione dei muscoli retti anteriori. Se il dolore ha origine in strutture viscerali, il muscolo contratto le protegge dalla pressione del dito, e il dolore scompare. (2, 8) Altri modi per contrarre i muscoli addominali sono che il paziente sollevi gli arti inferiori o tossisca. In entrambi i casi, il dito deve essere tenuto sul luogo del dolore. Quest’ultimo metodo è una modifica che abbiamo apportato alla descrizione originale.
L’identificazione positiva del punto di dolore con le caratteristiche menzionate ha una sensibilità dell’88% e una specificità del 97%. (12)
Nel nostro servizio, il protocollo di infiltrazione è il seguente:
1. Inizialmente si identifica il sito del dolore.
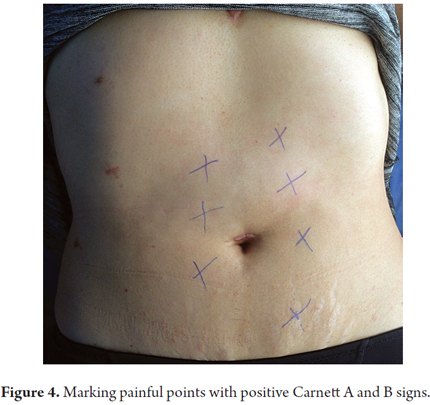
2. Una volta trovato, viene segnato da una croce con uno sferoide (Figura 4). (2)
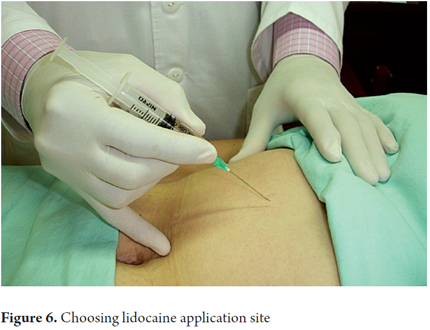
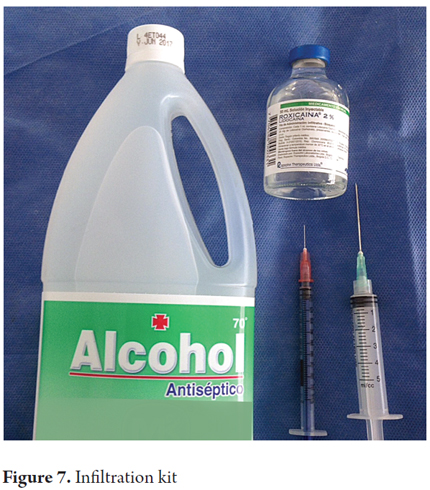
3. Si pulisce poi con alcol e si infiltra con 1-2 mL di lidocaina al 2% senza epinefrina. (2)
4. L’ago usato dipende dallo spessore del pannicolo adiposo, un ago da insulina (mezzo pollice 27-gauge) è scelto per le persone magre, e un ago da 1 pollice 23-gauge o un ago da 1,5 pollici 21-gauge (ago convenzionale fornito con le siringhe) per altre persone.
5. Gli aghi menzionati sono montati in una siringa da 5-10 mL (figure 5, 6 e 7).
Si possono infiltrare diversi punti in una sola seduta. La nostra raccomandazione è che non più di 10 mL dovrebbero essere infiltrati in una sessione, dato il rischio di eventi cardiovascolari avversi. Il paziente deve sempre firmare un modulo di consenso informato specifico per questa procedura. Se il paziente è minorenne, il consenso deve essere firmato da uno dei genitori o da un rappresentante legale. L’obiettivo dell’infiltrazione è raggiungere il nervo cutaneo anteriore o le sue vicinanze. (2) Dopo un’iniezione, il dolore scompare in più dell’80% dei pazienti. Con due o più iniezioni, il dolore scompare fino al 91% dei pazienti. (2) L’inefficacia del trattamento con l’anestetico locale può essere dovuta a diversi fattori come la difficoltà di raggiungere il sito del dolore, l’obesità, gli aghi corti, la tecnica scadente o la diagnosi errata. (1)
In presenza di una condizione dolorosa con le caratteristiche menzionate, non sono necessari altri test di conferma. Un recente studio clinico ha dimostrato che l’infiltrazione di lidocaina nel sito del dolore è più efficace dell’infiltrazione salina usata come placebo (p = 0,007). (11)
È stato anche documentato che per i pazienti con dolore pelvico cronico che hanno il segno di Carnett, l’infiltrazione settimanale della parete addominale con lidocaina 1% + epinefrina per 5-6 settimane porta alla scomparsa del dolore nel 77% dei pazienti e al miglioramento nel 93% dei pazienti. (13) Questi risultati evidenziano l’importanza di rilevare il segno di Carnett in questo tipo di pazienti e che l’infiltrazione della sede del dolore può essere una procedura efficace in ginecologia e ostetricia. (11) Questa patologia è stata riscontrata anche nei bambini e questo trattamento si è dimostrato efficace anche per loro. (10)
Nonostante il provato miglioramento del dolore dopo infiltrazione con lidocaina, è stato riscontrato che lo stress cronico, le alterazioni psicologiche e le malattie psichiatriche concomitanti possono predire risposte meno favorevoli al trattamento anche quando il paziente ha il segno di Carnett. (14, 15) Questi casi specifici sono influenzati da sindromi di somatizzazione o da problemi psicosomatici che richiedono un approccio multidisciplinare. (14, 15)
Tradizionalmente, il segno di Carnett è stato usato nella valutazione dei pazienti con dolore addominale cronico; tuttavia, si è anche dimostrato utile in pazienti con dolore addominale acuto. (16, 17) Nello studio di Thomson, solo uno dei 24 pazienti con il segno di Carnett aveva una causa viscerale del dolore acuto, e Gray et al. hanno trovato l’appendicite in cinque dei 158 (3,1%) pazienti con il segno. (17) Quando c’è addome acuto e peritonite, questo segno non ha utilità. (18)
Nei casi di dolore intrattabile dovuto all’intrappolamento dei nervi, la chirurgia locale è stata il trattamento di scelta. (19) In questi casi, si esegue una neurectomia anteriore di una sezione del nervo cutaneo con legatura del pacchetto vascolare che lo accompagna. Altre patologie, come l’ernia delle vertebre dorsali (75% sotto la T7), possono essere cause di dolore cronico della parete addominale, ma la prevalenza è considerata bassa. Tuttavia, uno studio di Lara et al. ha trovato una prevalenza di ernia del disco toracico fino al 30% di un piccolo gruppo di pazienti con dolore addominale cronico e segno di Carnett. Tuttavia, quasi il 90% dei pazienti in questo studio ha riferito un dolore addominale costante associato a mal di schiena, che era esacerbato con lo sforzo. La localizzazione più comune era verso i fianchi, il che potrebbe aiutare a guidare quei casi di dolore addominale cronico che non migliorano con l’infiltrazione di anestetici e che potrebbero richiedere uno studio con la risonanza magnetica della colonna dorsale. (13)
L’origine delle alterazioni del nervo cutaneo anteriore spesso non può essere determinata. Tuttavia, varie circostanze della vita quotidiana possono causare danni. Eventi come tosse cronica, trauma addominale, vestiti stretti, vomito ricorrente, distensione addominale o movimenti ripetitivi che causano un aumento della pressione addominale possono portare alla lesione del nervo cutaneo anteriore e provocare un dolore addominale cronico. (13) Altre cause sono l’intrappolamento del nervo cutaneo anteriore dell’addome (ACNES), causato dall’aumento della pressione addominale (2, 8, 10), cicatrici chirurgiche, ematomi della guaina del retto o ernie incisionali. (18, 19)
CONCLUSIONE
Come in tutte le situazioni mediche, un’anamnesi dettagliata e un esame fisico completo sono essenziali per i pazienti con dolore addominale cronico. Non è possibile sostituirli con la tecnologia poiché l’esplorazione dei segni clinici come il segno di Carnett è fondamentale per escludere un gran numero di diagnosi differenziali e per evitare molte procedure aggiuntive ingombranti e infruttuose che sprecano i fondi del sistema sanitario senza identificare o risolvere la malattia. (1, 2, 6, 11, 20, 21)
Finanziamento
I costi di questo studio sono stati assunti interamente dagli autori.
Conflitti di interesse
Il dottor Otero ha tenuto conferenze e ricevuto onorari dai laboratori Abbott-Lafrancol, Tecnofarma, La-Santé, Procaps e Takeda. La dottoressa Erika Martínez e il dottor Adán Lúquez non hanno conflitti di interesse.
Riconoscimenti
Gli autori ringraziano Alejandra Figueroa, assistente infermiera, e Liliana Oino, ingegnere biomedico, per il loro interesse nel follow-up e nell’assegnazione degli appuntamenti dei pazienti con questa patologia nell’Unità di Gastroenterologia della Clínica Fundadores.
1. Koop H, Koprdova S, Schürman C. Dolore cronico della parete addominale. Dtsch Arztebl Int. 2016;113(4):51-7.
2. Otero W, Ruiz X, Otero E, et al. Dolor de la pared abdominal: una entidad olvidada con gran impacto en la práctica médica. Rev Col Gastroenterol. 2007;22:261-71.
3. Tolba R, Shroll J, Kanu A, et al. L’epidemiologia del dolore addominale cronico. En: Kapural L. Dolore addominale cronico. Una guida completa, basata sull’evidenza, alla gestione clinica. New York: Springer Science-Business Media; 2015. p. 13-24.
4. Lidsetmo RO, Stulberg J. Chronic abdominal wall painA diagnostic challenge for the surgeon. Am J Surg. 2009;198:129-34.
5. Van Assen T, de Jager-Kievit JW, Scheltinga MR, et al. Dolore cronico della parete addominale mal diagnosticato come dolore addominale funzionale. J Am Board Fam Med. 2014;26(6):738-44.
6. Costanza CD, Longstreth GF, Liu AL. Dolore cronico della parete addominale: caratteristica clinica, costi sanitari e risultati a lungo termine. Clin Gastroenterol Hepatol. 2004;2(5):395-99.
7. Carnett JB. Nevralgia intercostale come causa di dolore e tenerezza addominale. Surg Gynecol Obstet. 1926;42:625-32.
8. Carnett JB, Bates W. Il trattamento della nevralgia intercostale della parete addominale. Ann Surg. 1933;98(5):820-9.
9. Thomson WHF, Dawes RFH, Carter SSC. Tenerezza della parete addominale: un segno utile nel dolore addominale cronico. Br J Sur. 1991;78(2):223-5.
10. Akhnikh S, De Korte N, De Winter P. Anterior cutaneous nerve entrapment syndrome (ACNES): La diagnosi dimenticata. Eur J Pediatrics. 2014;173:445-9.
11. Thomson C, Goodman R, Rowe WA, et al. Sindrome della parete addominale: una diagnosi costosa di esclusione. Gastroenterologia. 2001;120(5):637A.
12. Takada T, Ikusaka M, Ohira Y, et al. Utilità diagnostica del test carnetts nel dolore addominale psicogeno. Int Med. 2011;50(3):213-7.
13. Boelens OBA, Scheltinga MF, Houterman S, et al. Studi clinici randomizzati sull’infiltrazione di trigger point con lidocaina per diagnosticare la sindrome da intrappolamento del nervo cutaneo anteriore. Br J Surg. 2013;100:217-21.
14. Lara FJ, Berges AF, Quesada JQ, et al. ernia del disco toracico, una causa non infrequente di dolore addominale cronico. Int Surg. 2012;97(1):27-33.
15. Feurle GE. Dolore della parete addominale – classificazione, diagnosi e suggerimenti per il trattamento. Wien Klin Wocht. 2007;119(21-22):633-8.
16. Thomson H, Francis DMA. Tenerezza della parete addominale: un segno utile nell’addome acuto. Lancet. 1977;310(8047):1053-4.
17. Gray DW, Seabrook G, Dixon JM, et al. È la tenerezza della parete addominale un segno utile nella diagnosi di dolore addominale non specifico? Ann R Coll Surg Engl. 1988;70:233-4.
18. Rivero M, Moreira V, Riesco JM, et al. Dolor originado en la pared abdominal: una alternativa diagnóstica olvidada. Gastroenterol Hepatol. 2007;30(4):244-50.
19. van Assen T, Boelens OB, van Eerten PV. Tasso di successo a lungo termine dopo una neurectomia anteriore in pazienti con sindrome da intrappolamento del nervo addominale. Chirurgia. 2015;157:137-43.
20. Alas A, Kim DS, Ogunyemi DAA. Fare iniezioni di trigger point con lidocaina tamponata migliorare il dolore pelvico di origine miofasciale – uno studio retrospettivo. J Min Inv Gynecol. 2012;19(Suppl.1):S28-32.
21. Test di tenerezza della parete addominale: Carnett potrebbe tagliare i costi? Lancet. 1991;337 (8750):1134.