Toronto, Ontario (UroToday.com) Michael Chancellor, MD przedstawił przegląd leczenia pęcherza atonicznego (pęcherza nieaktywnego objawiającego się trudnościami w oddawaniu moczu). Przyczyny pęcherza nieaktywnego obejmują:
- Choroby neurologiczne – Parkinson, cukrzyca, uraz rdzenia kręgowego i rozszczep kręgosłupa.
- Starzenie się
- Mężczyźni z powiększonym gruczołem krokowym i ci z rakiem gruczołu krokowego z wynikającymi z tego powikłaniami terapii
- Kobiety – po porodzie, menopauzie, po histerektomii i wypadnięciu miednicy
Niedoczynność wypieracza i zwiększona objętość resztek po oddaniu moczu (PVR) są związane ze starzeniem się. Około 22% mężczyzn i 11% kobiet w wieku powyżej 60 lat ma trudności z opróżnianiem pęcherza.1 W innym badaniu wykazano, że niedoczynność wypieracza występuje u 2/3 nietrzymających moczu osób starszych przebywających w instytucjach.2 Rycina 2 przedstawia częstość występowania zgłaszanych przez siebie trudności w opróżnianiu pęcherza w zależności od płci i wieku.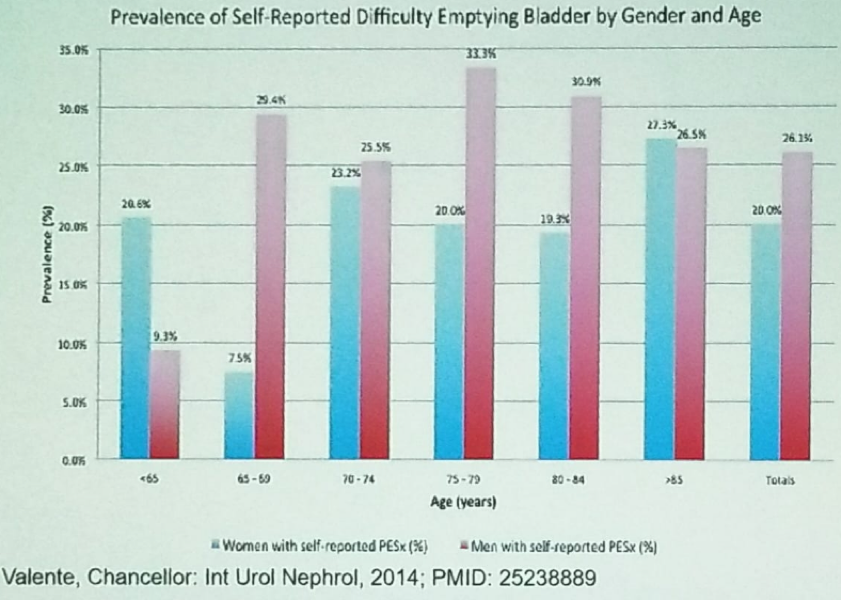
Rycina 1- Zgłaszane przez siebie trudności w opróżnianiu pęcherza w zależności od płci i wieku
Jedną z możliwych metod leczenia pęcherza nieaktywnego jest cewnik. Niestety, cewniki wiążą się z niezliczoną liczbą powikłań, w tym zakażeniem dróg moczowych, uszkodzeniem cewki moczowej, zwężeniem i fałszywym pasażem, krwawieniem, zapaleniem najądrza, kamicą pęcherza moczowego i rakiem pęcherza moczowego przy długim okresie stosowania cewnika.
Betanchol jest parasympatykomimetycznym karbaminianem choliny, który selektywnie stymuluje antycholinergiczne receptory muskarynowe bez wpływu na receptory nikotynowe, i przypuszczano, że powoduje skurcz pęcherza moczowego i ewentualne opróżnienie pęcherza. W przeszłości wysunięto hipotezę, że może to być dobra opcja leczenia pęcherza nieaktywnego. Jednakże metaanaliza obejmująca 2700 pacjentów wykazała, że lek ten przynosi niewielkie korzyści w leczeniu lub zapobieganiu pęcherzowi nieaktywnemu.3 Możliwe przyczyny tego braku efektu obejmują fakt, że pęcherz nieaktywny może stanowić brak reakcji mięśnia wypieracza na neurostymulację. Może istnieć potrzeba środków, które działają bezpośrednio na mięsień gładki detrusora. Innym możliwym powodem jest to, że obecne środki mogą być niedostatecznie dawkowane, aby były skuteczne na detrusor.
Istnieje kilka metod chirurgicznych, które zostały zasugerowane w celu skutecznego leczenia pęcherza nieaktywnego. Działają one na jeden z dwóch możliwych mechanizmów – albo zmniejszają opór ujścia, albo poprawiają opróżnianie pęcherza. Potencjalne strategie chirurgiczne mające na celu zmniejszenie oporu ujścia obejmują nacięcie szyi pęcherza i prostaty, procedury pokonujące zwieracz zewnętrzny (nadmierne rozszerzenie, sfinkterotomia, założenie stentu do cewki moczowej), wstrzyknięcie toksyny botulinowej do zwieracza i dna miednicy oraz protezę wewnątrzcewkową z pompą. Strategie chirurgiczne próbujące poprawić opróżnianie pęcherza obejmują cystoplastykę redukcyjną (zmniejszenie pojemności pęcherza o 80%), mioplastykę pęcherza (przeniesienie mięśni), inżynierię pęcherza (biodegradowalne rusztowanie i wysiew komórek) oraz terapię komórkową (przeszczep komórek macierzystych).
Mioplastyka pęcherza moczowego jest wykonywana głównie w Niemczech i polega na użyciu płata mięśnia latissimus dorsi z pleców. W tym zabiegu mięsień latissimus jest mocowany w miednicy wokół pęcherza moczowego, pozostawiając 25% pęcherza nieosłonięte, pozostawiając trigon i szypuły boczne wolne. Po owinięciu pęcherza tym mięśniem szkieletowym wykonuje się połączenia nerwowo-naczyniowe (Rycina 2). Pomysł polega na tym, że pacjenci aktywnie kurczą mięśnie dolnej części brzucha, kiedy chcą oddać mocz. W wieloośrodkowym badaniu 24 pacjentów obserwowanych przez 46 miesięcy po poddaniu się temu zabiegowi, 16/24 (67%) pacjentów odzyskało spontaniczną mikcję bez konieczności wykonywania czystego przerywanego cewnikowania (CIC).4
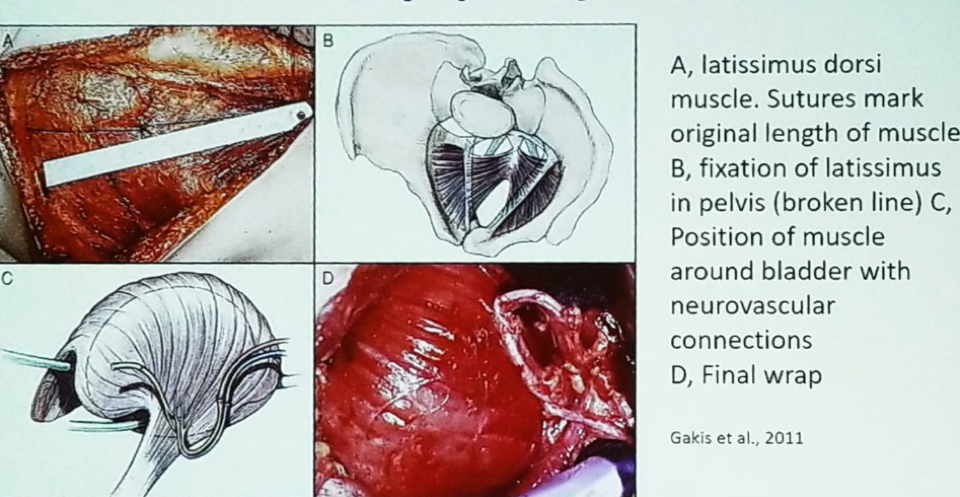
Rysunek 2- Latissimus Dorsi Muscle bladder myoplasty
Nowatorski pomysł wykorzystania zmodyfikowanego rusztowania pęcherza moczowego nasyconego komórkami został następnie opisany przez dr Chancellora. Zmodyfikowany pęcherz moczowy jest zespolony z rodzimym pęcherzem za pomocą szwów, a cały implant jest pokryty klejem fibrynowym z dodatkiem omentum (Rycina 3). Niestety, badanie fazy 25 z użyciem tej technologii, przeprowadzone u dzieci z rozszczepem kręgosłupa wymagających entrocystoplastyki, nie przyniosło korzystnych wyników, nie wykazując poprawy pojemności pęcherza ani jego zgodności, a także wiążąc się z poważnymi zdarzeniami niepożądanymi.
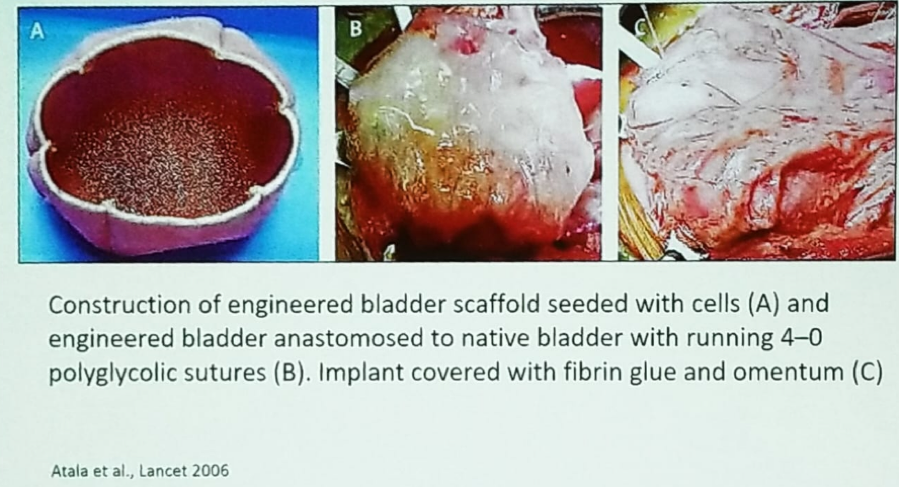
Ryc. 3 – Engineered bladder
Innym wcześniej wspomnianym zabiegiem chirurgicznym było założenie zastawki-pompy inflow intraurethral, która jest zatwierdzona przez FDA od 2015 roku. Jest ona wskazana do stosowania wyłącznie u kobiet z niepełnym opróżnianiem pęcherza moczowego z powodu upośledzonej kurczliwości detrusorów pochodzenia neurologicznego. Niestety urządzenie musi być wymieniane co miesiąc. Dane wykazały, że ponad połowa kobiet zaprzestała stosowania urządzenia ze względu na dyskomfort i wyciek moczu. Ponadto, działania niepożądane obejmowały infekcje dróg moczowych, zapalenie pęcherza, ból, krwiomocz, wyciek moczu, częstotliwość i parcia naglące oraz skurcze pęcherza.
Dr Chancellor omówił następnie badania i rozwój zachodzący w jego własnej instytucji, wraz z utworzeniem laboratorium poświęconego badaniom nad pęcherzem nieaktywnym. Celem laboratorium jest identyfikacja biomarkerów dla wczesnej diagnostyki i walidacja modeli przedklinicznych. Jednym z badań, które opracował dr Chancellor, jest badanie kliniczne Stem Cell, polegające na autologicznym przeszczepie komórek pochodzących z mięśni w przypadku pęcherza nieaktywnego. Inne projekty badawcze obejmują różne modele zwierzęce do badania pęcherza nieaktywnego. Wreszcie, dr Chancellor dąży do opracowania specyficznego kwestionariusza dla pęcherza nieaktywnego do użytku klinicznego.
Pęcherz nieaktywny może dzielić wspólną drogę z pęcherzem nadaktywnym. Oba mają wspólne objawy i są związane ze wspólnymi podstawowymi przyczynami etiologicznymi, takimi jak starzenie się, niedrożność ujścia pęcherza i cukrzyca, i oba mogą występować razem w postaci nadreaktywności wypieracza z upośledzoną kurczliwością (DHIC). Dr Chancellor wierzy, że pęcherz nadreaktywny, pęcherz niedoczynny i DHIC istnieją w tej samej wspólnej ścieżce, z pęcherzem nadreaktywnym ostatecznie skutkującym DHIC, który prowadzi do pęcherza niedoczynnego.
Dr Chancellor podsumował swój wykład stwierdzając, że obecnie jest przyspieszone zainteresowanie badaniami nad pęcherzem niedoczynnym; zarówno miogennym jak i neurogennym. Modele zwierzęce wykazują, że pęcherz niedoczynny często demonstruje, że pęcherz nadczynny prowadzi do DHIC, co ostatecznie skutkuje pęcherzem niedoczynnym. Obecnie trwają prace nad kilkoma nowatorskimi metodami leczenia pęcherza nadreaktywnego, które stanowią ogromną, niezaspokojoną potrzebę i szansę w opiece i badaniach urologicznych.
Prezentowane przez: Profesor Michael Chancellor, MD Beaumont Health System i Oakland University School of Medicine
1. Diokno AC et al. J Urol 1986; 136: 1022-5
2. Tayloer JA et al. J AM Geriat 2006; 54: 1920-32
3. Barendrecht et al. BJU Int. 2007
4. Gakis et al. J Urol 2011
5. Joseph et al. J Urol 2014
Written by: Hanan Goldberg, MD, Urologic Oncology Fellow (SUO), University of Toronto, Princess Margaret Cancer Centre, @GoldbergHanan na 70. konferencji Northeastern Section of the American Urological Association (NSAUA) – 11-13 października 2018 – Fairmont Royal York Toronto, ON Canada